
院外心脏骤停(OHCA)是严重的公共卫生问题,OHCA一旦发生,如不立即救治,几分钟内患者即可出现不可逆的生物学死亡,约一半的心血管死亡来自OHCA。许多国家或地区遵循乌斯坦因(Utstein)模式对OHCA进行登记分析,以提高OHCA生存率。我国OHCA登记尚处于发展初期,OHCA总体生存率不足1%。该文回顾世界范围内主要Utstein模式OHCA登记,为我国开展OHCA登记提供参考。此外,作为开展OHCA公共卫生干预的靶人群,“旁观者”在Utstein指南中缺少明确定义。该文从公共卫生干预视角将“旁观者”定义为心脏骤停目击者,或发现心脏骤停患者并激活紧急医疗服务(EMS)或在EMS到达现场前实施心肺复苏的任何人。为了应对心脏骤停救治的严峻挑战,尽快提升我国院前急救水平,该文进一步提出立足全人群全社会的OHCA公共卫生救援策略,围绕“早呼救、早按压、早除颤”,着力推动“旁观者”向重启心脏行动者的转化。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
经全国继续医学教育委员会批准,本刊开设继续教育专栏,从2023年第2期开始共刊发10篇继续教育文章,文后附5道单选题,读者阅读后可扫描标签二维码答题,每篇可免费获得Ⅱ类继续教育学分0.5分,全年最多可获5分。
2023年5期“继续教育园地”栏目思考题答案:1D、2B、3A、4C、5A。
院外心脏骤停(out-of-hospital cardiac arrest,OHCA)是指医院外发生的由循环体征消失证实的心脏机械功能丧失[1]。一旦发生OHCA,抢救时间每延迟1 min,生存率下降7%~10%,超过10 min将导致患者发生不可逆转的生物学死亡[2]。20世纪60年代,Peter Safar描述了心肺复苏(cardiopulmonary resuscitation,CPR)基本操作[3]。此后相当长一段时间内,心脏骤停抢救过程缺乏统一的术语定义与记录模板,资料收集与统计分析不易规范,难以比较不同措施间的效果差异,限制了CPR的推广和普及。1990年,美国心脏学会(American Heart Association,AHA)、欧洲复苏学会等组织复苏专家在挪威斯塔万格附近的乌斯坦因(Utstein)修道院举行会议,达成了记录OHCA发生及其复苏过程的方法学共识,并于次年发布了《Utstein模式OHCA复苏报告推荐指南》[1]。丹麦、奥地利等国较早开展了基于Utstein模式的OHCA登记工作,之后很多国家相继建立起覆盖广泛人口的OHCA登记系统,推动了全球复苏水平的提高[4]。2015年,全球心肺复苏联盟成立,提出以登记为首的10项OHCA急救策略,希望到2020年,将全球OHCA生存率在2015年的基础上提高50%[5]。心血管死亡中约半数为心脏骤停导致的猝死,其自救互救是健康中国行动“实施心脑血管疾病防治行动”的首要内容,但我国院前急救水平较其他国家尚有较大差距[6]。本文通过回顾世界范围内主要Utstein模式OHCA登记,为在我国开展OHCA登记提供参考,并提出改善院前急救水平的公共卫生策略措施。
本文列举了7个大型Utstein模式OHCA登记(表1)[7, 8, 9, 10, 11, 12, 13, 14, 15, 16]。每个登记均以Utstein指南为依据设置登记内容(表2)[17],根据登记病例纳入标准的不同,将其分为仅登记OHCA复苏病例和登记全部OHCA病例2类。

7个Utstein模式OHCA登记概况
7个Utstein模式OHCA登记概况
| 名称 | 领导机构 | 建立时间(年) | 参与机构 | 纳入标准 | 报告人 |
|---|---|---|---|---|---|
| OHCA复苏病例登记 | |||||
| DCAR[7, 8, 9] | 丹麦复苏委员会、哥本哈根大学、紧急医疗服务机构 | 2001 | 丹麦所有院前急救医疗机构 | 接受复苏的OHCA | 院前急救人员 |
| CARES[10] | 美国疾病预防控制中心、埃默里大学 | 2004 | 美国911调度中心及其覆盖的院前急救机构和救治医院 | 院前急救人员确认且接受复苏的非创伤性OHCA,排除明显死亡或有不复苏指令者 | 911调度中心人员、院前急救人员、救治医院医务人员 |
| PAROS[11] | 亚洲急救协会 | 2009 | 亚洲部分国家和地区院前急救机构和救治医院 | 院前急救机构转运入院或急诊报告的OHCA,排除宣布死亡且未接受复苏、明显死亡或有不复苏指令者 | 院前急救人员、救治医院医务人员 |
| NorCAR[12] | 挪威国家公共卫生研究所 | 2013 | 挪威所有院前急救机构和救治医院 | 接受复苏的OHCA | 院前急救人员 |
| OHCA全部病例登记 | |||||
| ROC[13] | 美国复苏联盟 | 2004 | 美国和加拿大部分地区264个院前急救医疗机构 | 所有OHCA,无论原因及是否接受复苏 | 院前急救人员 |
| All-Japan Utstein registry[14, 15] | 日本火灾与灾害管理局 | 2005 | 日本所有119调度中心及全部院前急救机构和救治医院 | 所有OHCA,排除尸体僵硬等情况 | 院前急救人员、救治医院医务人员 |
| Aus-ROC[16] | 澳大利亚莫纳什大学 | 2014 | 澳大利亚及新西兰部分院前急救机构 | 所有OHCA,无论原因 | 院前急救人员 |
注:Utstein为乌斯坦因,OHCA为院外心脏骤停,DCAR为丹麦心脏骤停登记,CARES为美国改善心脏骤停生存登记,PAROS为泛亚复苏结局登记,NorCAR为挪威心脏骤停登记,ROC为北美心脏骤停登记,All-Japan Utstein registry为日本全国Utstein登记,Aus-ROC为澳大利亚心脏骤停登记

Utstein模式OHCA登记的主要内容
Utstein模式OHCA登记的主要内容
| 概念 | 定义或说明 |
|---|---|
| 服务人口 | 该EMS覆盖的总人口 |
| 心脏骤停 | 由循环体征消失证实的心脏机械功能丧失 |
| 病因 | 病因分为医学、创伤、药物过量、溺水、触电、窒息等。医学病因包括心脏病因、不明原因以及其他(过敏反应、哮喘、胃肠道出血等) |
| 性别 | 男或女 |
| 年龄 | 如心脏骤停患者的出生日期已知,应予准确记录;如出生日期未能准确获得,则询问或估计年龄并记录 |
| 心脏骤停地点 | 心脏骤停发作地点或患者被发现的地点 |
| 目击心脏骤停 | 心脏骤停被他人看到或听到或被心电监护仪监测到,分为旁观者目击和EMS人员目击 |
| 首次监测心律 | 心脏骤停后心电监护仪或除颤器第1次监测到的心律 |
| CPR | 胸外按压和(或)通气(通过面罩或非面罩或其他通气装置辅助患者呼吸的措施)用于恢复自主循环 |
| 除颤 | 对患者进行电击 |
| 除颤时间 | 从首次电话呼入到首次电击时间 |
| 旁观者CPR | 由旁观者实施的CPR |
| 旁观者AED | 旁观者应用了AED,无论患者是否具有可电击心律 |
| 调度员确认心脏骤停 | EMS调度员在接听呼救电话过程中判断患者发生了心脏骤停 |
| 调度员提供CPR指导 | EMS调度员通过电话指导旁观者实施CPR |
| 复苏 | 通过CPR、除颤等措施维持或挽救生命 |
| 未复苏 | 患者发生心脏骤停后未予复苏,包括:(1)存在不复苏书面指令;(2)患者明显死亡;(3)患者尚有血液循环征象 |
| 急救反应时间 | 从电话呼入至第1辆急救车停在距患者最近处的时间;电话呼入指EMS调度中心接到的第1个呼救电话,无论该电话何时被接通 |
| TTC | 记录启动TTC的时间和地点 |
| 药物 | 在复苏期间,通过静脉注射、骨髓腔内注射或气管插管等途径给予的药物 |
| 冠状动脉再灌注 | 使用血管造影、经皮冠状动脉介入治疗或溶栓治疗等 |
| ROSC | 复苏期间出现可触及脉搏等生命迹象 |
| 生存 | ROSC维持到医院急诊室,交由相关医务人员进一步救护 |
| 30 d生存或生存出院 | 心脏骤停发生后30 d生存或出院时生存 |
| 出院时神经功能 | 患者出院时的神经功能评分,可根据实际情况选用CPC、PCPC、mRS等评分工具 |
注:Utstein为乌斯坦因,OHCA为院外心脏骤停,EMS为紧急医疗服务,CPR为心肺复苏,AED为自动体外除颤器,TTC为目标体温控制,ROSC为自主循环恢复,CPC为脑功能分类量表,PCPC为儿童脑功能分类量表,mRS为改良Rankin量表;本表摘自2015年《Utstein模式院外心脏骤停复苏报告推荐指南》[17]
1.OHCA复苏病例的Utstein登记:该类登记仅记录接受复苏的OHCA,不包括未接受复苏的OHCA。在北欧地区,丹麦心脏骤停登记(Danish Cardiac Arrest Registry,DCAR)与人口死亡、自动体外除颤器(automated external defibrillator,AED)等系统实现联网[7, 8, 9];而挪威建立了世界上第一个强制要求所有医疗机构上报OHCA的登记系统[12]。在美国,改善心脏骤停生存率登记(Cardiac Arrest Registry to Enhance Survival,CARES)于2005—2012年登记心原性OHCA复苏病例,2013年将所有接受复苏的非创伤性OHCA列入登记范围,该登记利用调度平台自动生成索引,链接911、紧急医疗服务(emergency medical services,EMS)和医院报告信息[10]。在亚太地区,泛亚复苏结局登记(Pan-Asian Resuscitation Outcomes Study,PAROS)已在日本、韩国、新加坡等多个国家开展,我国台湾、浙江部分医院先后成为PAROS成员[11]。
2.OHCA全部病例的Utstein登记:此类登记记录全部OHCA,无论其是否接受复苏,以北美和日本OHCA登记最为典型。北美心脏骤停登记(Resuscitation Outcomes Consortium population-based registry,ROC)覆盖了美国8个地区及加拿大3个地区所有911院前急救医疗机构[13]。2014年,澳大利亚和新西兰以ROC为蓝本也建立了心脏骤停登记[16]。日本OHCA登记始于1994年,根据1963年日本消防法,由该国火灾与灾害管理局承担院前急救工作,工作初期未参照Utstein模式[14]。2005年,日本火灾与灾害管理局在全国范围内启动基于Utstein模式的OHCA登记,所有调度中心和医院均与该登记链接,院前急救人员和救治医生完成信息收集后上传到各自消防站[14, 15]。
Utstein登记对认识OHCA、提高OHCA生存率和发展完善急救指南具有重大推动作用。
1.完善生存链:Utstein模式OHCA登记使人们对OHCA发生到生存/死亡结局的急救过程有了更清晰的认识。1991年,AHA提出“生存链”概念,即心脏骤停救治应包括早期识别、早期复苏、早期除颤及早期高级生命支持4个基本环节[18]。2010年,AHA将生存链进一步延伸至心脏骤停后综合治疗(“五环”生存链)[19];2020年,AHA在原有“五环”生存链基础上又增加了康复一环,进一步强调环与环间的关联性,认为任何一环存在不足都将影响患者的最终结局[20]。
2.提高OHCA生存率:正如CARES“改善心脏骤停生存”的原意,Utstein登记记录每位OHCA患者心脏骤停后发生的事件,据此分析抢救过程中可以改进的环节,从而更好地分配卫生资源,将科学证据转化为有效的教育和操作实践,并最终提高OHCA生存率。在OHCA登记运行良好的国家,OHCA生存率有一定改善。例如,在接受复苏的OHCA登记中,新加坡6年内OHCA生存率由3.5%增至6.5%[21];丹麦经过10年的努力,心原性心脏骤停30 d生存率由3.5%增至10.8%[9]。登记全部病例的日本心原性心脏骤停30 d生存率从2005年的7.2%增至2018年的13.9%[14]。
3.OHCA急救标准化:Utstein登记将OHCA院前急救的操作步骤和要求以统一的格式进行记录,客观上起到指导院前急救的作用,产生并不断改进院前急救标准。2015年《国际心肺复苏和心血管急救指南》根据ROC登记有关研究更改了成人胸外按压标准,由原来较为笼统的按压频率≥100次/min、按压深度≥5 cm精细化至100~120次/min和5~6 cm[22]。Utstein登记与院前急救系统、医疗救治机构紧密结合,保证Utstein报告如实反映院前急救过程,最终通过系统内信息共享捕捉院前急救薄弱环节,提升OHCA救治质量。
Utstein指南的初衷是规范记录院外院内急救过程,经过30年发展,记录规范更加完善,但一些关键定义仍有发展空间[23]。例如,Utstein指南仅列出“旁观者CPR”和“目击心脏骤停”,但并无“旁观者(bystander)”和“目击者(witness)”的直接定义,不同研究间差异甚大:某DCAR研究将旁观者定义为心脏骤停目击者或发现该患者无反应并激活EMS的人[9];某CARES研究将旁观者定义为在场且进行干预但非紧急调度中心的派遣人员[24]。我们依据Utstein指南,在进一步考虑OHCA生存链中事件发生、目击、EMS激活并到场等环节和人员后,从公共卫生干预视角提出“旁观者”的定义:心脏骤停目击者,或发现心脏骤停患者并激活EMS或在EMS到达现场前实施CPR的任何人(表3,图1)。在Utstein指南中,旁观者更倾向于强调非专业人士,“旁观”或“目击”的人不一定去激活EMS和实施CPR,而一旦采取行动,则以“旁观者”冠之。只有未“旁观”的旁观者激活了EMS和现场实施了CPR,患者才有可能坚持到后续高级生命支持的到来。我们的定义进一步突出旁观者在事件中的作用,有助于公众CPR的普及。无论如何,Utstein模式OHCA登记产生了很多高质量科学证据,这些证据为在短暂的抢救时间窗口重启心脏提供了策略和措施支撑,也是以旁观者为基础开展公共卫生干预的依据。

院外心脏骤停旁观者和目击者定义
院外心脏骤停旁观者和目击者定义
| 概念 | 根据Utstein指南推定的定义 | 基于院外心脏骤停生存链的公共卫生定义 |
|---|---|---|
| 旁观者 | 看到或听到心脏骤停发生的任何人,除外救护车上的急救人员;医护人员如果不是急救组织成员,亦属旁观者 | 心脏骤停目击者,或发现心脏骤停患者并激活EMS或在EMS到达现场前实施CPR的任何人 |
| 目击者 | 看到或听到心脏骤停发生的任何人 | EMS到达现场前看到或听到心脏骤停发生的任何人 |
注:Utstein为乌斯坦因,EMS为紧急医疗服务,CPR为心肺复苏
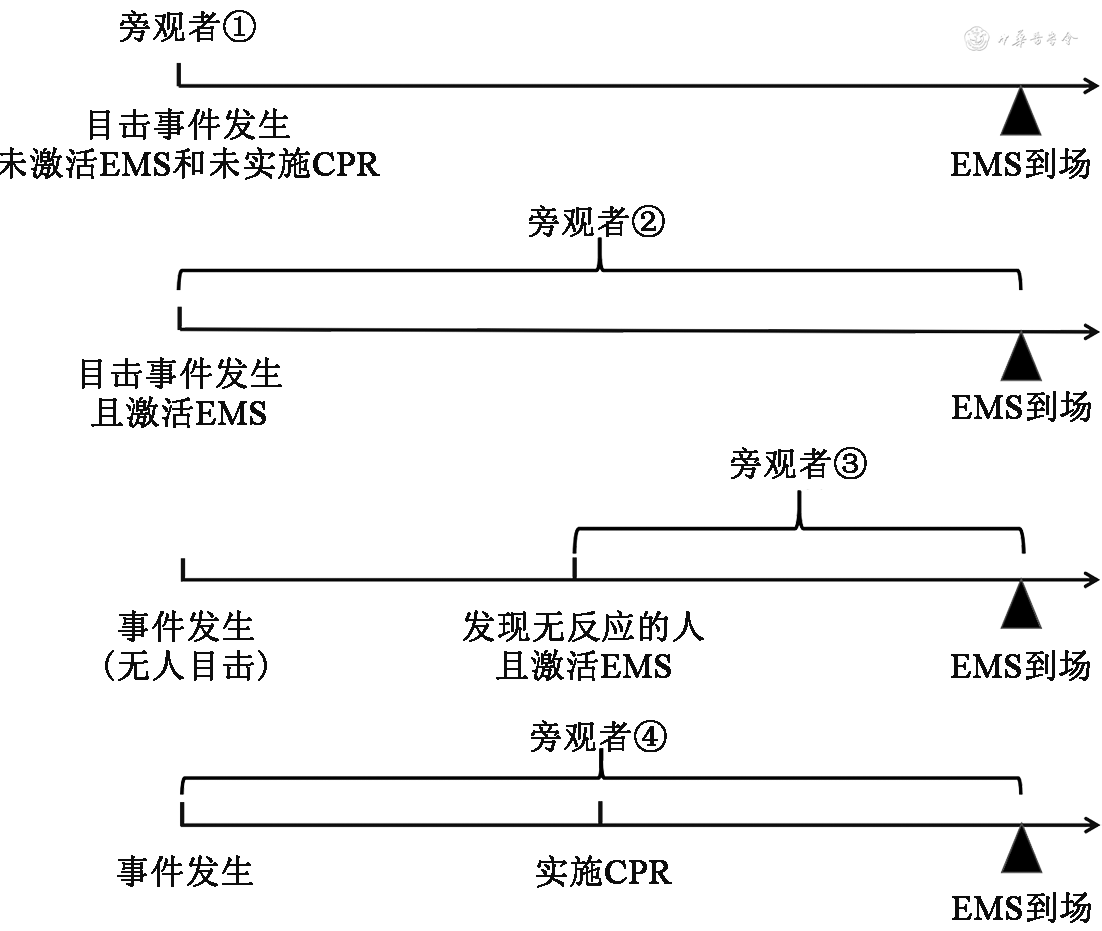

EMS为紧急医疗服务,CPR为心肺复苏;旁观者①为无效人群;旁观者①②也是目击者;旁观者②③是调度员远程指导在场者现场开展CPR的靶人群;旁观者④是调度员远程指导、急救培训、健康知识普及的转化人群,可以是目击者,也可以是其他在场者,当其实施CPR时,EMS可由旁观者②③④激活
1.早期呼救:OHCA生存率随EMS响应时间延长而下降[19],而早期呼救可使患者有更多机会获得基本生命支持和高级生命支持。OHCA发生后的濒死呼吸与正常呼吸极难区分,旁观者如果没有意识到患者情况危急,亦不会自发进行急救干预。当旁观者打入呼救电话时,EMS调度员在向现场派遣急救车辆的同时可以指导呼救者判断患者状态,增加患者获得旁观者救援的机会。CARES研究表明,旁观者自发实施CPR率为14.9%,而调度员可使旁观者CPR率增加至73.7%[25]。
2.早期实施CPR:在EMS到达之前由旁观者早期对OHCA患者实施CPR,可改善OHCA生存率[19]。CARES研究表明,旁观者CPR与生存率和神经功能良好率呈正相关[26]。PAROS研究也显示,旁观者CPR可以缓解等待救护车期间生存率的恶化[27]。单一胸外按压式CPR(chest compression-only CPR,COCPR)因操作简便有利于旁观者参与救援和更早启动CPR。日本登记研究显示,实施COCPR后,旁观者CPR实施率由34.6%增至47.3%[28]。我国城市地区平均急救反应时间为15 min左右[29],与世界卫生组织推荐水平(<8 min)差距甚大[30],故切实提高公众CPR实施率对挽救OHCA患者生命更具重大意义。
3.早期除颤:80%的OHCA由室颤引起,电除颤是有效的OHCA抢救措施[2]。开展公众除颤计划,鼓励公众现场实施包括AED在内的复苏措施,由于较EMS更早介入除颤,有利于改善OHCA生存[18]。日本登记研究显示,与依靠EMS人员除颤相比,公众使用AED可将首次电除颤的中位时间从12.3 min减少到2.4 min,从而使心脏骤停患者30 d生存率增加60%[31]。PAROS研究进一步显示,当旁观者除颤率由0.8%增至1.8%时,心脏骤停患者出院生存率增加86%[21]。
目前我国OHCA总体生存率不足1%,OHCA救援是我国面临的重大公共卫生问题,也是公共卫生领域的最薄弱环节,需要全社会参与[6]。我国OHCA登记尚处于发展初期,但一些地区已经积累了一定经验。例如,覆盖北京城区人口的OHCA登记、上海嘉定OHCA登记以及我国参与PAROS的部分医院登记[11,32, 33]。2019年,科技部启动国家基础资源调查专项,在全国部分地区开展了Utstein模式的OHCA调查[34]。我国OHCA救援还存在公众认识不足、保障机制不健全等系统性问题,健康中国行动在公众CPR培训、公共场所AED布局和120救援等方面的要求尚不能满足人民健康需求[6]。
尽快提升我国OHCA院前急救水平是所有公卫人、急救急诊人和心血管人的共同使命和担当。我们要摒弃先监测、后干预、再评估的固有思维,立即行动起来,紧紧依靠实施“三早”(早呼救、早按压、早除颤)所必须依托的旁观者人群(多为非专业人员),通过公共卫生手段提高公众对OHCA基本特征和基本干预措施的知晓率,继而提高公众院外急救的培训率,让“旁观”者不再旁观,让“旁观”或“目击”心脏骤停的所有人伸出援助之手,成为重启心脏的“行动者”,在提高公众CPR实施率和AED除颤率的基础上,改进公众参与院前急救的质量,让更多患者坚持到EMS的到来,为更多患者赢得院内成功救治的机会。
2021年,我们抓住《中华人民共和国医师法(草案)》修订的历史机遇,提出在草案第二十五条增加“对于发生于医疗机构以外的紧急情况,鼓励医师参与和实施现场救援,其医学活动不受执业地点、类别、范围的限制”的相关表述[6],使其与《中华人民共和国民法典》第一百八十四条“因自愿实施紧急救助行为造成受助人损害的,救助人不承担民事责任”相衔接,并最终得以落实[6,35]。OHCA公共卫生救援应从全人群策略出发,让政府机构(卫生、教育、交通、住建、公安、财政、人社等)、专业公共卫生机构(急救中心、疾控机构、专病防治机构、健康教育机构等)和非政府组织(各级红十字会)充分参与[36]。我们欣喜地看到,2021年底国家卫生健康委员会发布了公共场所AED配置指南[37],一些地方地铁、机场、医院等场所AED布设速度明显加快;2022年5月由健康中国行动推进委员会发起的“关爱生命,救在身边”公众行动纳入了更多的部门,公众复苏行动迈出可喜步伐[38]。
虽然心脏骤停复苏事业道阻且长,但我们相信开展系统性、连续性OHCA登记,及时完整、准确记录OHCA院前、院内急救干预措施和效果等信息,可有效指导OHCA应对策略的制定和提升院前急救能力,有利于改善我国OHCA的总体生存率。
王宇萌, 厚磊. Utstein模式院外心脏骤停登记的应用及启示[J]. 中华心血管病杂志, 2023, 51(6): 684-690. DOI: 10.3760/cma.j.cn112148-20230407-00201.
所有作者声明无利益冲突
1. 采用Utstein方法对院外心脏骤停进行登记的根本目的是:
A.收集科学数据
B.记录抢救过程
C.提高患者生存率
D.修订院前急救指南
2. 心脏骤停发生后院前急救的重要环节:
A.立即呼叫120
B.立即心肺复苏
C.尽早实施电除颤
D.以上均是
3. 院外心脏骤停发生后可实施现场心肺复苏的人员:
A.医务人员
B.120急救人员
C.现场的非专业人员
D.以上均是
4. 非专业人员参与心脏骤停院外急救的基本法律保障:
A.《中华人民共和国民法典》第一百八十四条,因自愿实施紧急救助行为造成受助人损害的,救助人不承担民事责任
B.《中华人民共和国基本医疗卫生与健康促进法》第二十七条,鼓励医疗卫生人员、经过急救培训的人员积极参与公共场所急救服务
C.《中华人民共和国医师法》第二十七条,医师因自愿实施急救造成受助人损害的,不承担民事责任
D.《中华人民共和国红十字会法》第十一条,组织志愿者参与现场救护
5. 提高院外心脏骤停患者的生存率:
A.取决于医务人员
B.取决于专业公共卫生机构
C.取决于各单位的重视程度
D.取决于全社会的共同努力



























