
回顾性收集北京协和医院神经外科2012年9月至2022年4月手术治疗的继发性脑积水病例,分析其临床特征、分流手术情况及预后。121例接受初次分流手术的患者中,脑出血病史55例(45.5%),脑外伤史35例(28.9%),二者是继发性脑积水最常见病因。意识及认知障碍(106例,87.6%)、步态异常(50例,41.3%)、大小便失禁(40例,33.1%)是最常见的临床表现。术后中枢神经系统感染(4例,3.3%)、引流管堵塞(3例,2.5%)以及硬膜下血肿/积液(4例,3.3%)是常见的神经系统并发症,本组病例术后各类并发症总体发生率为9%(11例次)。50.5%(54/107)的患者术后半年格拉斯哥预后评分(GOS)≥4分。对于继发性脑积水,尤其是继发性正常压力脑积水患者,应积极行脑脊液分流手术治疗。如合并颅骨缺损,可分期或同期修补。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
继发性脑积水是神经外科常见病。除原发病造成的功能障碍,继发性脑积水对患者的损伤客观存在,易被掩盖和忽视,积极处置继发性脑积水对改善预后很重要。脑出血、脑外伤、手术、颅内感染等是继发性脑积水常见原因[1, 2]。据报道,外伤后继发性脑积水的发生率最高可达54%,51%~89%的自发性脑出血破入脑室的患者会继发脑积水[2, 3, 4]。原发疾病可能导致脑结构性损伤,分流手术的远期获益难以预判,且不同患者对手术的反应性也存在差异,临床实践中针对继发性脑积水的处置尚存分歧[5]。本研究回顾性分析北京协和医院收治的继发性脑积水患者资料,总结继发性脑积水手术治疗的单中心经验,为临床决策提供参考。
1. 对象:本研究经北京协和医院伦理审查委员会审查通过(批号JS-2889),回顾性检索2012年9月至2022年4月收治的继发性脑积水患者资料,并按照如下纳入排除标准进行筛选,确定纳入121例在北京协和医院接受初次分流手术的患者。其中男81例、女40例,年龄(54.9±14.5)岁。(1)纳入标准:①影像学可见的脑室扩张(Evans指数≥0.3);②与脑积水有明确关联的既往神经系统疾病或事件;③存在意识及认知功能障碍、尿失禁或步态异常等不同症状;④既往未行分流手术。(2)排除标准:①存在分流手术禁忌;②拒绝手术或无法配合治疗;③未签署参加研究的知情同意书。
2. 分流手术方法及术后随访:对存在继发性脑积水且有明确症状的患者,均行以脑室-腹腔分流术(ventriculo-peritoneal shunting,VPS)为主的脑脊液分流手术,出院后积极康复训练并规律复诊(常规为术后1、3、6、12个月),视恢复情况个性化调节分流阀压力。
3. 观察指标:收集121例患者病因、术前主要症状、围手术期合并症、术前意识状态[格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分,并划分为正常或轻度意识障碍13~15分、中度意识障碍9~12分、重度意识障碍3~8分]、术前腰椎穿刺压力、影像学Evans指数和第三脑室宽度、分流手术时是否仍存在颅骨缺损以及术后并发症情况,通过门诊复诊记录及电话随访评估患者术后6、12个月时的康复情况[格拉斯哥预后量表(Glasgow outcome scale,GOS)评分]以评价手术效果。
4. 统计学处理:本研究数据使用Excel统计、Jamovi软件(2.3.18.0)进行分析。计数变量以频数(百分比)表示,符合正态分布的变量以表示,偏态分布的变量以M(Q1,Q3)表示,通过Mann-Whitney U检验进行比较。双侧检验,检验水准α=0.05。
1. 继发性脑积水原发病因:出血及外伤为本组患者的主要病因,共占比74.4%(表1)。

121例继发性脑积水患者的病因分类
121例继发性脑积水患者的病因分类
| 病因 | 例数(%) | 说明 |
|---|---|---|
| 出血 | 55(45.5) | 脑出血、蛛网膜下腔出血等,共28例出血破入脑室,共49例接受了针对出血的手术治疗 |
| 外伤 | 35(28.9) | 共28例接受了针对外伤的手术治疗 |
| 颅脑肿瘤手术史 | 19(15.7) | 16例开颅手术后,3例经鼻蝶手术后,术前均不合并脑积水 |
| 原发中枢神经系统感染 | 7(5.8) | 均为社区性感染a |
| 转移瘤 | 2(1.7) | 均为肺癌脑转移 |
| 其他 | 3(2.5) | 系统性红斑狼疮、黏多糖贮积病、中枢神经系统非霍奇金淋巴瘤 |
注:a另有11例合并中枢神经系统感染的病例在感染之前已诊断脑积水,均按照其原发病归入出血或外伤组
2. 主要临床表现:121例患者中意识及认知障碍106例(87.6%),步态异常50例(41.3%),大小便失禁40例(33.1%),头痛头晕9例(7.4%),视力视野异常7例(5.8%),听力受损3例(2.5%),恶心呕吐2例(1.7%)。意识及认知障碍为最常见症状,步态异常及大小便失禁为次位常见临床表现。
3. 围手术期合并疾病情况:121例患者中合并高血压病53例(43.8%),糖尿病33例(27.3%),冠心病12例(9.9%),肺部感染史23例(19%),中枢神经系统感染史18例(14.9%)。
4. 术前意识状态:121例患者术前GCS评分中64例(52.9%)为正常或轻度意识障碍,27例(22.3%)为中度意识障碍,30例(24.8%)为重度意识障碍。
5. 术前腰穿压力:109例患者的腰穿压力为(150±49)mmH2O(1 mmH2O=0.009 8 kPa),其中4例(3.7%)为50~79 mmH2O,92例(84.4%)为80~200 mmH2O,13例(11.9%)>200 mmH2O。4例颅压较低的患者中,2例处于去骨瓣状态,2例是在接受甘露醇脱水治疗后获得数据,均行脑室腹腔分流术,术后GOS评分分别为5分(颅内动脉瘤开颅夹闭术后脑积水,去骨瓣,同期修补)、4分(化脓性脑膜炎后脑积水,术前甘露醇脱水)、1分(复发性脑膜肉瘤术后脑积水,去骨瓣,未修补)、1分(基底节区脑出血后脑积水,术前甘露醇脱水,术后发生颅内感染)。
6. 影像学特征:Evans指数为0.38±0.06(91例),三脑室宽度为(15.0±3.2)mm(96例)。图1为1例典型脑出血患者发病、颅骨修补前、分流术前及分流术后的CT影像。该患者分流术后认知功能、行走能力显著改善,尿失禁完全消失,生活自理。
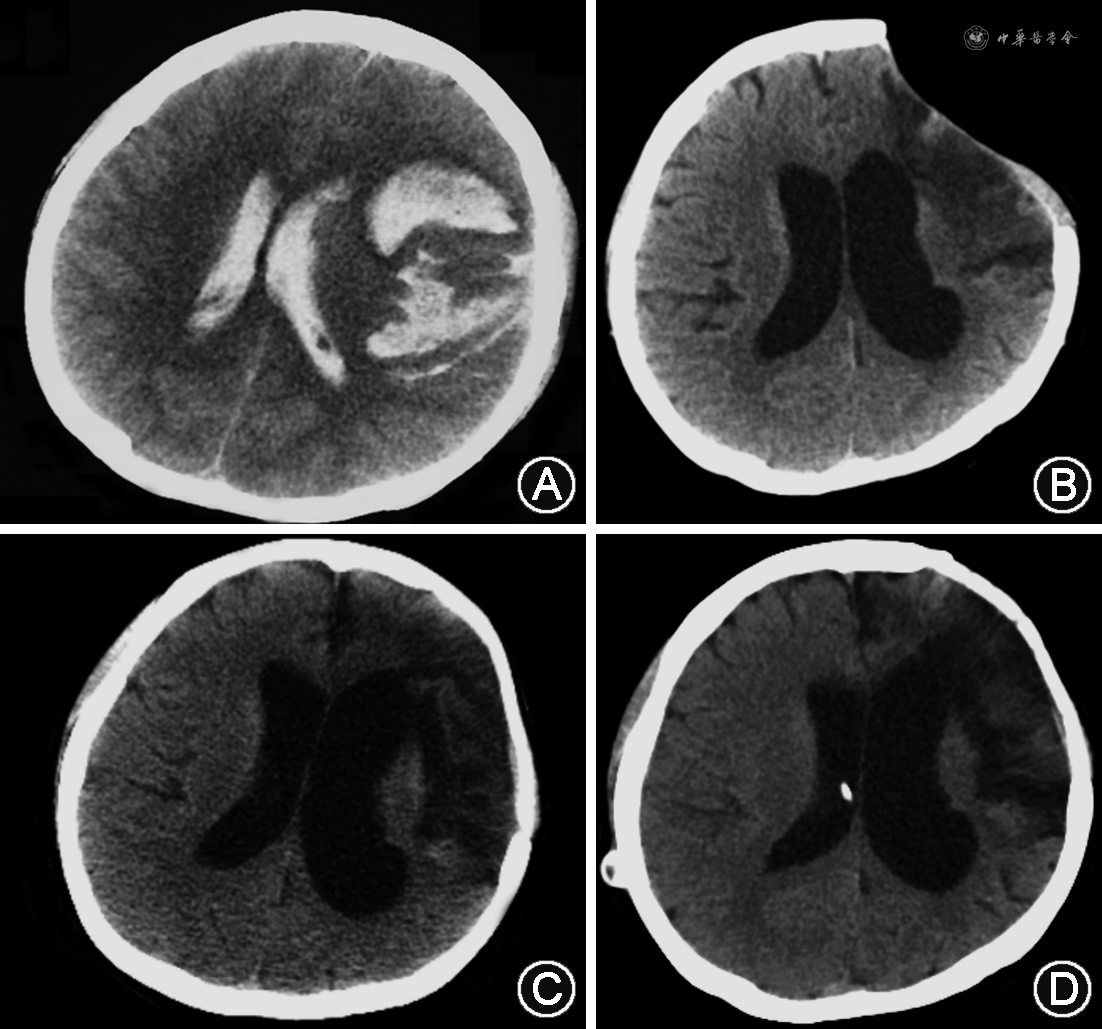

7. 颅骨缺损处置:121例患者中有45例涉及原发病治疗相关的颅骨缺损,8例VPS同期行颅骨修补,17例分流手术前已完成颅骨修补,16例未行修补,4例失访。术后6个月时,已修补/同期修补组(n=25)GOS评分4(3,5)分,其中15例(60%)预后良好(GOS 4~5分);未修补组(n=16)GOS评分 3(2,4)分,其中5例(31.3%)预后良好,Mann-Whitney U 检验显示两组GOS评分差异有统计学意义(U=117.00,P=0.022)。
8. 术后并发症:121例患者分流术后并发症主要包括中枢神经系统感染4例(3.3%)、引流管堵塞3例(2.5%)、硬膜下血肿3例(2.5%)、硬膜下积液1例(0.8%)。4例中枢神经系统感染患者中,2例为术后急性期感染,1例为术后3个月腹腔端感染引起的远期颅内感染,1例为原发病相关颅内感染后过早行分流手术。3例引流管堵塞的患者中含1例上述远期颅内感染者。
9. 预后:术后6个月有14例失访,35例(32.7%)恢复良好(GOS评分 5分),19例(17.8%)轻度残疾(GOS评分 4分),29例(27.1%)重度残疾(GOS评分 3分),8例(7.5%)植物生存(GOS评分 2分),16例(15%)死亡(GOS评分 1分),有73例达到了主要临床症状的改善。16例死亡中,有3例死于中枢神经系统感染,余13例死因与分流手术无直接相关性,包括原发颅脑肿瘤复发或进展、肺部或其他部位感染、呼吸循环衰竭。延长随访时间至12个月,有29例失访,34例(37%)恢复良好,18例(19.6%)轻度残疾,17例(18.5%)重度残疾,5例(5.4%)植物生存,18例(19.6%)死亡。
继发性脑积水是神经重症临床工作中常见病,患者神经功能恢复缓慢甚至病情恶化,增加治疗及护理难度[6, 7]。本研究表明继发性脑积水最常见的症状为意识及认知障碍,其次是肢体运动异常及括约肌功能不良,符合典型临床特征[8]。部分患者颅内压升高,其原因可能包括血凝块堵塞脑脊液循环、原发损伤靠近丘脑部位并压迫中脑导水管、脑室结构移位等[9],导致高颅压症状,如头痛、头晕、恶心、呕吐以及视力听力受损。应注意某些症状会被意识障碍掩盖而被低估。本研究中颅内压正常的患者有92例(84.4%),提示不能漠视其手术干预,及早行分流手术有助于改善预后。
继发性脑积水的保守治疗包括观察或药物治疗[10],目前尚无高级别证据支持药物疗效。本研究表明若在影像学可见脑室扩张,且有明确临床症状,无论是正常压力还是高颅压患者,均应考虑分流手术[11, 12]。VPS是主流方式,也是北京协和医院主要开展的术式。有研究认为腰大池-腹腔分流术创伤更小[13],但其弊端也屡有报道,尤其是对合并颅骨缺损的患者,应谨慎选择腰大池腹腔分流手术。
由于原发病的影响,继发性脑积水临床症状混杂,分流手术获益难以明确,VPS术后感染、堵管、出血等并发症风险也不容忽视,需要医生妥善决策。部分中心采取脑脊液放液试验辅助判断[14],但放液试验敏感性不足,对合并严重原发病的患者缺乏可行性,手术决策往往取决于医生经验及患方意愿。术后6个月时,本研究68%的患者症状改善,50.5%(54/107)的患者GOS评分4~5分,即独立生活甚至在保护下工作。术后12个月时,56.5%(52/92)的患者GOS评分4~5分。
对于合并颅骨缺损的患者,可采取分期或同期行颅骨修补及分流手术。据报道去骨瓣减压的颅脑外伤患者发生继发性脑积水的风险显著高于未去骨瓣的患者[15],其原因尚未明确,有研究推测去骨瓣后压力可经骨窗传递至外部,影响原本依靠压力梯度运行的脑脊液循环,部分研究发现90 d内行颅骨缺损修补可降低继发性脑积水发生率[16]。此外,同期手术可减少手术次数、降低感染风险、避免恢复期骨窗区脑组织损伤。
VPS步骤繁杂,易出现堵管、感染、过度分流等并发症。与报道相比,本中心VPS并发症发生率相对较低,这与标准化、流程化、严格无菌的手术操作及围术期管理密不可分[17]。
本研究存在一定的局限性。作为回顾性研究,研究对象均为手术治疗患者,虽术后效果明显,但缺乏未手术对照组,不能显著评估干预价值。另外,本中心对继发性脑积水主要施行VPS术式,而业界常用的手术方法还包括三脑室造瘘等,本中心开展较少,故未能比较不同术式的效果。后续争取进行更多前瞻性对照研究,更好地探索继发性脑积水诊治策略。
综上所述,对无手术禁忌的继发性脑积水患者,尤其是正常颅压者,积极手术干预可能改善预后。如合并颅骨缺损,宜分期或同期行颅骨修补。术后规律随访,动态评估分流系统的工作状况及压力设定,同时积极推进原发病的康复治疗。
银锐, 张笑, 魏俊吉, 等. 继发性脑积水的分流手术治疗效果及预后[J]. 中华医学杂志, 2023, 103(25): 1936-1939. DOI: 10.3760/cma.j.cn112137-20230226-00276.
所有作者声明不存在利益冲突




























本文中基金项目“中央高水平医院临床科研业务费资助”的编号应为“2022-PUMCH-C-032”。更正的同时表示歉意!