
了解新生儿脐血维生素K1和维生素K2缺乏率,探讨预防性补充维生素K1后新生儿血清维生素K1水平的动态变化及影响因素。
选择2021年1月至2022年6月山西省儿童医院产科出生的新生儿进行前瞻性研究,检测脐血维生素K1、K2和补充维生素K1后14 d、28 d血清维生素K1水平,根据是否住院分为住院新生儿和健康新生儿,按照胎龄分为早中期早产儿、晚期早产儿和足月儿,计算不同胎龄新生儿脐血维生素K1和维生素K2缺乏率。应用SPSS 25.0统计软件比较住院早产儿与住院足月儿、健康足月儿与住院足月儿维生素K1水平的动态变化,采用多因素logistic回归法分析住院新生儿28 d时维生素K1水平的影响因素。
共纳入100例新生儿。住院新生儿80例,其中早中期早产儿25例,晚期早产儿25例,足月儿30例;健康足月儿20例。不同胎龄新生儿脐血维生素K1、K2缺乏率差异无统计学意义(P>0.05),总体缺乏率均较高,分别为82.0%和84.0%。预防性补充维生素K1后,足月儿组和早产儿组14 d时维生素K1水平高于脐血,28 d时低于14 d时;住院足月儿组14 d、28 d时维生素K1水平高于住院早产儿组,健康足月儿组28 d时维生素K1水平高于住院足月儿组,差异均有统计学意义(P<0.05)。多因素logistic回归分析显示,母孕期有并发症(OR=5.889,95%CI 1.621~21.399,P=0.007)和新生儿使用抗生素(OR=5.615,95%CI 1.833~17.221,P=0.003)是新生儿维生素K1缺乏的危险因素,配方奶喂养(OR=0.389,95%CI 0.193~0.786,P=0.008)是新生儿维生素K1缺乏的保护因素。
新生儿普遍存在维生素K缺乏。预防性补充维生素K1后新生儿血清维生素K1水平明显升高;住院足月儿14 d、28 d时维生素K1水平高于住院早产儿。喂养方式、母孕期并发症和新生儿使用抗生素影响住院新生儿28 d时维生素K1水平。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
维生素K1、K2在新生儿内源性和外源性凝血中发挥重要作用[1]。维生素K缺乏可导致凝血因子Ⅱ、Ⅶ、Ⅸ、Ⅹ活性低下、自发性出血,即维生素K缺乏性出血症(vitamin K deficiency bleeding,VKDB)。虽然VKDB发病率低[2],但后遗症发生率高[3],不仅影响新生儿生长发育,严重者还会发生颅内出血,增加新生儿死亡和残疾风险[4]。维生素K缺乏是我国新生儿及婴儿发生出血症的主要原因之一[5]。VKDB按发病日龄可分为早发型(0~24 h)、经典型(2~7 d)和晚发型(2~12周)[2]。随着预防性维生素K的补充,早发型和经典型明显减少[2],但仍可见晚发型的报道[6],因此探讨新生儿维生素K水平的动态变化及影响因素对制定维生素K补充方案十分必要。本研究通过分析2021年1月至2022年6月山西省儿童医院产科出生的新生儿脐血维生素K1、K2缺乏率及血清维生素K1水平的动态变化,探讨新生儿维生素K1水平的影响因素,为制定新生儿个性化维生素K补充方案提供临床参考。
选取2021年1月至2022年6月山西省儿童医院产科分娩的新生儿进行前瞻性研究。入选标准:(1)活产单胎新生儿;(2)家长同意参与本研究。排除标准:(1)母亲有肝病史或孕期服用抗癫痫、抗结核、抗凝血药物等;(2)参与研究期间喂养方式有过改变;(3)参与研究期间使用青霉素、头孢类抗生素以外的抗生素;(4)未检测肝功能或凝血功能;(5)合并感染性休克、重度窒息,有血友病家族史、产伤史(头颅血肿、帽状腱膜下出血),输过血浆;(6)有胆汁淤积、胆囊炎、巨细胞病毒感染、肝功能异常、凝血功能异常、剧烈呕吐、腹泻等。根据是否住院分为住院新生儿组和健康新生儿组;根据胎龄分为早中期早产儿组(<34周)、晚期早产儿组(34~36周)和足月儿组(≥37周);住院新生儿再分为住院足月儿组和住院早产儿组;根据28 d时维生素K1水平分为正常组和异常组。本研究通过山西省儿童医院伦理委员会批准(IRB-KYHZ-2019-009),所有新生儿家长均签署知情同意书。
1.临床资料收集:记录新生儿及母亲的临床资料,包括新生儿性别、胎龄、出生体重、喂养方式、抗生素使用情况,是否发生新生儿呼吸窘迫综合征、新生儿肺炎、新生儿败血症,母亲孕期及哺乳期高血压和糖尿病情况。
2.标本收集与处理:纳入本研究的所有新生儿出生后立即留取脐血2 ml置于肝素抗凝管中,冷藏避光0~4℃保存;所有新生儿生后6 h内肌肉注射维生素K1 l mg(山西晋新双鹤药业有限责任公司,生产批号:H11021167);出生3 d内采静脉血检测肝功能和凝血功能;住院新生儿生后14 d、所有新生儿生后28 d采静脉血2 ml置于肝素抗凝管中,冷藏避光0~4℃保存。由北京和合医学诊断技术股份有限公司采用高效液相质谱仪/串联质谱仪通过色谱法/质谱法检测脐血维生素K1、K2和静脉血维生素K1水平。
3. 判断标准[7]:维生素K1<0.1 ng/ml为缺乏,0.1~2.2 ng/ml为正常,>2.2 ng/ml为过量;维生素K2<0.1 ng/ml为缺乏,0.1~0.86 ng/ml为正常,>0.86 ng/ml为过量。维生素K1<0.1 ng/ml或>2.2 ng/ml为异常,0.1~2.2 ng/ml为正常。
4. 样本量计算方法:根据样本量是自变量个数的10~20倍,考虑10%~20%的无效应答率,本研究中样本量计算公式为n=5×15×(1+20%)=90,即本研究的样本量至少90例。
应用SPSS 25.0统计软件进行数据分析。计数资料以例(%)表示,组间比较采用χ2检验。正态检验采用Kolmogorov-Smirnov检验,符合正态分布的计量资料以±s表示,两组比较采用t检验,多组比较用单因素方差分析;不符合正态分布的计量资料以M(Q1,Q3)表示,组间比较采用秩和检验。维生素K1水平的影响因素采用logistic回归分析。P<0.05为差异有统计学意义。
研究期间产科共分娩新生儿2 268例,符合入选标准556例,因母亲有肝病史或孕期服用抗癫痫、抗结核、抗凝血药物等排除202例,因研究期间改变喂养方式排除32例,因使用青霉素、头孢类抗生素以外的抗生素排除34例,因肝功能异常排除61例、凝血功能异常排除78例,因感染性休克、重度窒息、血友病家族史、产伤史、输过血浆排除24例,因胆汁淤积、胆囊炎、巨细胞病毒感染、剧烈呕吐、腹泻排除25例。最终纳入100例,男、女各50例;胎龄29~41周;出生体重1 330~4 520 g;住院新生儿80例,健康足月儿20例。
早中期早产儿25例,胎龄(32.5±2.6)周,出生体重(1 900±499)g;晚期早产儿25例,胎龄(35.5±1.2)周,出生体重(2 523±869)g;足月儿50例,其中住院足月儿30例,胎龄(39.1±1.8)周,出生体重(3 266±859)g,健康足月儿20例,胎龄(39.4±1.9)周,出生体重(3 334±875)g。
80例住院新生儿生后28 d维生素K1水平正常组和异常组各40例,异常组均为<0.1 ng/ml;使用过抗生素32例(头孢噻肟钠11例、头孢呋辛5例、头孢哌酮10例、青霉素10例,其中4例同时使用头孢噻肟钠和青霉素),未使用过抗生素48例;母亲有并发症18例,无并发症62例;母乳喂养13例,配方奶喂养17例,混合喂养50例。
脐血维生素K1总缺乏率为82.0%,其中51例维生素K1<0.05 ng/ml;脐血维生素K2总缺乏率为84.0%,其中37例维生素K2<0.05 ng/ml。不同胎龄新生儿脐血维生素K1、K2缺乏率差异无统计学意义(P>0.05),见表1。
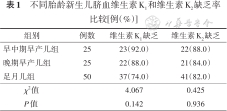
不同胎龄新生儿脐血维生素K1和维生素K2缺乏率比较[例(%)]
不同胎龄新生儿脐血维生素K1和维生素K2缺乏率比较[例(%)]
| 组别 | 例数 | 维生素K1缺乏 | 维生素K2缺乏 |
|---|---|---|---|
| 早中期早产儿组 | 25 | 23(92.0) | 22(88.0) |
| 晚期早产儿组 | 25 | 22(88.0) | 21(84.0) |
| 足月儿组 | 50 | 37(74.0) | 41(82.0) |
| χ2值 | 4.067 | 0.425 | |
| P值 | 0.142 | 0.936 |
住院足月儿组14 d、28 d时维生素K1水平高于住院早产儿组,差异有统计学意义(P<0.05);两组脐血维生素K1水平差异无统计学意义(P>0.05)。住院新生儿预防性补充维生素K1后14 d时维生素K1水平明显升高,28 d时低于14 d时,差异有统计学意义(P<0.05)。见表2。
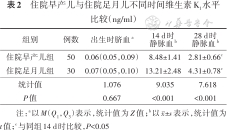
住院早产儿与住院足月儿不同时间维生素K1水平比较(ng/ml)
住院早产儿与住院足月儿不同时间维生素K1水平比较(ng/ml)
| 组别 | 例数 | 出生时脐血a | 14 d时静脉血b | 28 d时静脉血b |
|---|---|---|---|---|
| 住院早产儿组 | 50 | 0.06(0.05,0.09) | 8.48±1.41 | 2.81±0.66c |
| 住院足月儿组 | 30 | 0.07(0.05,0.10) | 13.21±2.48 | 4.31±0.78c |
| 统计值 | 1.076 | 9.035 | 7.618 | |
| P值 | 0.667 | <0.001 | <0.001 |
注:a以M(Q1,Q3)表示,统计值为Z值;b以±s表示,统计值为t值;c与同组14 d时比较,P<0.05
两组脐血维生素K1水平差异无统计学意义(P>0.05);28 d时健康足月儿组高于住院足月儿组,差异有统计学意义(P<0.05)。见表3。
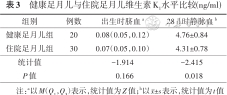
健康足月儿与住院足月儿维生素K1水平比较(ng/ml)
健康足月儿与住院足月儿维生素K1水平比较(ng/ml)
| 组别 | 例数 | 出生时脐血a | 28 d时静脉血b |
|---|---|---|---|
| 健康足月儿组 | 20 | 0.08(0.05,0.12) | 4.76±0.84 |
| 住院足月儿组 | 30 | 0.07(0.05,0.10) | 4.31±0.78 |
| 统计值 | -1.914 | -2.415 | |
| P值 | 0.166 | 0.018 |
注:a以M(Q1,Q3)表示,统计值为Z值;b以±s表示,统计值为t值
1 单因素分析:异常组母孕期并发症和使用抗生素比例高于正常组,配方奶喂养比例低于正常组,差异均有统计学意义(P<0.05)
2.多因素分析:将维生素K1异常作为因变量,将单因素分析有意义的因素进行多因素logistic回归分析,结果显示,母孕期并发症和新生儿使用抗生素为新生儿维生素K1缺乏的独立危险因素,配方奶喂养为新生儿维生素K1缺乏的保护因素,见表4。
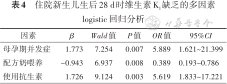
住院新生儿生后28 d时维生素K1缺乏的多因素logistic回归分析
住院新生儿生后28 d时维生素K1缺乏的多因素logistic回归分析
| 因素 | β | Wald值 | P值 | OR值 | 95%CI |
|---|---|---|---|---|---|
| 母孕期并发症 | 1.773 | 7.254 | 0.007 | 5.889 | 1.621~21.399 |
| 配方奶喂养 | -0.943 | 6.937 | 0.008 | 0.389 | 0.193~0.786 |
| 使用抗生素 | 1.726 | 9.124 | 0.003 | 5.619 | 1.833~17.221 |
国外研究显示25%~40%新生儿出生时出现维生素K水平生理性低下[8],我国文献报道生后未补充维生素K1的新生儿维生素K1缺乏率为85.42%[9]。本研究中100例不同胎龄新生儿维生素K1缺乏率为82.0%;大部分新生儿脐血维生素K1、K2浓度<0.1 ng/ml,处在较低水平,说明新生儿出生时普遍存在维生素K1、K2缺乏;本研究显示不同胎龄新生儿维生素K1、K2缺乏率无明显差异,与以往研究报道一致[9, 10]。
本研究结果显示,预防性补充维生素K1后,住院足月儿生后14 d、28 d时的维生素K1水平高于早产儿,考虑与早产儿肝脏发育不成熟[11]、肠道正常菌群定植延迟[12]导致早产儿维生素K1合成低下有关。新生儿补充维生素K1后,14 d时维生素K1水平明显增高,28 d时低于14 d时。原因可能为新生儿所需的维生素K1主要来源于母乳和配方乳[13],分解代谢后部分以游离形式通过胆道排泄,一部分经尿排出,体内只有少量储存[14],若每日补充不足,体内储存逐渐减少,与蔡淑君等[15]研究相符。本研究结果显示健康足月儿28 d时维生素K1水平高于住院足月儿,考虑与住院新生儿存在基础疾病和使用抗生素有关。有文献报道出生后肌肉注射一次维生素K1 1 mg不能满足婴儿长期生长发育需求[16, 17],有待进一步研究。
1.母孕期并发症:研究显示妊娠期糖尿病孕妇血清维生素K1水平低于无糖尿病孕妇[18];有高血压孕妇妊娠中晚期体内维生素K1水平低于健康孕妇[19, 20];因为孕期合并糖尿病、高血压的孕妇体内维生素K1水平低下,且胎盘对维生素K1通透性差,因此母亲孕期合并糖尿病、高血压的新生儿出生后体内维生素K1水平低下[21]。本研究中母孕期合并糖尿病、高血压是新生儿28 d时维生素K1缺乏的危险因素,与上述研究一致,但与我国蔡淑君等[15]研究发现母孕期并发症与新生儿血清维生素K1水平升高有关不一致,考虑与本研究中母亲孕期并发症只包括妊娠期糖尿病和妊娠期高血压,未考虑其他疾病因素影响有关。
2.新生儿使用抗生素:Elalfy等[22]对271例生后2~24周的婴儿研究发现,抗生素治疗10 d以上的67例婴儿体内维生素K1水平明显低于204例未使用抗生素治疗的婴儿。研究发现头孢菌素抑制产生维生素K1的肠道细菌生长和维生素K-环氧还原酶,因此新生儿使用头孢类抗生素后体内维生素K1合成减少[1,17]。本研究中使用头孢类抗生素是新生儿28 d时维生素K1缺乏的危险因素,与以往文献报道一致[23]。
3.喂养方式:婴儿每日维生素K1需要量约为2 μg/kg,吸收率为摄入量的10%~70%。Clarke等[24]报道母乳中维生素K1含量为1~2 ng/ml,配方奶中为3~16 ng/ml。有研究发现纯母乳喂养的婴儿血清维生素K1水平显著低于配方奶/混合喂养的婴儿,12名纯母乳喂养的婴儿中8名出现维生素K1不足,而25名配方奶/混合喂养的婴儿中只有1名出现维生素K1不足[25]。本研究结果也显示配方奶喂养是新生儿28 d时维生素K1缺乏的保护因素。
综上所述,所有新生儿都需要预防性补充维生素K,疾病状态下应定期监测维生素K水平,依此建立个性化的维生素K补充方案。但是本研究为单中心研究,且样本量小,尚需多中心大样本研究评估新生儿维生素K水平的长期动态变化,以助于制定更加精细的维生素K补充方案。
睢珍利, 闫海霞, 张新华. 新生儿维生素K水平动态变化及影响因素[J]. 中华新生儿科杂志, 2023, 38(9): 525-529. DOI: 10.3760/cma.j.issn.2096-2932.2023.09.002.
所有作者声明无利益冲突



























