
营养不良是神经损伤(neurological impairment,NI)儿童常见的并发症,合并营养不良的NI儿童需进行临床营养干预。为规范NI儿童营养干预流程,改善其营养状况,本建议从NI儿童的营养不良管理及干预的总体流程、营养筛查与评估流程、营养不良原因分析、营养干预方案制定和营养干预方案具体实施的各种问题及干预效果监测和随访等方面进行总结归纳,并提出了相应营养干预建议。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
神经损伤(neurological impairment,NI)在本文中是指神经系统受到各种损伤而出现一系列功能障碍的一组疾病,包括脑性瘫痪(简称脑瘫)、吉兰-巴雷综合征、创伤性脑损伤、中枢神经系统感染和神经遗传性疾病等。NI会影响中枢神经系统(脑和脊髓)或周围神经系统功能,导致运动、感觉、言语、认知功能障碍和行为异常,该类疾病容易罹患营养障碍,其中脑瘫是最具代表性的疾病。2020年由中华医学会儿科学分会康复学组和中华医学会肠外肠内营养学分会儿科学组,共同制定了《脑性瘫痪患儿营养支持专家共识》[1],在儿童康复界引起较好反响,脑瘫儿童的营养问题得到了广泛关注,但共识仅涉及了脑瘫儿童,且对于营养干预的具体流程及操作未做详细阐述。鉴于此,中华医学会儿科学分会康复学组再次联合中华医学会肠外肠内营养学分会儿科学组、中国妇幼保健协会儿童康复专业委员会,邀请儿童康复科、临床营养科、小儿消化科及儿童保健科专家,对于NI儿童疾病康复阶段营养管理的具体流程及操作指导建议达成共识(国际实践指南注册与透明化平台注册号IPGRP-2022CN90),以期规范和指导NI儿童的营养管理。
建议开展NI儿童康复的医疗机构建立营养支持团队(nutrition support team,NST),需康复医师、临床营养师、护士、言语治疗师、作业治疗师、行为心理学家等组成的多学科团队共同参与[2,3,4]。NI儿童营养管理总的具体流程见图1。
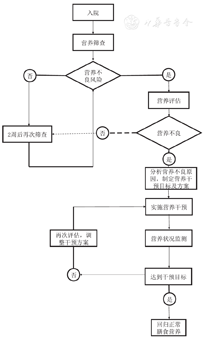

建议NI儿童入院24 h内完成营养不良筛查[5],存在营养不良风险的儿童需进行营养评估,根据评估结果进一步完善膳食及喂养史调查,并评估进食安全性,分析营养不良原因,启动营养干预流程。不存在营养不良或营养不良筛查风险的儿童每2周再次筛查,具体流程见图2。
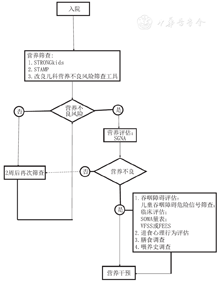

注:STRONGkids:营养状况和生长发育风险筛查工具;STAMP:儿科营养不良筛查工具;SGNA:主观全面营养评估;SOMA:口腔运动评估量表;VFSS:吞咽造影检查;FEES:纤维内窥镜下吞咽功能检查 STRONGkids:screening tool risk on nutritional status and growth;STAMP:screening tool for the assessment of malnutrition in pediatrics;SGNA:subjective global nutrition assessment;SOMA:schedule for oral motor assessment;VFSS:video fluoroscopic swallowing study;FEES:flexible endoscopic evaluation of swallowing
目前尚无公认的针对NI儿童营养筛查工具,常用筛查工具有营养状况和生长发育风险筛查工具(screening tool risk on nutritional status and growth,STRONGkids)、儿科营养不良筛查工具(screening tool for the assessment of malnutrition in pediatrics,STAMP)及改良儿科营养不良风险筛查工具[5,6],建议根据自身情况选择1~2个筛查工具。
建议采用主观全面营养评估(subjective global nutrition assessment,SGNA)量表进行营养评估[7,8,9]。SGNA是一种全面的结构化营养评估方法,其综合了生长曲线、体重/身高比值、体重改变、进食频次、胃肠道症状、功能受损情况、代谢应激等7个营养相关的病史和皮下脂肪、肌肉消耗、水肿情况3项体格检查的多方面的评估,结果分为营养正常、中度营养不良、严重营养不良。SGNA已建立了从31 d至17岁多种疾病儿童营养状况的有效性评估[7,8,9]。营养评估建议由临床营养师或受过相关培训并取得资质的康复医师完成。
需收集来自照看者(通常是父母)的具体信息,以确定是否存在喂养/吞咽障碍[10]。例如:(1)每次进食平均时间超过30 min;(2)儿童或照看者对进食或喂食感觉有压力;(3)在连续2~3个月内体重没有增长或有降低;(4)进食过程中出现咳嗽、呛咳,进食后出现呼吸急促或呼吸困难,发出"咕噜、咕噜"声[11]。对于存在吞咽障碍风险的儿童需进行吞咽障碍评估,如临床喂养与吞咽安全性评估(全面病史评估、口颜面功能和吞咽反射评估及直接摄食评估)、口腔运动评估量表(schedule for oral motor assessment,SOMA)评估[12]。吞咽造影检查(video fluoroscopic swallowing study,VFSS)和纤维内窥镜下吞咽功能检查(flexible endoscopic evaluation of swallowing,FEES)是评估吞咽障碍的金标准,可根据具体病例选用或结合使用[4,13]。
以访谈法倾听照看者对NI儿童进食及照护者喂养过程的描述,加上"典型一餐"为例来理解儿童及照看者对进食的心理情绪体验;通过视频或直接观察儿童的进食,评估儿童及喂养者进食时的关系动力,情绪体验及行为表现。
对于营养评估存在营养不良的NI儿童,建议通过3 d食物记录法估算能量摄入量[14],并将能量摄入量与相应年龄、性别的膳食能量参考摄入量比较。基于《中国食物成分表》的营养软件可方便记录饮食摄入情况,计算能量及营养素摄入量,可以根据需要选用。同时还要进一步询问喂养史,包括但不限于以下几个方面:(1)提供的食物种类;(2)每日正餐和零食的量;(3)特殊膳食或配方食品的使用;(4)使用维生素和矿物质补充剂的情况;(5)有无食物过敏、食物不耐受或食物回避;(6)喂养困难或异常的喂养行为;(7)咀嚼或吞咽困难;(8)儿童-喂养者互动情况[15]。
最终综合NI儿童疾病史、喂养史、膳食调查史及营养评估、吞咽障碍评估、进食心理行为评估结果,分析营养不良原因:能量摄入不足、能量需求增加、丢失过多[16],还是非营养因素如遗传、内分泌、运动功能障碍、心理行为问题等[11,17]。导致营养不良的具体原因包括但不限于以下几个方面:(1)食物质地和味道相关的感觉因素导致挑食;(2)饱腹感稳定,食欲差;(3)营养相关并发症,如胃食管反流、便秘、流涎等[18];(4)严重的口腔运动功能障碍或姿势异常[19];(5)食物不耐受或食物过敏;(6)语言或智力障碍导致沟通困难,缺乏自我喂养技能[20];(7)不良进食行为;(8)儿童-喂养者互动困难;(9)合并导致营养不良的其他器质性病因,如先天性心脏病、甲状腺疾病、胃肠道畸形等[20,21,22]。
营养干预方案的制定需要综合NI儿童目前营养状况、疾病史、喂养史、能量需求量和能量摄入量差异、营养不良原因、吞咽障碍评估和进食心理行为评估、家庭喂养环境及经济状况等因素综合判断,并结合儿童照看者所关心的问题和家庭现阶段所能支配的资源,从照看者最能接受的或者相对最紧迫的改进措施开始[23],见图3。
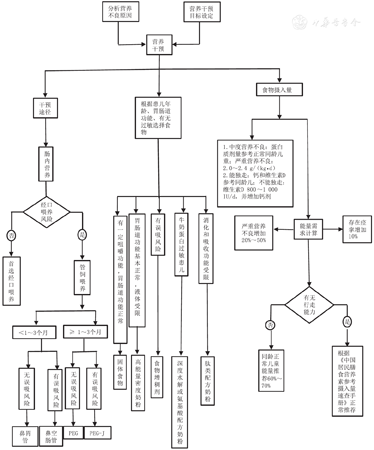

注:PEG:经皮内镜下胃造瘘管;PEG-J:经皮内镜下经胃空肠置管 PEG:percutaneous endoscopic gastrostomy;PEG-J:percutaneous endoscopic gastrostomy with jejunal extension
SGNA评估提示存在中度及严重营养不良的NI儿童[24]。
NI儿童营养补充途径主要是肠内营养,包括经口喂养和管饲喂养,主要根据消化吸收功能、能量摄入是否充足、体重增长速度、喂养实施的时间和有无误吸风险等选择喂养途径。
根据欧洲儿科胃肠病、肝病和营养学会的建议,如果:(1)口服摄入量不足以满足个人需求的60%~80%;(2)总喂养时间>4~6 h/d;(3)有证据表明2岁以内体重不增超过1个月,2岁以上体重增长速度下降或不增超过3个月;(4)TSF始终小于同年龄的第5百分位;(5)严重的咀嚼和吞咽功能障碍,或在喂食过程中出现误吸。有1种及1种以上指征者均建议考虑管饲喂养[26,27,28]。
根据儿童年龄、胃肠道功能、有无食物过敏等选择合适的配方产品和食物。
配方产品的选择要符合年龄需求;对于严重营养不良或液体摄入受限儿童,如胃肠道功能正常,建议应用高能量密度配方奶粉[30,31,32],深度水解配方和氨基酸配方奶粉可用于牛奶蛋白过敏NI儿童[33];乳清配方奶粉适用于胃食管反流、呕吐、胃排空延长者[34,35];肽类配方奶粉可以用于消化吸收功能受限的NI儿童。
普通膳食适合有一定咀嚼能力、胃肠道功能正常的NI儿童;流质半流质饮食适合于咀嚼能力差但不存在吞咽功能障碍的儿童;食物增稠剂适用于存在误吸风险的NI儿童;追赶性生长需要高能量高蛋白摄入,需通过膳食调整使得在均衡膳食前提下调整饮食结构,提高能量密度(富含多不饱和脂肪酸)、增加肉奶蛋等优质蛋白摄入[27]。
(1)1岁以内及可以独立行走的NI儿童能量需求建议参考《中国居民膳食营养素参考摄入量速查手册》正常同龄儿童推荐的能量摄入量。0~6月龄:0.38 MJ(90 kcal)/(kg·d);7~12月龄:0.33 MJ(80 kcal)/(kg·d)[36]。有研究显示能够步行的NI儿童静息能量消耗(resting energy expenditure,REE)与正常发育儿童无明显差异,但其在同等活动量下存在肌肉痉挛的儿童能量消耗大于正常发育儿童,故存在痉挛的NI儿童能量需求在正常儿童能量需求基础上增加10%[37];(2)不能行走的NI儿童其能量消耗是同年龄儿的60%~70%,存在痉挛的儿童能量需求在此基础上增加10%[4,38];(3)严重营养不良的NI儿童在上述能量需求的基础上增加20%~50%作为起始需要量促进追赶性生长,根据追赶情况调整目标能量需求,最大可在上述能量需求基础上增加100%[31]。
营养干预方案实施过程的具体内容见图4,下面仅做简单论述。
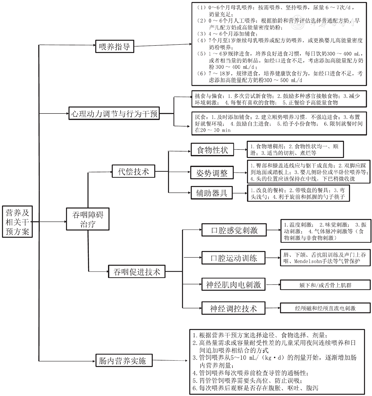

(1)0~6个月母乳喂养,按需喂养,尿量6~7次/d提示奶量充足;(2)0~6个月人工喂养的,根据胎龄和营养状态选择普通配方奶、早产儿配方奶或高能量密度配方奶粉;(3)4~6个月添加辅食;(4)7个月至1岁继续母乳喂养或配方奶喂养,或更换婴儿高能量密度配方奶粉喂养;(5)1~6岁规律进食,培养良好进食习惯,每日饮奶300~400 mL,或相当量的奶制品。如经口进食不足,可考虑添加高能量配方奶粉;(6)7~18岁,规律进食,培养健康饮食行为,经口进食不足,考虑添加高能量配方奶粉300~500 mL/d[40,41]。
协助家人营造轻松愉悦的心理状态,降低喂食困难带来的畏难情绪或着急情绪,协助儿童进入到轻松愉悦的就餐氛围,降低对进食的负面体验;减少分散注意力的视觉或听觉刺激;使用增强的交流辅助工具帮助孩子选择食物、开始喂养、表示吃饱或不舒服[40,42];必要时可以采用"进食行为塑造"的方式逐步建立儿童对食物的接纳、入口及享用整顿餐饭的时长和食物多样性等,并纠正偏食和厌食行为[40,41,42]。
吞咽障碍治疗方法具体参考《儿童脑性瘫痪吞咽障碍的康复建议》[43]。吞咽障碍治疗包括吞咽障碍促进技术和吞咽障碍代偿技术。口腔感知运动训练已被证明是安全的,可以解决吞咽障碍的许多不同表现,建议作为NI儿童吞咽障碍的一线吞咽障碍促进技术[44]。神经肌肉电刺激、神经调控技术证据有限,需联合口腔感知运动训练应用。吞咽障碍代偿技术主要是通过改变食物性状、调整姿势、改变喂食用具或座位系统以促进吞咽等方式增加食物摄入[45,46]。如调整食物的稠度和黏度以适应NI儿童的需要[47,48];喂食过程臀部和膝盖连线应与躯干成直角,双脚支撑或放在地面或踏板上,头的位置应该保持在中线,下巴稍微收拢,避免颈部伸展,避免仰卧位进食[15,49];使用改良的餐椅、带吸盘的餐具、弯头浅勺、利于旋前和抓握的勺子筷子等。
动态监测营养干预过程中的并发症及干预效果,及时发现和处理并发症(如腹胀、腹泻、恶心、呕吐及胃食管反流等),建议每2周进行1次营养评估,6岁以上年龄较大儿童,可每2~4周评估1次,但严重营养不良阶段或合并感染、进食障碍或喂养困难等营养风险因素时需2周评估1次,必要时调整营养干预方案,最终达到改善营养状况,增加康复耐受性,提高生活质量的目的。能量摄入需呈现阶梯状增长,第一步需维持现有体重,即按照当前体重计算能量需求;第二步逐渐增加能量使体重达到实际身高别体重的均值,即按照实际身高别体重的均值计算能量需求;第三步再次增加能量使体重达到实际年龄别体重的目标,即根据实际年龄别体重均值计算能量需求。严重营养不良的NI儿童实现追赶性生长,追赶速度需高于正常体重增长速度2~3倍[53],正常儿童生长速度参照世界卫生组织制定的生长速度标准[54]。值得注意的是整个营养干预过程需要数月时间,身高别体重和年龄别体重在此期间也会发生变化[28]。
(王以文 王莹 朱登纳 肖农 蔡威 执笔)
执笔者单位:重庆医科大学附属儿童医院(肖农);上海交通大学医学院附属新华医院(王莹、蔡威);郑州大学第三附属医院(王以文、朱登纳)
专家组成员(按单位和姓氏拼音排序):安徽省儿童医院(童光磊);安徽医科大学第一附属医院(许晓燕);北京大学第一医院(黄真);北京市西城区我们的家园残疾人服务中心(孙丽佳);成都市第一人民医院(孔勉);重庆医科大学附属儿童医院(肖农);重庆医科大学附属康复医院(王波);佛山市南海区妇幼保健院(钱旭光);赣州市妇幼保健院(陈福建);广州市妇女儿童医疗中心(徐开寿);海南省妇女儿童医学中心(李玲、孙颖);河北省儿童医院(孙素真);河南省儿童医院(尚清);湖南省儿童医院(胡继红);吉林大学第一医院(贾飞勇);昆明市儿童医院(刘芸);柳州市妇幼保健院(黄任秀);南京医科大学附属儿童医院(张跃);宁波市康复医院(谢鸿翔);青岛大学附属青岛市妇女儿童医院(候梅);青海省妇女儿童医院(金红芳);上海交通大学医学院附属新华医院(蔡威、杜青、王莹);山西省儿童医院(王振芳);深圳市儿童医院(曹建国);深圳市妇幼保健院(邱久军);首都医科大学附属北京儿童医院(吕忠礼);四川大学华西第二医院(蔡晓唐、罗蓉);四川省康复医院(康晓东);沈阳市儿童医院(商淑云);苏州大学附属儿童医院(顾琴);天津市儿童医院(赵澎);武汉市儿童医院(林俊);新疆维吾尔自治区儿童医院(王晓雯);新乡医学院第三附属医院(王家勤);厦门大学附属妇女儿童医院(彭桂兰);西安交通大学附属儿童医院,西安市儿童医院(陈艳妮);银川市第一人民医院(郝会芳);浙江大学医学院附属儿童医院(李海峰);郑州大学第三附属医院(陈功勋、牛国辉、王军、王玉梅、王以文、熊华春、袁俊英、朱登纳);遵义医科大学附属医院(李同欢)
所有作者均声明不存在利益冲突


























