
探讨高流量鼻导管吸氧预防老年患者内镜逆行胰胆管造影(ERCP)手术中低氧血症的效果。
前瞻性选择2021年9月至2022年9月北部战区总医院择期行ERCP手术的老年患者116例(年龄≥70岁),按随机数字表法将患者分为普通鼻导管吸氧组[C组,男31例,女27例,年龄(79.8±6.4)岁]和高流量鼻导管吸氧组[H组,男33例,女25例,年龄(81.4±6.7)岁],每组58例。所有患者均采用靶控输注丙泊酚-瑞芬太尼监测麻醉。主要观察指标为两组患者术中亚临床低氧血症[90%≤血氧饱和度(SpO2)<95%,持续时间>5 s]、低氧血症(75%≤SpO2<90%,5 s<持续时间≤60 s)和严重低氧血症(SpO2<75%或SpO2<90%,持续时间>60 s)发生率;次要观察指标为两组患者在麻醉诱导前(T0)、麻醉诱导后即刻(T1)、进镜时(T2)、十二指肠乳头插管时(T3)、退镜时(T4)、术后苏醒时(T5)不同时点的SpO2,以及在T0、诱导后15 min和T5时点的动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)及酸碱度(pH)值。
C组、H组患者术中亚临床低氧血症发生率分别为12.0%(7/58)、3.4%(2/58),差异无统计学意义(P=0.165);H组患者术中低氧血症发生率为8.6%(5/58),明显低于C组的31.0%(18/58)(P=0.003);两组患者术中均未发生严重低氧血症。H组患者在T1、T2、T3、T4时点的SpO2分别为(98.2±0.9)%、(98.2±0.9)%、(97.8±1.7)%、(97.7±1.7)%,均高于C组的(96.8±2.1)%、(96.4±3.0)%、(96.1±2.9)%、(96.4±3.4)%(均P<0.05)。H组患者诱导后15 min的PaO2为(240.5±46.7)mmHg(1 mmHg=0.133 kPa),高于C组的(170.6±33.4)mmHg(P<0.001);两组患者各时点pH值及PaCO2比较,差异均无统计学意义(均P>0.05)。
高流量鼻导管吸氧可以有效降低老年患者ERCP术中低氧血症的发生率。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)作为诊疗胆胰疾病的金标准已广泛应用于临床[1]。在美国,每年ERCP手术量超过60万例[2]。在中国,每年ERCP手术量超过30万例[3]。我国老龄化趋势较高,对ERCP手术需求也相应增加。监测麻醉(monitoring anesthesia care,MAC)因其麻醉诱导快、苏醒快、患者舒适度高、手术周转快等优势,已广泛应用于ERCP[4]。研究发现,老年患者在MAC下行ERCP,低氧血症的发生率高达39.2%,呼吸抑制和低氧血症仍是ERCP麻醉最大的安全隐患[5]。良好的通气是预防或缓解呼吸系统并发症的关键环节。鼻导管吸氧无法充分湿化,超过5 L/min流速时患者难以忍受,只适用于对吸氧流量和浓度要求不高的患者[6]。经鼻高流量吸氧装置(humidified high flow nasal cannula,HFNC)是一种新型的辅助呼吸治疗和气道管理方式,以恒定的高氧流量速率提供含有加温加湿功能的气体,增加患者氧合,改善低氧和呼吸功能,减少住院时间及气道相关并发症[7]。本研究旨在通过比较两种不同的气道给氧方式对患者围手术期的影响,探索新型吸氧模式在手术室外麻醉中的运用,寻求更加舒适安全的麻醉气道管理方式,为临床应用提供参考。
本研究为单中心随机对照研究,经北部战区总医院伦理委员会批准,批准号:伦审[Y(2021)-70号]。所有患者均签署知情同意书。选择2021年9月至2022年9月北部战区总医院择期行ERCP的老年患者116例。
1.样本量计算:本研究主要观察指标为脉搏血氧饱和度,根据预试验结果,H组低氧血症发生率为9.8%,C组低氧血症的发生率为31.0%,两组样本比例为1∶1,设 α=0.05,1-β=0.8,计算获得每组最小样本量为53例,预计脱落率为10%,拟每组纳入58例。
2.纳入标准:(1)年龄≥70岁;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅱ~Ⅲ级;(3)体质指数(body mass index,BMI)<30 kg/m²;(4)择期行ERCP。
3.排除标准:(1)明确诊断可能威胁生命的循环系统疾病患者(如未控制的严重高血压、严重心律失常、不稳定心绞痛、失血性休克等);(2)凝血功能障碍和鼻出血患者;(3)不能配合的精神疾病患者;(4)药物酒精依赖史患者;(5)困难气道、鼾症患者;(6)肝肾功能严重障碍患者(Child-Pugh C级以上);(7)急性呼吸道感染、哮喘发作期、Ⅱ型呼吸衰竭、明确诊断为慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患者;(8)急性上消化道出血伴休克、胃肠道梗阻伴有胃内容物潴留患者;(9)6个月内接受其他临床试验患者。
4.分组:按随机数字表法将患者分为普通鼻导管吸氧组[C组,男31例,女27例,年龄(79.8±6.4)岁]和高流量鼻导管吸氧组[H组,男33例,女25例,年龄(81.4±6.7)岁],每组58例。
1.术前准备:患者术前禁食8 h,禁水2 h。入室行桡动脉穿刺置管,采动脉血行血气分析,监测有创血压(invasive blood pressure,IBP)、心率(heart rate,HR)、心电图(electrocardiogram,ECG)、呼吸频率(respiratory rate,RR)、脉搏氧饱和度(pulse oxygen saturation,SpO2)。取患者静卧3 min后的生命体征作为诱导前(T0)基础生命体征值。
2.普通鼻导管吸氧:C组患者采用普通鼻导管吸氧,氧流量3~5 L/ml,充分预吸氧后进行麻醉诱导,诱导后继续给予普通鼻导管吸氧,手术结束后转送至术后恢复室,继续普通鼻导管吸氧。
3. 高流量鼻导管吸氧:H组患者采用高流量鼻导管吸氧,氧流量30~40 L/min,控制氧气湿度100%、氧气温度37 ℃、氧气浓度100%,充分预吸氧后进行麻醉诱导,诱导后继续给予高流量鼻导管吸氧,手术结束后转送术后恢复室,改为普通鼻导管吸氧,氧流量为3~5 L/min。
4.麻醉诱导:丙泊酚初始血浆靶浓度设定为2~3 μg/ml,瑞芬太尼初始血浆靶浓度设定为0.4~0.6 ng/ml。待患者睫毛反射消失、改 良 警 觉/镇 静(modified observer′s assessment of alert/sedation,MOAA/S)评分<2分时,置入十二指肠镜。
5.麻醉维持:丙泊酚血浆药物浓度维持2~3 μg/ml;瑞芬太尼血浆药物浓度维持1 ng/ml,脑电双频指数(BIS)维持在50~70。术中根据MOAA/S评分、BIS值、呼吸抑制情况和疼痛反应及时调整目标靶浓度。丙泊酚依次递减/递增0.1 μg/ml,瑞芬太尼递减/递增0.1 ng/ml。退镜时,停止靶控输注丙泊酚;留置鼻胆管时,停止靶控输注瑞芬太尼。
6.术中管理:如术中麻醉深度不能满足手术要求,或患者出现严重体动、呛咳,追加丙泊酚0.5 mg/kg。如术中HR<50次/min,注射阿托品0.3 mg,可重复给药;如同时伴有血压下降且超过基础值的20%,可静脉注射麻黄碱6 mg,必要时可重复给药。术中患者出现亚临床低氧血症(90%≤SpO2<95%,持续时间>5 s)时应密切观察;患者出现低氧血症(75%≤SpO2<90%,5 s<持续时间≤60 s)[8]时,将C组患者氧流量提高到8 L/min,H组患者吸氧流量提高到50 L/min,同时托下颌开放气道;患者出现严重低氧血症(SpO2<75%或SpO2<90%,持续时间>60 s)时,应立即采用面罩正压通气,必要时嘱内镜医师退镜,行气管内插管。麻醉实施者和内镜操作者均为有丰富经验的临床医师。
7.观察指标:(1)主要观察指标:记录两组患者术中低氧血症发生率,包括亚临床低氧血症、低氧血症、重度低氧血症;(2)次要观察指标:不同时点采动脉血行血气分析,包括麻醉诱导前、诱导后每隔15 min 和患者苏醒时,记录酸碱度(pH值)、动脉氧分压(PaO2)、动脉二氧化碳分压(PaCO2)数值及托下颌发生率;记录两组患者在麻醉诱导前(T0)、诱导后即刻(T1)、进镜时(T2)、十二指肠乳头插管时(T3)、退镜时(T4)、术后苏醒时(T5)不同时点的平均动脉压(MAP)、HR、SpO2、RR;记录两组患者手术时长;(3)不良反应发生率:患者术中体动、呛咳及术后咽部不适、恶心呕吐等不良反应发生率。
使用SPSS 20.0 软件进行统计分析。正态分布计量资料以描述,两组间数据比较采用独立样本t检验,不同时点数据比较采用重复测量方差分析;计数资料以例(%)表示,组间比较采用χ2检验。双侧检验,检验水准α=0.05。
两组患者性别、年龄、BMI、ASA分级、手术时长的差异均无统计学意义(均P>0.05),见表1。
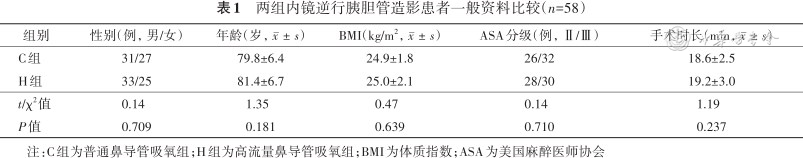
两组内镜逆行胰胆管造影患者一般资料比较(n=58)
两组内镜逆行胰胆管造影患者一般资料比较(n=58)
| 组别 | 性别(例,男/女) | 年龄(岁,) | BMI(kg/m2,) | ASA分级(例,Ⅱ/Ⅲ) | 手术时长(min,) |
|---|---|---|---|---|---|
| C组 | 31/27 | 79.8±6.4 | 24.9±1.8 | 26/32 | 18.6±2.5 |
| H组 | 33/25 | 81.4±6.7 | 25.0±2.1 | 28/30 | 19.2±3.0 |
| t/χ2值 | 0.14 | 1.35 | 0.47 | 0.14 | 1.19 |
| P值 | 0.709 | 0.181 | 0.639 | 0.710 | 0.237 |
注:C组为普通鼻导管吸氧组;H组为高流量鼻导管吸氧组;BMI为体质指数;ASA为美国麻醉医师协会
与T0时点相比,两组患者在T1~T4时点MAP、HR、RR均降低,SpO2升高(均P<0.001);与C组患者相比,H组患者T1~T4时点SpO2 均升高(均P<0.001),见表2。
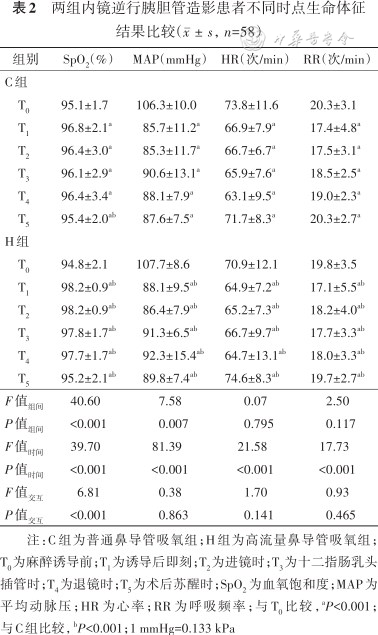
两组内镜逆行胰胆管造影患者不同时点生命体征结果比较(,n=58)
两组内镜逆行胰胆管造影患者不同时点生命体征结果比较(,n=58)
| 组别 | SpO2(%) | MAP(mmHg) | HR(次/min) | RR(次/min) |
|---|---|---|---|---|
| C组 | ||||
| T0 | 95.1±1.7 | 106.3±10.0 | 73.8±11.6 | 20.3±3.1 |
| T1 | 96.8±2.1a | 85.7±11.2a | 66.9±7.9a | 17.4±4.8a |
| T2 | 96.4±3.0a | 85.3±11.7a | 66.7±6.7a | 17.5±3.1a |
| T3 | 96.1±2.9a | 90.6±13.1a | 65.9±7.6a | 18.5±2.5a |
| T4 | 96.4±3.4a | 88.1±7.9a | 63.1±9.5a | 19.0±2.3a |
| T5 | 95.4±2.0ab | 87.6±7.5a | 71.7±8.3a | 20.3±2.7a |
| H组 | ||||
| T0 | 94.8±2.1 | 107.7±8.6 | 70.9±12.1 | 19.8±3.5 |
| T1 | 98.2±0.9ab | 88.1±9.5ab | 64.9±7.2ab | 17.1±5.5ab |
| T2 | 98.2±0.9ab | 86.4±7.9ab | 65.2±7.3ab | 18.2±4.0ab |
| T3 | 97.8±1.7ab | 91.3±6.5ab | 66.7±9.7ab | 17.7±3.3ab |
| T4 | 97.7±1.7ab | 92.3±15.4ab | 64.7±13.1ab | 18.0±3.3ab |
| T5 | 95.2±2.1ab | 89.8±7.4ab | 74.6±8.3ab | 19.7±2.7ab |
| F值组间 | 40.60 | 7.58 | 0.07 | 2.50 |
| P值组间 | <0.001 | 0.007 | 0.795 | 0.117 |
| F值时间 | 39.70 | 81.39 | 21.58 | 17.73 |
| P值时间 | <0.001 | <0.001 | <0.001 | <0.001 |
| F值交互 | 6.81 | 0.38 | 1.70 | 0.93 |
| P值交互 | <0.001 | 0.863 | 0.141 | 0.465 |
注:C组为普通鼻导管吸氧组;H组为高流量鼻导管吸氧组;T0为麻醉诱导前;T1为诱导后即刻;T2为进镜时;T3为十二指肠乳头插管时;T4为退镜时;T5为术后苏醒时;SpO2 为血氧饱和度;MAP为平均动脉压;HR为心率;RR为呼吸频率;与T0比较,aP<0.001;与C组比较,bP<0.001;1 mmHg=0.133 kPa
与T0时点比较,两组患者在诱导后15 min的PaO2升高、pH降低、PaCO2升高(均P<0.001);与C组相比,H组患者在诱导后15 min的PaO2升高(P<0.001),见表3。
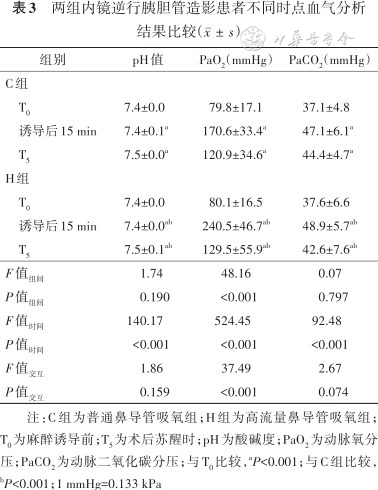
两组内镜逆行胰胆管造影患者不同时点血气分析结果比较()
两组内镜逆行胰胆管造影患者不同时点血气分析结果比较()
| 组别 | pH值 | PaO2(mmHg) | PaCO2(mmHg) |
|---|---|---|---|
| C组 | |||
| T0 | 7.4±0.0 | 79.8±17.1 | 37.1±4.8 |
| 诱导后15 min | 7.4±0.1a | 170.6±33.4a | 47.1±6.1a |
| T5 | 7.5±0.0a | 120.9±34.6a | 44.4±4.7a |
| H组 | |||
| T0 | 7.4±0.0 | 80.1±16.5 | 37.6±6.6 |
| 诱导后15 min | 7.4±0.0ab | 240.5±46.7ab | 48.9±5.7ab |
| T5 | 7.5±0.1ab | 129.5±55.9ab | 42.6±7.6ab |
| F值组间 | 1.74 | 48.16 | 0.07 |
| P值组间 | 0.190 | <0.001 | 0.797 |
| F值时间 | 140.17 | 524.45 | 92.48 |
| P值时间 | <0.001 | <0.001 | <0.001 |
| F值交互 | 1.86 | 37.49 | 2.67 |
| P值交互 | 0.159 | <0.001 | 0.074 |
注:C组为普通鼻导管吸氧组;H组为高流量鼻导管吸氧组;T0为麻醉诱导前;T5为术后苏醒时;pH为酸碱度;PaO2为动脉氧分压;PaCO2为动脉二氧化碳分压;与T0比较,aP<0.001;与C组比较,bP<0.001;1 mmHg=0.133 kPa
两组患者亚临床低氧血症发生率差异无统计学意义(P=0.165);H组患者低氧血症发生率低于C组(P=0.003),见表4。两组患者术中均未发生严重低氧血症。
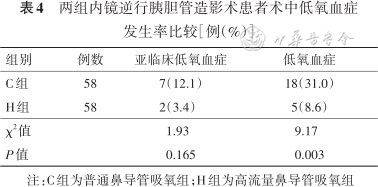
两组内镜逆行胰胆管造影术患者术中低氧血症发生率比较[例(%)]
两组内镜逆行胰胆管造影术患者术中低氧血症发生率比较[例(%)]
| 组别 | 例数 | 亚临床低氧血症 | 低氧血症 |
|---|---|---|---|
| C组 | 58 | 7(12.1) | 18(31.0) |
| H组 | 58 | 2(3.4) | 5(8.6) |
| χ2值 | 1.93 | 9.17 | |
| P值 | 0.165 | 0.003 |
注:C组为普通鼻导管吸氧组;H组为高流量鼻导管吸氧组
与C组相比,H组患者托下颌发生率减少(P=0.001);其他不良反应发生率差异均无统计学意义(均P>0.05),见表5。
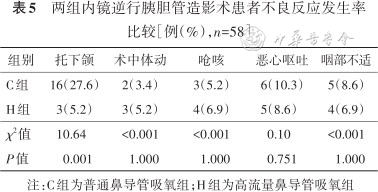
两组内镜逆行胰胆管造影术患者不良反应发生率比较[例(%),n=58]
两组内镜逆行胰胆管造影术患者不良反应发生率比较[例(%),n=58]
| 组别 | 托下颌 | 术中体动 | 呛咳 | 恶心呕吐 | 咽部不适 |
|---|---|---|---|---|---|
| C组 | 16(27.6) | 2(3.4) | 3(5.2) | 6(10.3) | 5(8.6) |
| H组 | 3(5.2) | 3(5.2) | 4(6.9) | 5(8.6) | 4(6.9) |
| χ2值 | 10.64 | <0.001 | <0.001 | 0.10 | <0.001 |
| P值 | 0.001 | 1.000 | 1.000 | 0.751 | 1.000 |
注:C组为普通鼻导管吸氧组;H组为高流量鼻导管吸氧组
随着舒适化医疗理念的提高,目前国内大多数医疗单位采用MAC麻醉行ERCP手术,既为患者和术者提供了安全、无痛、良好的操作条件,又减少了相关并发症的发生[9, 10]。本研究中心ERCP年手术量在1 500例以上,均以非气管插管MAC为主。本研究结果显示,两组行ERCP手术患者采用靶控输注丙泊酚-瑞芬太尼的MAC麻醉方法,手术期间均取得满意效果,无循环崩溃、血流不稳定等不良事件发生。既往国内外研究均已证实丙泊酚-瑞芬太尼靶控给药模式可以安全用于大多数ERCP老年患者[11, 12]。
ERCP手术常在半俯卧位下进行,手术时间长,且患者普遍高龄,常合并心肺疾病,全身情况差。临床常用麻醉药物易造成患者呼吸抑制,甚至呼吸暂停[12]。长时间的缺氧是导致老年患者心律失常和冠状动脉缺血的常见原因[10],预防老年患者低氧血症是ERCP手术中MAC麻醉的管理重点[13]。吸氧被证实是上消化道内镜检查中降低低氧血症的发生率一种有效的干预措施,但鼻导管吸氧不能满足高龄、高危险因素患者的手术需求,不能改善患者氧合及呼吸功能[14]。
本研究结果显示,与普通鼻导管吸氧相比,高流量鼻导管吸氧能明显降低老年患者在ERCP期间低氧血症的发生率,约90%的老年患者术中SpO2可以维持在较高的水平,T1、T2、T3、T4时点与T0相比,SpO2显著上升;麻醉诱导后15 min行血气分析,显示高流量鼻导管吸氧组的PaO2明显高于普通鼻导管吸氧组,术中低氧血症的发生率减低,托下颌次数减低,麻醉医师对术中患者的气道辅助干预次数减少,外科医师对麻醉效果的满意度更高,与文献报道相似[14, 15, 16, 17]。高流量鼻导管供氧流量最高可达60 L/min,吸氧浓度可达100%,因其有效的温化湿化、可控性的精准给氧、低水平的气道正压等优点[5,7,15],在急性呼吸衰竭的吸氧治疗、拔管后的序贯吸氧治疗、重症监护室的呼吸支持等领域有广泛的应用,并显现出卓越的优势[18, 19, 20, 21]。
本研究发现两组各时点动脉血气PaCO2差异无统计学意义,说明与普通鼻导管吸氧相比,高流量鼻导管吸氧不增加二氧化碳潴留的风险。既往研究因研究群体的差异,高流量鼻导管吸氧对PaCO2的影响存在一定争议。高流量鼻导管吸氧在提供高流量氧气时,微旁流式呼气末二氧化碳分压(PETCO2)使用受限,监测不到明确的数值,无法对呼吸抑制或呼吸暂停进行早期检测[22],无法实时指导麻醉医师对患者进行托下颌、挤压胸廓等辅助呼吸处理,因此不排除随手术时间的延长增加二氧化碳潴留的风险。也有文献报道,高流量鼻导管吸氧能够通过维持气道的正压来增加患者的呼气末肺容积[21],改善患者通气和换气,即使在高吸入氧浓度(FiO2)条件下,高流量氧气可以冲刷鼻咽部的二氧化碳,减少二氧化碳的重吸入,避免蓄积,降低呼吸死腔量,从而提高肺泡通气量[23],也可以保护患者免于高碳酸血症的风险。
本研究通过动脉血气监测PaCO2的变化,避免患者因手术时间过长发生潜在二氧化碳蓄积。考虑到高浓度氧疗可能诱发患者呼吸动力不足的情况,本研究排除了Ⅱ型呼吸衰竭和明确诊断为COPD的患者。但也有研究表明,高流量鼻导管吸氧可作为COPD患者初始呼吸支持的选择之一。对于不耐受无创呼吸机的COPD合并中度高碳酸血症(7.25<pH<7.35)的患者,建议使用高流量鼻导管吸氧[24]。
本研究的不足之处在于研究样本量较少,且为单中心研究,此后将继续增加样本量,并考虑纳入特殊人群,全面探讨高流量吸氧装置对老年患者群体围手术期的影响。
综上所述,老年患者行择期ERCP手术,MAC麻醉期间使用HFNC可以有效降低术中低氧血症的发生率,为老年患者的MAC麻醉提供了保障,降低了因气管插管麻醉诱导期血流动力学波动以及气管插管术后相关肺部并发症的发生,加快了患者术后康复,为老年患者麻醉的安全广泛开展提供了一种新的气道管理思路。
陈宁, 宋丹丹, 裘治慧, 等. 高流量鼻导管吸氧预防老年患者内镜逆行胰胆管造影手术中低氧血症的效果[J]. 中华医学杂志, 2023, 103(41): 3273-3278. DOI: 10.3760/cma.j.cn112137-20230414-00612.
所有作者声明不存在利益冲突



























