筛查与早诊早治已被证实是降低结直肠癌发病率和死亡率的有效手段。结肠镜结合病理检查是结直肠癌筛查的金标准,但因结肠镜检查具有侵入性、费用高且需要专业内镜医师操作等因素,不适合直接用于大规模人群筛查。粪便免疫化学检测(FIT)是国际权威结直肠癌筛查指南推荐的筛查技术之一,已在世界各国人群结直肠癌筛查项目中广泛应用。文章从技术原理、筛查效能、筛查策略、人群效果和效益等不同方面阐述了FIT在结直肠癌筛查中的价值,介绍了目前在中国人群中采用FIT进行结直肠癌筛查的现状,指出了FIT筛查所面临的挑战,以期优化基于FIT的人群结直肠癌筛查策略,为开展高效的结直肠癌筛查提供理论参考。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
近年来,随着人口老龄化和生活方式的改变,我国结直肠癌的发病率和死亡率均呈现上升趋势[1]。根据中国国家癌症中心公布的肿瘤登记数据,2016年我国新发结直肠癌约40.80万例,因结直肠癌导致死亡约19.56万例,其中发病率和死亡率分别位列主要恶性肿瘤的第3位和第4位[2]。但部分欧美国家结直肠癌的发病和死亡呈现下降趋势。以美国为例,2000—2019年,随着人群筛查比例的上升(从2000年的35%增长至2018年的67%),结直肠癌发病率由56/10万下降至37/10万,死亡率从21/10万降至13/10万[3,4]。结直肠癌发病率和死亡率的下降主要归因于筛查的推广,结直肠癌筛查使癌前病变被切除,早期结直肠癌得到及时诊断和治疗[5]。因此,早发现、早诊断、早治疗能有效降低结直肠癌的发病率和死亡率。
目前已有多种成熟的技术可用于结直肠癌筛查,包括结肠镜、软式乙状结肠镜、粪便潜血检测和粪便DNA检测等。结肠镜结合病理检查是结直肠癌筛查的金标准。内镜医师可在镜头下完整地检视整个肠道的状况,对于异常病变可以取组织活检并进行病理检查从而明确诊断。但结肠镜检查具有侵入性、费用高以及需要专业内镜医师操作等特性,直接用于大规模人群筛查受到限制。粪便免疫化学检测(fecal immunochemical test, FIT)为非侵入性检查,且操作简单、成本低,是目前结直肠癌筛查中应用广泛的技术之一[6]。
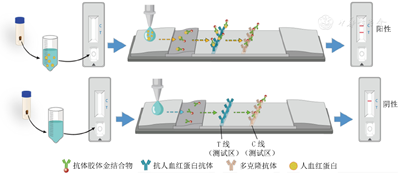
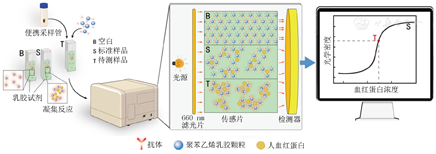
消化系统的肿瘤病变常引起出血,FIT利用特异性单克隆或多克隆抗体与人体粪便中的血红蛋白结合反应,通过检测粪便中抗体-血红蛋白复合物来指示粪便潜血,进而提示可能存在的结直肠病变[7]。与传统的愈创木脂粪便潜血检测(guaiac-based fecal occult blood test, gFOBT)相比,FIT对低浓度血红蛋白更敏感,不易受到饮食、药物和粪便中其他成分的干扰。根据检测方法的不同,FIT可分为定性FIT和定量FIT。
一项Meta分析结果显示,当以常用的10 μg Hb/g为阳性阈值时,FIT在结直肠癌筛查中的灵敏度、特异度、阳性似然比和阴性似然比分别为91%(95% CI:84%~95%)、90%(95% CI:86%~93%)、9.19(95% CI:6.17~13.40)和0.10(95% CI:0.06~0.19)[12]。一项纳入28 832例有症状患者的Meta分析显示,无论阳性阈值低至2 μg Hb/g抑或高至150 μg Hb/g,FIT筛查结直肠癌的灵敏度和特异度均不低于60%[13]。与gFOBT相比,FIT筛查结直肠癌的灵敏度和特异度均保持在较高的水平[14,15,16]。
FIT在结直肠癌筛查中的灵敏度和特异度与设定的阳性阈值有关,随着阳性阈值的升高,灵敏度降低,特异度升高[17]。对于不同部位的结直肠癌,FIT筛查结直肠癌的效能也存在差异。一项纳入31项研究的Meta分析显示,FIT筛查位于远端结直肠(一般指结肠脾曲至直肠)进展期腺瘤的灵敏度,高于筛查位于身体近端(一般指横结肠、肝曲、升结肠、回盲部)进展期腺瘤的灵敏度,但在结直肠癌中未观察到这种差异[18]。FIT对于不同分期结直肠癌的筛查能力也略有不同。一项纳入44项研究的Meta分析显示,FIT筛查Ⅰ、Ⅱ、Ⅲ、Ⅳ期结直肠癌的灵敏度分别为73%(95% CI:65%~79%)、80%(95% CI:74%~84%)、82%(95% CI:77%~87%)和79%(95% CI:70%~86%)[19],诊断效能均较好。重复FIT筛查会进一步提高结直肠癌和进展期腺瘤的累计检出率。Grobbee等[20]在荷兰开展了一项人群结直肠癌筛查的随机对照研究,每年1次FIT筛查组第1轮FIT筛查时结直肠癌和进展期腺瘤的检出率仅为2.0%;第4轮筛查结束后累计检出率增加到4.5%,高于单次结肠镜筛查组的检出率(2.2%,P<0.05)。
总体来讲,FIT的诊断效能受到产品类型、阳性阈值、生产厂家、采样方法等因素的影响。对于定性FIT和定量FIT而言,由于不同产品预设的阳性阈值不同,定性FIT和定量FIT对于结直肠肿瘤的筛查效能存在较大差异,但当调整定量FIT的阳性阈值使其达到与定性FIT相同的特异度或阳性率时,定量FIT和定性FIT检出结直肠肿瘤的灵敏度则无明显差异[21]。Gies等[22]头对头比较了9种定量FIT产品对结直肠肿瘤的筛查效能,以各自的阳性阈值为诊断标准,灵敏度和特异度差异较大;但当校正阳性阈值使不同定量FIT产品达到相同的特异度时,不同定量FIT产品的灵敏度则无明显差异。对于人群筛查而言,FIT阳性阈值决定了筛查的灵敏度、特异度以及后续进行进一步结肠镜检查的人群数量。因此,筛查提供方需根据项目需要达到的预期检出率以及当地所能提供的卫生资源来选择适合的FIT产品,并恰当定义FIT阳性阈值,以保证FIT筛查的效果。
筛查的有效性不仅取决于筛查工具本身的特征,人群参与率(一般指实际参与筛查人数与受邀人数的比值)也至关重要。结肠镜检查是结直肠癌筛查的标准筛查手段,但因其具有侵入性,且检查前需要进行肠道准备,人群参与率较低。在我国高危人群中,结肠镜筛查的参与率仅为14%[23]。FIT作为一种非侵入性检验方法,操作简单、检测方便,人群依从性较好。但由于组织动员模式、目标人群以及FIT产品等差异,不同结直肠癌筛查项目的FIT筛查依从性具有较大差异[24,25,26]。我国的一项针对一般风险人群的多中心随机对照试验结果显示,单次FIT筛查的参与率为94.0%,3轮次连年FIT筛查的总体参与率达到99.3%,高于结肠镜组的参与率(42.4%)[27]。我国开展的其他FIT结直肠癌筛查项目,人群参与率也多在45%以上,初筛的人群依从性较好[28,29]。一项欧洲的横断面研究同样显示,采用FIT进行结直肠癌筛查的地区其人群参与率为22.8%~71.3%,明显高于采用gFOBT筛查的地区(4.5%~66.6%)[30]。
FIT筛查的人群参与率受到多种因素的影响。Goshgarian等[31]报道,在结直肠癌筛查项目中,常规邮寄FIT检测试剂盒的同时增加电子信息提醒能显著提高受试者的参与率,并缩短完成FIT的时间。另一项纳入10 820例受试者的随机对照试验也显示,相较于仅邮寄FIT检测试剂盒,增加相关的纸质和电话说明以及后续的电话提醒提高了FIT结直肠癌筛查项目的完成度[32]。除筛查设备的提供形式会影响结直肠癌筛查的参与率外,筛查对象能否自主选择筛查工具也是影响因素之一。一项前瞻性队列研究显示,筛查对象可以自由选择筛查方式比直接进行FIT筛查依从性更好[33]。另外,也有筛查项目尝试通过提供经济补贴以提高人群的参与率,但Mehta等[34]的研究结果并不支持此种观点,也可能是由于补助金额太少而未达到正面效应所致。因此,需要积极探索提高FIT筛查人群依从性的有效措施,以更好地促进结直肠癌筛查项目的开展。
此外,FIT仅为初筛技术,FIT阳性者需要进一步接受结肠镜检查以明确诊断。在我国已开展的基于FIT的人群结直肠癌筛查项目中,FIT阳性者完成结肠镜检查的比例多在15%~70%之间[35,36,37],而欧美国家多在80%以上[24,25,26],存在较大差异。因此,为了提升基于FIT的筛查效果,不仅需要提高FIT本身的人群筛查参与率,还需要保证FIT阳性者的结肠镜检查顺应率。
不同机构发布的结直肠癌筛查指南推荐的FIT筛查起止年龄段、筛查间隔略有不同。通常来说,筛查策略中应包括对成本的考虑和对资源使用需求优先级的考虑,但由于年轻人群罹患恶性肿瘤的潜在寿命年损失比老年人更多,近年来越来越多的指南关注了FIT筛查起止年龄和筛查间隔的调整更新。另外,早发性结直肠癌(发病年龄<50岁)已成为美国及其他发达国家和地区的主要健康问题[38],最新出台的各种结直肠癌筛查策略正在考虑降低初始筛查年龄。而在发展中国家和欠发达地区,由于资源可及性较差,目前尚不能满足年轻人群的结直肠癌筛查需求。目前大多数指南推荐:针对50~75岁的一般风险人群,每年进行1次FIT筛查,FIT筛查阳性者应进行结肠镜检查以进一步明确诊断(表1)。
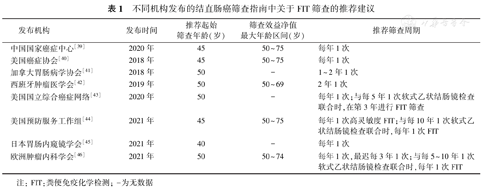
不同机构发布的结直肠癌筛查指南中关于FIT筛查的推荐建议
不同机构发布的结直肠癌筛查指南中关于FIT筛查的推荐建议
| 发布机构 | 发布时间 | 推荐起始筛查年龄(岁) | 筛查效益净值最大年龄区间(岁) | 推荐筛查周期 |
|---|---|---|---|---|
| 中国国家癌症中心[39] | 2020年 | 45 | 50~75 | 每年1次 |
| 美国癌症协会[40] | 2018年 | 45 | 50~75 | 每年1次 |
| 加拿大胃肠病学协会[41] | 2018年 | 50 | - | 1~2年1次 |
| 西班牙肿瘤医学会[42] | 2019年 | 50 | 50~69 | 2年1次 |
| 美国国立综合癌症网络[43] | 2020年 | 50 | - | 每年1次;与每5年1次软式乙状结肠镜检查联合时,在第3年进行FIT筛查 |
| 美国预防服务工作组[44] | 2021年 | 45 | 50~75 | 每年1次高灵敏度FIT;与每10年1次软式乙状结肠镜检查联合时,每年1次FIT |
| 日本胃肠内窥镜学会[45] | 2021年 | 40 | - | 每年1次 |
| 欧洲肿瘤内科学会[46] | 2021年 | 50 | 50~74 | 每年1次,最迟每3年1次;与每5~10年1次软式乙状结肠镜检查联合时,每年1次FIT |
注:FIT:粪便免疫化学检测;-为无数据
目前,尚无随机对照试验证明FIT筛查在降低结直肠癌发病率或死亡率中的价值[6],但一些基于人群的长期研究提供了部分证据。一项随访时间长达15年的队列研究显示,基于FIT的筛查策略使结直肠癌的累计发病率和病死率分别降低10%和27%[47]。Zorzi等[48]通过生态学研究认为,较晚开展FIT筛查的地区结直肠癌死亡率比较早(约提早5年)开展FIT筛查的地区高出22%。对一个包括5 417 699名筛查对象的前瞻性队列进行6年随访显示,与未筛查人群相比,每2年1次FIT筛查约降低了62%的结直肠癌死亡率(RR=0.38,95% CI:0.35~0.42)[49]。一项Meta分析表明,FIT筛查可以使结直肠癌发病降低21%,结直肠癌死亡降低59%[50]。
基于FIT技术的结直肠癌筛查在减轻疾病负担的同时,还具有一定的卫生经济学价值。一项纳入23项研究的Meta分析显示,在25年以上的持续筛查过程中,每年1次或每2年1次FIT筛查的成本效益优于每10年1次的结肠镜检查[51]。另一项纳入48项研究的系统综述显示,在大多数非亚洲国家中,每年1次和每2年1次FIT筛查的增量成本效益比分别为8 826美元和4 386美元[52]。Ren等[53]通过马尔可夫模型评估了中国FIT筛查的成本效益情况,结果显示,相较于未进行结直肠癌筛查,每年1次和每2年1次FIT筛查每人分别节省了8.13美元和44.96美元,每人分别增加了0.070 5和0.234 1质量调整生命年(quality adjustment of life year, QALY),10年增量成本效益比分别为1 183.51和536.66美元/QALY。
中国目前开展的基于FIT技术的人群结直肠癌筛查,主要依托于中央和地方政府实施的公共卫生服务项目。一些具有代表性的项目如下:
2005年启动至今,该项目以浙江省嘉善县和海宁市作为示范基地,以年龄在40~74岁的全部户籍居民为筛查对象,以结直肠癌危险因素数量化评估问卷+FIT(大肠癌优化序贯筛查方案)作为初筛手段确定高危人群,而后建议高危人群进一步行肠镜检查[54]。以嘉善县为例,截至2016年8月已完成符合条件的全部人口(157 170人)的初筛,确定高危人群27 752人,21 001人完成肠镜检查。
自2005年起至今,先后在全国31个省实施了农村癌症早诊早治,在29个省实施了城市癌症早诊早治。其中的结直肠癌筛查子项目,在农村地区,对40~74岁人群采用高危因素问卷和FIT进行初筛,任一方法评估为高危者进行免费肠镜检查;在城市地区,对40~74岁(2016年度之前为40~69岁)当地户籍常住人口(在本地居住3年以上)采用以哈佛癌症风险指数模型为理论依据、基于中国成人癌症发病流行病学资料开发的高危人群评估模型+FIT进行初筛,对于高危人群和FIT阳性者进行结肠镜筛查。
(1)新疆维吾尔族自治区大肠癌筛查项目:2007年,针对40~90岁中老年牧民,采用FIT进行初筛,阳性者行结肠镜检查[55]。(2)上海市社区居民大肠癌筛查项目:2012年,对40~74岁社区自然人群采用大肠癌筛查危险度评估问卷联合2次FIT方案进行初筛,大肠癌危险度评估为阳性或任意1次FIT检测结果为阳性即为初筛阳性,推荐进一步行结肠镜检查[56]。59 437人完成筛查,409人检出病变。(3)浙江省重点人群结直肠癌筛查项目:2020年,在全省范围内向50~74周岁户籍居民提供免费结直肠癌筛查服务,采用结直肠癌风险评估联合2次FIT的方案进行初筛,要求2次粪便采集间隔7 d,高风险或2次粪便潜血检测任何一次结果为阳性定义为高危人群,并为其提供免费结肠镜检查[57]。
鉴于FIT较高的筛查效能、较好的人群依从性和较高的卫生经济学效益,FIT初筛成为结直肠癌人群防控的重要手段之一,但在结直肠癌筛查实践中仍存在一些尚待解决的问题。
目前,各权威指南推荐的FIT筛查策略并不一致,尤其是筛查间隔的时间长短尚未达成共识[39,40,41,42]。基于FIT的结直肠癌筛查需要定期重复进行,而目前关于每年1次FIT和每2年1次FIT筛查的人群参与率、结直肠癌检出率、发病和死亡率等的差异尚无明确结论。多轮FIT筛查阴性的筛查对象是否应该延长筛查间隔以减少卫生资源消耗尚无明确证据[60,61]。每轮筛查的FIT检测次数是否会影响临床收益亦存在争议[62,63]。此外,FIT产品阳性阈值的差异也会显著影响筛查效能[17],需要根据中国人群的特征设置适合的阳性阈值,优化医疗资源的配置。
采样的差异以及阳性阈值直接影响FIT筛查的灵敏度、特异度、阳性似然比等诊断效能指标,并导致不同筛查项目的结果不可比,因此,加强质控和标准化对于保证FIT筛查的效果至关重要,应该加强FIT筛查采样要求、阳性阈值、检测条件等的标准化研究。
尽管FIT对于结直肠癌的检出率较高,但对进展期腺瘤的检出效能并不理想,未来应聚焦于提高FIT在结直肠癌筛查中对进展期腺瘤的检出率,探讨FIT联合高效精准的风险评估模型以及筛查新技术,以进一步提高人群筛查效果。
FIT作为一项成本低且操作便捷的结直肠癌初筛技术,已被广泛应用于人群结直肠癌筛查项目,并被国内外权威结直肠癌筛查指南推荐。采用FIT进行结直肠癌筛查具有显著的优势:(1)FIT对结直肠癌具有较高的筛查灵敏度和特异度;(2)筛查对象对FIT接受度较好,在人群结直肠癌筛查项目中参与率较高;(3)连续的FIT筛查可显著降低人群结直肠癌死亡率,并具有较好的成本效益。但FIT筛查也存在一些局限性:(1)FIT对于结直肠癌前病变的筛查灵敏度较低;(2)FIT筛查性能受采样条件、FIT产品类型、阳性阈值定义等因素影响较大,为了保证FIT筛查效果,需要加强质量控制。
我国结直肠癌负担不断加剧,在医疗卫生资源紧张的现状下,考虑到人群筛查的成本效果,我们应充分发挥FIT在结直肠癌筛查中的优势,基于循证证据进一步优化FIT筛查策略,并开展健康促进等行动提高民众对FIT筛查的接受度和参与率。此外,也应该积极制定人群FIT筛查质控标准,全方位提升FIT筛查的效率、效果和效益,以降低我国结直肠癌的发病率和死亡率。
所有作者声明无利益冲突