
探究内镜下逆行阑尾炎治疗术(endoscopic retrograde appendicitis therapy,ERAT)明确诊断急性阑尾炎及临床疗效的优势性和有效性。
收集2020年5月至2022年10月四川省人民医院(电子科技大学附属医院)小儿外科急诊收治入院的急性阑尾炎69例患儿的临床资料,依据治疗方案分为两组:ERAT组33例、腹腔镜阑尾切除术治疗(laparoscopic appendectomy,LA)组36例,ERAT组采用内镜下逆行阑尾治疗术,LA组采用腹腔镜阑尾切除术治疗。分析对比ERAT组和LA组基线资料、治疗效果、炎症指标恢复及住院时间住院费用、术后并发症、术后随访情况等。
ERAT组符合急性阑尾炎表现,临床诊断成功率为100%,技术成功率为96.9%(32/33),临床治疗成功率87.8%(29/33)。与LA组比较,ERAT组术后进食时间早、手术操作时间短、术后腹痛缓解快、住院时间短、住院费用低、白细胞恢复正常时间均低于LA组(P<0.01)。1例ERAT术后随访6个月时复发行腹腔镜阑尾切除术,随访期间复发率为3.45%(1/29)。
内镜下逆行阑尾炎治疗术在儿童早期急性阑尾炎运用可明显缩短治疗周期,降低术后疼痛程度,术后阑尾炎复发率低,住院时间短且费用低。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
急性阑尾炎是引起儿童急腹症的常见原因,也是小儿腹部手术最常见的疾病。流行病学研究表明,在美国、加拿大及丹麦这些发达国家儿童期阑尾炎的风险约为4%,终生风险高达6%~8%,并且约1/3患儿在阑尾切除术前会发生阑尾穿孔[1,2,3]。国内外研究均表明急性阑尾炎发病率高风险的年龄段为10~19岁青少年人群,诊断延迟或误诊,从而增加了阑尾穿孔、腹腔感染、肠梗阻甚至死亡的发生率[1,2,3,4]。既往研究证实儿童急性阑尾炎的穿孔风险高,临床上对儿童疑似急性阑尾炎的处理都是以探查性手术为指导原则,从而防止阑尾穿孔[5]。目前腹腔镜阑尾切除术治疗儿童阑尾炎是首选方式,治疗的安全有效性高[6,7,8]。近年研究证实阴性阑尾切除率高达6%~20%,儿童可高达17%[9,10,11]。目前内镜逆行阑尾炎治疗术(endoscopic retrograde appendicitis therapy,ERAT)能在内镜下直观明确急性阑尾炎的诊断及治疗,并能在不增加穿孔率的情况下,避免正常阑尾组织误切的发生。与阑尾切除术相比,ERAT治疗保留了阑尾解剖结构及生理功能,体表无瘢痕,接近无创,操作简便。近年来研究已证实ERAT治疗成人急性阑尾炎的临床价值,然而治疗儿童急性阑尾炎ERAT有效性及复发率和适用范围存在争议[12,13,14]。本研究通过总结分析ERAT和腹腔镜手术两种方式治疗儿童早期急性阑尾炎患儿的临床资料,探究ERAT治疗早期诊断价值及临床疗效的安全性和有效性,以期为儿童早期阑尾炎内镜诊疗提供参考。
收集2020年5月至2022年10月四川省人民医院(电子科技大学附属医院)小儿外科急诊收治入院的急性阑尾炎69例患儿的临床资料,其中男39例,女30例,年龄为(10.48 ±2.84)岁。分析年龄、性别、体重指数、临床症状、体征、实验室检查、Alvarado评分和腹腔彩色多普勒超声或CT影像学结果。根据不同治疗方式分为内镜逆行阑尾炎治疗术组(ERAT组)和腹腔镜阑尾切除治疗术(laparoscopic appendectomy,LA)组,ERAT组有33例,LA组有36例。
纳入标准:①患儿年龄范围为5~15岁;②术后病理诊断为急性单纯阑尾炎、急性化脓性阑尾炎;③ERAT术中内镜下符合阑尾炎诊断表现[15]。
腹腔彩色多普勒超声及腹部CT图像阳性标准:阳性报告阑尾直径增大(阑尾直径≥6 mm),右下象限阑尾区炎症包块,阑尾壁增厚(≥3 mm),阑尾壁强化或腔内强回声。
实验室辅助检验纳入标准:①白细胞计数参考上限为10×109/L;②中性粒细胞百分比参考上限为75%;③C反应蛋白参考上限为5.0 mg/L。排除标准:①患儿年龄不在5~15岁范围内;②排除合并肠套叠、急性上呼吸道感染、美克尔憩室、过敏性紫癜等其他疾病;③具有麻醉和(或)肠镜检查禁忌证;④急性阑尾炎伴穿孔的复杂性阑尾炎或慢性阑尾炎就诊的患儿。
本研究经过四川省医学科学院·四川省人民医院伦理委员会批准通过[伦审(研)2023年第232号],并获得患儿监护人知情同意。
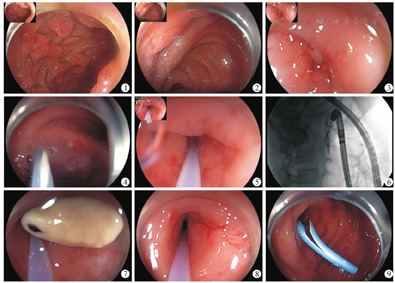
治疗步骤包括内窥镜逆行阑尾腔造影、阑尾腔灌洗及阑尾引流支架放置。ERAT组患儿取左侧卧位或仰卧位并采取防辐射保护,静脉麻醉后,借助或不借助透明帽进行结肠镜检查,快速到达回盲部后,探查发现末段回肠充血水肿(图1)回盲部脓苔覆着(图2)。充分暴露阑尾孔,观察阑尾开口处黏膜有无充血水肿(图3),在斑马导丝引导下进行插管,当感到导丝有阻力时停止插入,缓慢退出导丝。阑尾腔插管成功后观察到脓液溢出(图4),通过肠镜附送水通道重复生理盐水冲洗阑尾腔至脓液变淡(图5)。用注射器缓慢注入碘克沙醇造影,X线透视下完成阑尾腔造影可明确阑尾形态、走行、阑尾腔管径大小、存在充盈缺损或狭窄等情况(图6)。如阑尾腔内粪石者即通过冲洗或者网篮取出治疗(图7),探查可见阑尾腔充血水肿(图8)。阑尾管腔狭窄或脓液多者留置胰胆管猪尾状支架引流(图9)。术后清醒即时评估和术后24 h内再评估疼痛缓解情况。依据患儿胃肠功能恢复情况,术后可进清饮料进而过渡流质饮食,监测生命体征并观察腹痛变化。

LA组腹腔镜手术治疗,患儿取仰卧位静脉麻醉后,依据患儿体重、年龄大小等因素将腹腔镜气腹压力设定10~12 mmHg(1 mmHg=0.133 kPa),选择脐部切口置入5 mm Trocar建立气腹,然后经该孔插入腹腔镜进行探查。在直视下于左下腹和耻骨上中线置入5 mm和10 mm Trocar,提起盲肠找到阑尾后将阑尾根部系膜无血管区进行钝性分离,在距阑尾根部处进行双重结扎,距结扎线0.5 cm处切断阑尾,阑尾残端电凝处理。切除完毕后,将盆腹腔渗透液吸出,取出阑尾送检,腹膜炎严重或脓肿形成者行腹腔冲洗并安置腹腔引流管。术后清醒即时评估和术后24 h内再评估疼痛缓解情况。依据患儿胃肠功能恢复情况,术后可进清饮料进而过渡流质饮食,监测生命体征并观察腹痛变化。两组患儿均术后常规抗生素治疗,在术后24 h和术后3 d分别复查血常规、C反应蛋白及电解质等指标。
Alvarado评分系统总分值10分,是诊断急性阑尾炎最常用的临床评分系统之一。国内外多项研究中该评分系统表现出非常好的灵敏度和特异性,并良好验证和广泛临床应用[16,17,18]。
回顾纳入所有69例患儿临床资料,入院时Alvarado评分0~4分,阑尾炎可能性低;总评分5~6分,可能是阑尾炎;总评分7~10,阑尾炎的可能性很大。根据Alvarado评分,建议总分为≥7的患儿立即行阑尾切除手术,并对评分为5~6分的患儿进行密切临床观察[16]。因此Alvarado总评分≥7分认为阳性诊断,总评分<7分认为阴性结果。(表1)

Alvarado评分系统
Alvarado评分系统
| 项目 | 分值 | |
|---|---|---|
| 有 | 无 | |
| 厌食或纳差 | 1 | 0 |
| 恶心呕吐 | 1 | 0 |
| 转移性右下腹痛 | 1 | 0 |
| 右下腹压痛 | 2 | 0 |
| 反跳痛 | 1 | 0 |
| 发热≥37.3℃ | 1 | 0 |
| 白细胞计数>10.0×109/L | 1 | 0 |
| 中性粒细胞比率>75% | 2 | 0 |
| 总分 | 10 | 0 |
所有患儿通过门诊及电话方式随访。
按纳入标准和排除标准收集符合标准的病例,用Excel软件建立数据库,采用SPSS 22.0统计学软件进行数据分析,符合正态分布的计量资料以 ±s表示,偏态分布计量资料以M(Q1,Q3)表示,组间比较采用t检验。计数资料用例数(%)表示,计数资料采用χ2检验,偏态分布计量资料采用秩和检验,P<0.05表示差异有统计学意义。
±s表示,偏态分布计量资料以M(Q1,Q3)表示,组间比较采用t检验。计数资料用例数(%)表示,计数资料采用χ2检验,偏态分布计量资料采用秩和检验,P<0.05表示差异有统计学意义。
纳入的69例儿童急性阑尾炎临床表现为右下腹痛,占96.9%(62/69),其中右下腹固定点压痛33例,脐周痛5例,转移性腹痛38例55.1%(38/69);恶心、呕吐占63.7%(44/69),发热占17.3% (12/69),腹泻占8.6%(6/69),白细胞升高占57.9%(40/69)。所有患儿均行腹腔彩色多普勒超声,阑尾腔增粗占73.9%(51/ 69),阑尾粪石占33.3%(23/69),阑尾未见明显异常占7.2%(5/69),其中18.8%(13/69)患儿腹部CT检查结果提示阑尾增粗13例,合并阑尾粪石3例。(表2)

ERAT组和LA组的临床表现及影像结果(例)
ERAT组和LA组的临床表现及影像结果(例)
| 分组 | 例数 | 厌食或纳差 | 恶心呕吐 | 转移性右下腹痛 | 发热≥37.3℃ | 反跳痛 | 右下腹压痛 | WBC>10×109/L | PN>75% | CDS阳性 | CT阳性 | CDS或CT阴性 | CDS或CT示粪石 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ERAT组 | 33 | 24 | 23 | 17 | 7 | 1 | 33 | 16 | 19 | 22 | 9 | 2 | 15 |
| LA组 | 36 | 24 | 21 | 21 | 5 | 2 | 36 | 24 | 21 | 29 | 4 | 3 | 8 |
注:ERAT,内镜下逆行阑尾炎治疗术;LA,腹腔镜阑尾切除术;WBC,白细胞计数;PN,中性粒细胞百分比;CDS,彩色多普勒超声;CT,计算机断层扫描
ERAT组和LA组中69例患儿基线资料性别比例采用χ2检验比较,差异无统计学意义(P>0.05)。t检验比较两组间白细胞计数、秩和检验比较两组的年龄、体重指数,中性粒细胞百分比、C反应蛋白及入院时Alvarado总分值,差异无统计学意义(P>0.05)。(表3)
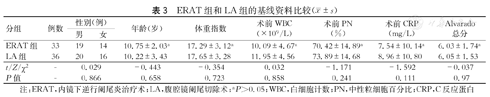
ERAT组和LA组的基线资料比较( ±s)
±s)
ERAT组和LA组的基线资料比较( ±s)
±s)
| 分组 | 例数 | 性别(例) | 年龄(岁) | 体重指数 | 术前WBC(×109/L) | 术前PN(%) | 术前CRP(mg/L) | Alvarado总分 | |
|---|---|---|---|---|---|---|---|---|---|
| 男 | 女 | ||||||||
| ERAT组 | 33 | 19 | 14 | 10.75±2.03a | 17.29±3.12a | 10.09±4.67a | 70.42±14.89a | 7.54±10.14a | 6.03±1.74a |
| LA组 | 36 | 20 | 16 | 10.22±3.43 | 17.65±3.28 | 11.95±4.56 | 73.89±14.68 | 8.96±10.80 | 6.05±1.53 |
| t/Z/χ2 | - | 0.029 | -0.443 | -0.354 | 0.032 | -1.171 | -1.592 | -0.037 | |
| P值 | - | 0.866 | 0.658 | 0.723 | 0.858 | 0.241 | 0.111 | 0.97 | |
注:ERAT,内镜下逆行阑尾炎治疗术;LA,腹腔镜阑尾切除术;aP>0.05;WBC,白细胞计数;PN,中性粒细胞百分比;CRP,C反应蛋白
依据Alvarado评分汇总,69例患儿中0~4分组占28.9%(20/69),5~6分组占20.2%(14/69),7分及以上组占50.7%(35/69)。术后病理诊断或ERAT证实为急性阑尾炎的患儿中,急性单纯性阑尾炎25例,急性化脓性阑尾炎41例,其中合并粪石26例,急性坏疽性阑尾炎3例合并粪石2例。此外ERAT组33例中证实急性阑尾炎,Alvarado评分<7分证实诊断急性阑尾炎患儿17例,且其中伴有明确粪石或粪渣12例。(表4)
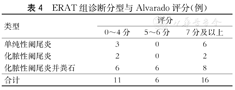
ERAT组诊断分型与Alvarado评分(例)
ERAT组诊断分型与Alvarado评分(例)
| 类型 | 评分 | ||
|---|---|---|---|
| 0~4分 | 5~6分 | 7分及以上 | |
| 单纯性阑尾炎 | 3 | 0 | 6 |
| 化脓性阑尾炎 | 2 | 0 | 2 |
| 化脓性阑尾炎并粪石 | 6 | 6 | 8 |
| 合计 | 11 | 6 | 16 |
ERAT组内镜下可见阑尾孔黏膜水肿、充血、粪石梗阻、阑尾腔狭窄等表现,其中33例符合急性阑尾炎诊断,临床诊断成功率为100%;其中1例阑尾插管失败,ERAT的技术成功率为96.9%(32/33);3例ERAT操作顺利,安置支架引流治疗后腹痛仍存在,24 h内转腹腔镜阑尾切除术,ERAT临床治疗成功率87.8%(29/33)。在对两组治疗效果进行比较时,ERAT组并未纳入4例因治疗效果不佳而后行中转腹腔镜手术的病例。36例LA组患儿腹腔镜下手术操作均顺利实施完成,术后两组患儿均完成常规抗感染治疗。通过对比治疗成功的ERAT组29例和LA组36例患儿术后临床资料,ERAT组术后进食时间早、手术操作时间短、术后腹痛缓解快、住院时间短、总住院费用低、白细胞恢复正常时间均低于LA组(P<0.05),两组间数据差异均有统计学意义。(表5)
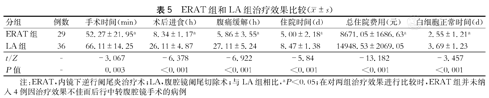
ERAT组和LA组治疗效果比较( ±s)
±s)
ERAT组和LA组治疗效果比较( ±s)
±s)
| 分组 | 例数 | 手术时间(min) | 术后进食(h) | 腹痛缓解(h) | 住院时间(d) | 总住院费用(元) | 白细胞正常时间(d) |
|---|---|---|---|---|---|---|---|
| ERAT组 | 29 | 52.27±21.95a | 8.34±1.17a | 5.86±3.55a | 5.00±2.18a | 8671.05±1686.63a | 2.55±1.21a |
| LA组 | 36 | 66.11±14.25 | 26.11±4.87 | 27.11±5.24 | 8.47±1.38 | 14948.53±2069.05 | 3.69±1.23 |
| t/Z | - | -3.067 | -6.378 | -6.922 | -5.84 | -13.182 | -3.457 |
| P值 | - | 0.003 | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 |
注:ERAT,内镜下逆行阑尾炎治疗术;LA,腹腔镜阑尾切除术;与LA组相比,aP<0.05;在对两组治疗效果进行比较时,ERAT组并未纳入4例因治疗效果不佳而后行中转腹腔镜手术的病例
所有患儿通过门诊及电话方式随访密切,中位随访时间为25个月(7~35个月)。术后并发症随访,LA组36例患儿伤口感染1例、腹腔残余感染1例,并发症率为5.56%(2/36)。33例诊断成功的ERAT组患儿中78.1%(25/33)安置引流支架(包括3例阑尾插管成功后治疗失败中转腹腔镜手术患儿),22例于术后48~72 h用彩色多普勒超声复查腹腔支架情况,17例均已排出阑尾腔并于术后1周内排出体外,其余4例并在术后7~10 d内排出体外,仅1例患儿因本身长期便秘病史术后3周后门诊复查腹部X线片发现支架仍未排出,再次内镜下支架取出。1例ERAT治疗成功后6个月复发,再次入院行腹腔镜阑尾切除术,术后病理诊断急性化脓性阑尾炎,随访期间复发率为3.4%(1/29)。
目前,腹腔镜下阑尾切除术是临床治疗儿童急性阑尾炎一种安全成熟的手术,但阑尾切除术涉及体表手术切口、全身麻醉(风险小但存在)、创伤和可能的手术并发症,如出血、穿孔、粘连性肠梗阻、腹腔残余感染、肠梗阻、伤口感染等风险,会增加再次住院的风险。手术切除阑尾患儿中发生一种或多种上述并发症的风险约为15%[19]。目前急性阑尾炎没有术前诊断金标准,仍然依靠临床表现(如Alvarado评分)结合辅助检查腹腔彩色多普勒超声或CT来进行诊断,阴性阑尾切除率可高达6%~20%。腹腔镜下阑尾阴性切除问题也是目前争议,一项比较拟诊阑尾炎儿童与成人手术切除方法的研究表明有89例儿童被切除的阑尾属于正常,高于成人阑尾阴性切除率,腹腔镜探查对于儿童特异性更低,产生更长的住院时间和增加的医疗服务成本[20]。
Alvarado评分是诊断急性阑尾炎最常用的临床评分系统之一,有效辅助临床医师简便快速判断[21]。尽管Alvarado评分≥7分的急性阑尾炎正确诊断的可能性较高,但临床上不应排除Alvarado评分中低分值(4~6分)的患儿急性阑尾炎的诊断。本研究结果中发现ERAT组33例患儿Alvarado评分0~4分组11例及5~6分组6例,共计17例内镜下证实急性阑尾炎合并粪石或粪渣。ERAT可通过内镜下直视阑尾开口黏膜形态,是否存在充血水肿及脓液,阑尾腔插管造影更准确地诊断急性阑尾炎。建议发现早期疑诊急性阑尾炎的患儿的Alvarado评分系统中低值或合并影像学阴性结果时,可通过内镜下逆行阑尾直视及造影来明确急性阑尾炎诊断,同时行阑尾冲洗引流治疗。
近年来文献报道ERAT治疗成功1年的随访期内复发腹痛的发生率为6.3%[14]。Liu等[22]研究表明急性阑尾炎患儿接受ERAT治疗后的复发率为6.2%。本研究仅1例ERAT治疗成功后6个月复发,再次入院行腹腔镜阑尾切除术,术后病理诊断急性化脓性阑尾炎,随访期间复发率为3.4%(1/29),术后阑尾炎复发率低。本研究通过对比36例行腹腔镜阑尾切除术患儿治疗效果,发现ERAT治疗手术操作时间短,术后即时唤醒评估腹痛缓解大多在术后6 h内,部分患儿术后即时唤醒腹痛已消失,明显缩短儿童急性阑尾炎的治疗周期。ERAT组患儿的住院时间短且费用低,体表无瘢痕,无换药操作明显占有优势。目前临床对ERAT治疗后中转时机仍需进一步验证,普遍在ERAT冲洗后腹痛24 h内持续存在,或内镜逆行阑尾造影术(endoscopic retrograde appendicography,ERA)中发现阑尾已穿孔,则应考虑中转腹腔镜阑尾切除术,所以临床外科医师需在ERAT治疗后及时评估效果。本研究4例ERAT治疗失败转腹腔镜阑尾切除术均在24 h内完成。
目前国内ERAT治疗大多采用透明帽辅助下进行操作,因为透明帽利于阑尾口暴露,但阑尾腔插管困难是ERAT治疗中的核心挑战,且普遍认为儿童阑尾腔插管难度更大,考虑阑尾解剖位置变异大,儿童阑尾腔肠腔细薄且血运丰富等因素,操作过程需谨慎。近年研究报道儿童阑尾平均长度8~10 cm,且儿童阑尾长度和直径研究表明在大约在3岁幼儿期阑尾发育可达到成人的比例,并不会在整个儿童期继续生长[23,24]。可见儿童阑尾组织与成人阑尾生理解剖上差异不一定明显。本研究33例内镜治疗患儿中成功完成阑尾腔插管32例(其中4例患儿未借助透明帽即完成阑尾腔插管),仅1例阑尾腔插管失败,原因巨大粪石嵌顿阑尾尖端。因此,儿童阑尾插管难度可能并不一定比成人难,除了和内镜医师技术熟练度相关,也与儿童阑尾开口容易暴露相关。
儿童阑尾腔生理解剖特殊性,阑尾口呈漏斗状而管腔小[25],其解剖结构有利于阑尾口暴露插管,同时使粪石容易纳入造成阑尾腔阻塞,阑尾粪石是由坚硬的粪便和矿物质聚集而成的,学龄期儿童和青少年中常见[26]。同时研究还发现粪石造成阑尾腔梗阻缺血引起阑尾炎,合并粪石占发病患儿的10%。因此,ERAT治疗后粪石取出后阑尾腔梗阻释放,大多数患儿疼痛可迅速缓解。有研究认为阑尾结石的取出关键在于粪石的质量和内镜医师的技术,并提出巨大且不规则的阑尾粪石时,挤压阑尾并让结石落入肠腔也是可行的[27]。本研究中治疗ERAT组中20例发现阑尾腔粪石或粪渣,其中松软易碎的粪石大多数通过腔道冲洗和网篮等方法均能去除,仅有1例因粪石质硬巨大且位于阑尾尖端,无法完成阑尾腔插管中转腹腔镜手术。
目前临床上ERAT的大部分治疗需要在X线透视下进行操作,医患同时暴露于辐射中也成为了需要改善的问题。尽管近年有研究已开展彩色多普勒超声引导的ERAT,术中需要彩色多普勒超声医生密切配合操作从而增加了操作难度及手术时间[28,29]。近期有临床中心采用胆管子镜引导直视阑尾腔避免了X线暴露,且胆管子镜直视可以避免远端粪石的遗漏,但同时也存在手术配合时间增加及医疗耗材费用提高[30]。
保留正常阑尾和切除正常阑尾相关的"可避免"发病率之间存在持续的争议,近年来证实儿童阑尾对肠道菌群维持及免疫有重要意义,发现保留阑尾组织治疗利于人体健康及肠道微生物菌群多样性[31]。另一方面研究也证实阑尾黏膜及黏膜下层的固有层存在B淋巴结细胞和T淋巴结细胞,正是由于阑尾结肠上皮的淋巴滤泡增生在青春期会达到最大,青少年也正是阑尾炎发病的高峰年龄段,阑尾结肠上皮通过增加淋巴产物IgA等参与肠道淋巴组织免疫功能[32]。ERAT治疗优势在于保留阑尾及生理功能且治疗后患儿体表无瘢痕,这是保守治疗意愿强烈或不愿接受外科手术瘢痕的患儿家属往往接受ERAT治疗的重要原因之一[33]。
本研究中无一例在内镜操作下发生穿孔,近年文献报道穿孔率较低1.6%,考虑与阑尾组织炎症程度、阑尾周围脓肿包裹的时间和强度、术者操作手法及力度等有关[29]。临床早期应用ERAT治疗中阑尾腔安放的支架往往又需要再次肠镜下取出,并将支架的自行排出认为是不良事件发生。Ye等[14]研究发现,2例在接受ERAT治疗后4~5 d阑尾腔内支架自行排出。Liu等[22]研究发现,4例在ERAT治疗后支架自行排出。本研究ERAT治疗成功并安放支架引流的22例,仅1例患儿术后3周后复查X线片发现支架仍未排出,再次内镜下支架取出。如果患儿没有表现出任何不适,支架自行排出应视为对患儿是有利的,因为患儿不必接受再次结肠镜检查,免去再次麻醉,家庭及社会经济负担也能降低。
综上所述,早期急性阑尾炎的患儿基于Alvarado评分联合腹腔影像学结果,通过ERAT达到准确诊断及治疗效果,避免漏诊误诊,同时减少阑尾阴性切除。内镜下逆行阑尾炎治疗术在儿童早期急性阑尾炎运用可明显缩短治疗周期,降低术后疼痛程度,术后阑尾炎复发率低,住院时间短且费用低。本研究局限性包括ERAT术后彩色多普勒超声复查阑尾腔引流支架留置大多在48~72 h内,可能会存在支架引流阑尾腔脓液效果不佳的问题,但是据目前随访效果来看,对于复发率未产生严重影响。另外,本研究缺乏仅接受抗生素治疗的对照患儿队列,样本量小,随访期相对较短,将需要随机、前瞻性、多中心的研究来评价安全性和有效性。
所有作者均声明不存在利益冲突



























