
分析儿童肺炎支原体肺炎(MPP)合并支气管黏液栓临床特点,提高对该疾病的认识,为早期临床诊断提供依据。
回顾性总结2011年11月至2014年1月苏州大学附属儿童医院通过支气管镜检查明确合并支气管黏液栓53例MPP患儿临床资料。
96.23%患儿体温为高热或超高热,平均热程9.3 d。外周血中性粒细胞比例均升高。肺部影像学表现为肺不张/肺实变和(或)大灶性、节段性肺炎,49.06%炎症累及两叶以上,60.38%合并胸腔积液。支气管镜下53例均可见一个及以上部位支气管黏液栓阻塞(其中黏液栓塑型19例),黏膜充血水肿、滤泡增生、糜烂坏死及管腔开口炎性狭窄。黏液栓病理示假膜样炎性坏死组织,见大量中性粒细胞及淋巴细胞浸润。经1~5次灌洗后支气管黏液栓消失,64.15%肺泡灌洗后1周胸片病灶明显吸收,50.94%第一次肺泡灌洗后1~3 d体温恢复正常,堵塞严重者需借助毛刷或异物钳清理黏液栓。
MPP合并支气管黏液栓临床多出现持续高热或超高热,影像学表现肺不张/肺实变和(或)大灶性、节段性肺炎,多合并胸腔积液,在予抗感染同时及早进行支气管镜灌洗治疗可明确诊断,及时清除黏液栓,促进疾病恢复,减少后遗症发生。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia,MPP)大多数为良性进程,预后良好,但近年来重症及难治性MPP相继报道,其中支气管黏液栓塞可能成为MPP治疗困难的因素之一[1,2],部分发展为塑型性支气管炎危及患儿生命[3],少部分可遗留肺不张、支气管扩张、闭塞性支气管炎等[4,5]。由于支气管黏液栓在临床和影像学上均无特异性表现,本文分析53例经支气管镜检查明确存在支气管黏液栓塞的MPP病例特点,为早期临床诊治提供依据,以提高对支气管黏液栓的认识,尽量减少后遗症的发生,改善疾病的预后。
选取2011年11月至2014年1月在苏州大学附属儿童医院呼吸科住院的MPP经支气管镜检查352例其中明确存在支气管黏液栓患儿53例,肺炎诊断符合《诸福棠实用儿科学》的诊断标准[6]。
血清MP-IgM阳性,且恢复期血清抗体滴度升高4倍及4倍以上,和(或)痰液荧光实时定量PCR(FQ-MP-PCR)检测阳性。
术前禁食、禁水6 h。采用日本产OLYMPUS CV.260(2.8 mm)或FUJINON EB.270P(3.6 mm)电子支气管镜,根据患儿年龄选择合适的尺寸,采取边麻边进,依次观察鼻腔、声门、气管,逐级观察支气管结构,支气管黏膜情况,确定黏液栓阻塞部位,并用生理盐水灌洗,堵塞严重者使用异物钳或细胞刷将黏液栓清出呼吸道。黏液栓送病理检查。所有灌洗液行细胞形态学检查及培养。术前告知家属,均签字同意。所有患儿均有支气管镜术及支气管肺泡灌洗指征,并得到患儿家长的知情同意及医院伦理委员会同意。
采用SPSS17.0软件进行统计分析,计量资料以均数±标准差( ±s)表示,计数资料以百分比表示。
±s)表示,计数资料以百分比表示。
53例患儿,男24例,女29例;年龄最小1岁6月,年龄最大13岁5月,平均年龄为(6.36±2.69)岁,其中1~3岁5例(9.43%),~6岁16例(30.19%),6岁以上32例(60.38%)。病程11~40(21.00±5.09) d。住院时间6~26(13.47±4.26) d。96.23%以高热或超高热为主,体温39.0~40.0 ℃ 9例(16.98%),40.0~41.0 ℃ 38例(71.70%),41.0 ℃以上4例(7.55%),多不伴有畏寒、寒战。发热持续时间2~18(9.84±3.67) d。
本院外周血中白细胞正常范围(4~10)×109/L,本研究中白细胞范围(2.6~24.3)×109/L,<4×109/L 5例(9.43%),(4~10)×109/L 32例(60.38%),>10×109/L 16例(30.18%),均以中性粒细胞比例升高为主。CRP正常值<8 mg/L,本研究中正常5例(9.43%),CRP升高31例(58.49%),>40 mg/L 17例(32.08%),其中>100 mg/L 4例(7.55%)。谷丙转氨酶升高10例(18.18%)。肌酸激酶同工酶升高4例(7.27%)。肺泡灌洗液细胞形态中性粒细胞比例升高51例(96.23%),嗜酸性粒细胞比例升高10例(18.87%)。
肺部影像学改变呈大灶性、节段性肺炎35例(66.04%),肺不张/肺实变18例(33.96%)。炎症累及两叶以上26例(49.06%)。合并胸腔积液32例(60.38%),其中双侧胸腔积液8例(15.09%)。
支气管镜镜下黏膜充血水肿34例(64.15%),支气管黏膜糜烂16例(30.19%),管腔炎性狭窄5例(9.43%),滤泡增生4例(7.55%),其中黏膜糜烂合并滤泡增生3例(5.66%)。
27例(50.94%)存在两个及两个以上部位阻塞。以右肺上叶支气管分支内23例(43.40%)为最多,其次为左肺下支气管分支内18例(33.96%),右肺下叶16例(30.12%),左肺上叶13例(24.53%)、右肺中叶10例(18.87%)及左肺舌叶4例(7.55%)。
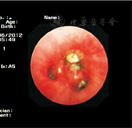
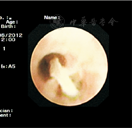
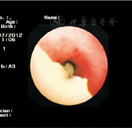
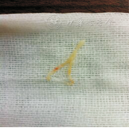
支气管镜下53例均可见支气管黏液栓,见图1、图2、图3;黏液栓成支气管树样塑型19例(35.85%),见图4、图5。17例支气管黏液栓和支气管塑型行病理检查,均为假膜样炎性坏死组织,可见大量中性粒细胞及淋巴细胞浸润,少量巨噬细胞及嗜酸性粒细胞,见图6。







1岁以上患儿予阿奇霉素10 mg/(kg·d)静脉滴注5 d为第一疗程[1岁以下患儿予阿奇霉素干混悬剂10 mg/(kg·d)口服3 d为一疗程],停4 d后予阿奇霉素口服序贯治疗,疗效不佳者加用甲泼尼松2 mg/(kg·d)治疗1~3 d。治疗同时予支气管肺泡灌洗,经1~5次灌洗后支气管黏液栓消失,其中10例(18.87%)行1次支气管肺泡灌洗,29例(54.72%)行2次支气管肺泡灌洗,11例(20.75%)行3次支气管肺泡灌洗,2例(3.77%)行4次支气管肺泡灌洗,1例(1.89%)行5次支气管肺泡灌洗;平均手术次数达(2.13±0.84)次。27例(50.94%)在第一次肺泡灌洗后1~3 d体温恢复正常;34例(64.15%)行肺泡灌洗后1周肺部病灶明显吸收。11例(20.75%)和23例(43.30%)行一次和两次肺泡灌洗后管腔通畅,通气改善。行3次以上肺泡灌洗患儿管腔堵塞三个开口,需借助毛刷或异物钳清理黏液栓,其中2例可见管腔炎性狭窄、黏膜明显糜烂。住院时间6~26 d,所有患儿均好转出院。
支气管黏液栓由支气管内局部黏液聚集浓缩而形成,是重要的支气管内生性异物之一,若清除延迟可导致肺不张、支气管扩张、闭塞性支气管炎等,堵塞严重可危及生命。成人支气管黏液栓多继发于肺部疾病如支气管扩张、肺结核、慢性阻塞性肺疾病、囊性肺纤维化及肺癌等[7],支气管镜检查和咳出黏液栓是确诊依据[8],X线胸片及胸部CT对其诊断有一定参考价值[9,10]。儿童气管、支气管与成人不同,气道管腔狭窄,小儿纤毛运动差,呼吸道清除能力弱,当炎症刺激时,气道痉挛,气道黏液-纤毛系统功能受损,气道内分泌物易堵塞局部支气管,逐级形成粗细不等的黏液栓。由于儿童气管、支气管管腔狭窄,咳痰困难,导致支气管黏液栓诊断困难,因此有关儿童支气管黏液栓报道不多。近年来,随着支气管镜在儿科的应用,为儿童支气管黏液栓及时诊断和治疗提供新的手段。马渝燕等[11]发现儿童支气管黏液栓多伴发于重症、难治性支气管肺炎及未控制的支气管哮喘等呼吸道疾病。
MPP是常见的儿童社区获得性肺炎,其发病机制尚不明确,但大多数学者认为可能与MPP的黏附、直接损害及免疫炎症反应等有关[12,13,14],病理表现为气管、支气管及细支气管黏膜充血、水肿、炎性渗出,糜烂和黏液栓塞形成[15,16]。本研究总结了352例住院行支气管镜检查的重症、难治性MPP患儿临床资料,明确存在支气管黏液栓53例,约占15%,如临床治疗不及时可导致支气管扩张、闭塞性毛细支气管炎及弥漫性肺间质纤维化等疾病发生,影响患儿生活及学习,需引起临床医生的高度重视。
53例合并支气管黏液栓患儿中,60.38%为6岁以上学龄期儿童,可能与MPP在学龄期儿童发病率较高有关。以往认为,肺炎支原体感染为低、中度发热,而本研究资料中96.23%患儿为高热或超高热,79.25%患儿体温在40.0 ℃以上,平均发热时间9.3 d,临床表现持续高热可能与支原体P1蛋白的重要结构对体液免疫及细胞免疫产生的影响有关[17],学龄期儿童免疫功能较完善,机体过强的体液免疫、细胞免疫炎症反应及某些细胞因子的大量释放可加重临床症状,文献报道持续高热为重症MPP重要征象之一[18],故认为持续高热及超高热也是合并支气管黏液栓的征象之一。外周血及肺泡灌洗液中均以中性粒细胞比例升高为主,郭赟[19]研究表明中性粒细胞聚集可抑制MP的清除,故黏液栓形成可能与MP的延迟清除有关。
影像学多表现为大灶性肺炎、节段性肺炎、肺实变或肺不张,炎症累及多达两叶以上,患儿发生胸腔积液等肺外并发症,提示肺内病变范围较大、损害程度较重,也是发生后遗症的危险因素[20]。支气管镜下多可见条索状黏液栓塞,部分呈支气管树样塑型堵塞支气管开口。本研究资料中大部分黏液栓堵塞两个或两个以上开口,以右肺上叶支气管分支内黏液栓塞较多见,考虑与咳嗽时上叶受力较小,黏液栓不易咳出,及右上肺含气量相对较少,通气状况差,易引起炎症等有关。文献报道支气管黏液栓堵塞严重可危及患儿生命,若清除延迟可导致支气管扩张、闭塞性支气管炎等。支气管镜下支气管黏膜表现为充血水肿、滤泡增生、糜烂坏死甚至管腔开口炎性狭窄[21]。研究显示支气管管腔开口炎性狭窄、黏液栓塞需警惕难治性及迁延性MPP可能[22]。
黏液栓主要为黏液蛋白和纤维素的混合物,合并有炎性细胞,气道MP感染可增加黏液表达[23]。本研究中17例黏液栓送病理检查,提示均为假膜样炎性坏死组织,见大量中性粒细胞及淋巴细胞浸润,少量巨噬细胞及嗜酸性粒细胞,部分黏液栓中可见脱落的黏膜上皮,可能与肺部感染较重导致支气管黏膜炎症病变严重有关。
本研究患儿在抗感染治疗同时行肺泡灌洗,50.94%第一次肺泡灌洗后1~3 d体温恢复正常,64.15% 1周后复查胸片肺部病灶明显吸收,所有患儿均好转出院。研究表明支气管镜是诊断及治疗儿童支气管黏液栓最直接、最有效的手段之一,可能与肺泡灌洗能稀释和减少肺泡中的炎性细胞及细胞因子,有效清除下呼吸道黏稠分泌物及有害病原微生物,改善通气,减少致病菌侵害等有关,亦可减少后遗症发生[11]。
综上所述,儿童MPP出现40.0 ℃以上持续高热,影像学表现肺不张/肺实变和(或)大灶性、节段性肺炎,尤其合并胸腔积液时,需警惕合并支气管黏液栓可能。目前MPP支气管黏液栓形成机制尚不明确,本组资料血常规中性粒细胞比例均升高,可能与MP的延迟清除有关。MPP在学龄期儿童较常见,但合并支气管黏液栓临床无特异性,如不及时清除可致不良后遗症的发生,因此在临床工作中应提高对该病的认识及警觉性,在抗感染同时及早进行支气管镜灌洗治疗可减少后遗症发生。



























