
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
1960年以来,随着髋关节置换技术的日臻完善,非置换的保髋工作进入低谷[1];但髋关节置换在年轻患者的远期疗效不尽理想,使用年限较短、翻修率较高、不能参加活跃活动及中重度体力劳动[2,3]。随着髋关节镜技术[4]、MR关节直接造影技术[5]、新的超声成像技术的成熟和普及[6],以及近年对股骨头血液供应深入的临床解剖学研究[7],对年轻患者髋关节疾患的认识程度愈发深入和准确。为了达到早期诊断、早期治疗、保留自身关节功能、推迟或避免关节置换的目标,保髋工作再次得到关注。特别是髋关节外科脱位手术技术的出现[8],给保髋工作提供了新的、非常有效的手段。现将髋关节外科脱位手术技术及应用介绍如下。
长期以来,普遍认为股骨头的血运主要由股骨颈基底部动脉环的多个分支、股骨头圆韧带血管供给,而且股骨颈基底动脉环主要通过髓腔内穿支上行供给股骨头血运。而近年来的临床解剖研究证明,这种认识有严重的不足,甚至错误。实际上,多数情况下股骨头血液供应主要来自旋股内动脉深支(deep branch of the medial femoral circumflex artery, MFCA)[7],该动脉自股深动脉或股动脉发出,绕股骨颈内下方经髂腰肌腱与耻骨肌之间向后绕行,再经短收肌和闭孔外肌腱之间到达后关节囊,发出大转子支,之后沿髋关节外旋短肌深面与大转子之间上升,至闭孔外肌腱下方穿过关节囊,进入股骨颈骨膜下上行,延续为外侧颈升动脉,分为2~3支至头颈交界处9~12点处进入股骨头,供应股骨头外上方4/5的血运[7]。MFCA经过股骨颈内下方时发出数条分支,称内侧颈升动脉,穿入关节囊后沿股骨颈纤维条索(Weitbrecht韧带)分多束进入,供应股骨头内下方约1/4的血运。股骨头圆韧带血管仅供应股骨头小凹附近很小部分的血运。股骨颈前方和后方的颈升动脉不恒定,或缺如。股骨头血液供应并非从股骨颈内部的哈佛氏系统进入股骨头的。少数个体MFCA的主要血运由股骨颈内后方的臀下动脉发出的交通支供给。
在对股骨头血液供应充分掌握的基础上,瑞士Ganz等[8]设计出针对髋关节病变的新的手术入路––髋关节外科脱位手术入路(surgical hip dislocation procedure, SHD),通过术中激光多谱勒技术检测股骨头血运变化,证实该手术入路安全可靠。在随后的临床实践中,进一步推广,衍生出股骨颈软组织瓣延长术(extended retinacular soft-tissue flap)或称股骨颈支持带延长术(relative femoral neck lengthening, RFNL)[9]、股骨头缩小成型术(femoral head reduction procedure)[10,11]、股骨头骨骺滑脱复位内固定术(open reduction and internal fixation for slipped capital femoral epiphysis)[12,13]、股骨颈截骨矫形术(modified Dunn's femoral neck osteotomy)[13]等。实践证明,该入路和相关手术技术安全可靠。
患者采取侧卧位,患侧在上;常规消毒铺单,患肢包裹保证术中自由活动(图1A)。取髋关节外侧纵行直切口,以股骨大转子顶点为中点,做长15~20 cm切口(图1A),切开皮肤、皮下组织,于阔筋膜浅层将前侧筋膜向前游离,找到臀大肌与阔筋膜张肌交界处,切开阔筋膜,自臀大肌前缘进入。向前牵开阔筋膜张肌、向后牵开臀大肌,显露大转子滑囊、臀中肌、股外侧肌起始部。纵行切开大转子滑囊,可见大转子及其后侧缘2~3支滋养血管,此滋养血管为MFCA的大转子分支,提示MFCA的行走部位,注意保护相应部位的软组织。
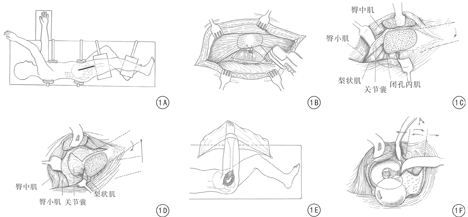

轻度内旋髋关节,自臀中肌止点至股外侧肌起点做股骨大转子斜行截骨(图1B),保持臀中肌、大转子、股外侧肌的连续性,大转子保留1.0~1.5 cm厚度,避免截骨过深损伤在大转子基底部后缘行走的MFCA。
用合适的Hohmann拉钩伸入截骨间隙,勾于大转子前缘,仔细清理残留的臀中肌止点、股外侧肌起点,将外展装置牵向前方(图1C)。于大转子顶端梨状窝处仔细分离,找到梨状肌腱,分离后自梨状肌腱止点处离断,稍行游离后令其自行回缩。于臀小肌与髋关节囊之间锐性分离显露关节囊,必要时切断臀小肌长头;在髋关节外展、屈髋、外旋浮动状况下充分游离关节囊外附着软组织,彻底显露髋关节的外侧、前侧、后侧,近端抵达髋臼及髋关节囊起点,前下部远端抵达转子间前部、髂腰肌腱、小转子。
自大转子前缘纵行切开关节囊,近端自髋臼缘向后延长、远端沿关节囊止点向前下方延长,呈"Z"形。由内向外切开关节囊(图1D),避免损伤股骨头软骨、髋臼盂唇等。
髋关节撞击综合征一般分为凸轮型(Cam)、钳型(Pincer)和混合型3种[14,15];根据不同诱发因素又可分为原发性、继发性两大类。在症状明显、保守治疗效果欠佳的患者需要外科处理时,主要采用髋关节镜技术、小切口技术及髋关节外科脱位技术。SHD技术视野开阔、观察处理彻底、操作快捷、无需特殊设备,可以在各级医院开展。SHD手术操作处理要点在于,清除引起髋关节撞击的Cam和Pincer病灶,清除损伤严重的软骨和盂唇,必要时可结合使用软骨下微骨折技术、头颈部骨软骨成型技术、盂唇缝合固定技术(图2)。

运动损伤中髋臼盂唇损伤、软骨损伤并不罕见,通过SHD技术可以彻底处理盂唇和软骨损伤,探查引起损伤的原因;个别情况下可以探查邻关节病变引起的髋关节内损伤。
对于轻度扁平髋畸形,可以采用SHD、利用股骨颈相对延长技术[11]改善臀中肌张力和力臂,进而改善步态。其手术操作要点是探查处理髋关节病变之后,关闭关节囊,将大转子向远侧向外侧移位,最大距离可达3.0~4.0 cm;在该入路同时探查髋关节内病变、处理继发头臼撞击现象,年轻患者可同时矫正股骨颈前倾角。部分严重的扁平髋畸形,存在多处合并畸形,包括股骨头扁平/增大、股骨颈短缩、大转子高位、继发髋臼发育不良、继发股骨颈前倾角增大等状况。对于外展内旋功能位上头臼可以取得良好匹配的年轻患者来说,可以通过髋臼周围截骨(periacetabular osteotomy, PAO)+股骨近端截骨(proximal femoral osteotomy, PFO)+髋关节探查清理来综合处理。而且,在SHD中,可以在股方肌上缘、大转子后侧对坐骨进行截骨,避免了坐骨神经损伤的风险[10,16]。
髋关节脱位合并股骨头骨折是髋关节常见创伤之一,既往采用牵引复位、后侧入路的切开复位均有较高的股骨头坏死率。急诊条件下,经SHD行股骨头骨折切开复位、清理髋关节内碎屑、处理髋臼后壁、复位固定股骨头骨折片,股骨头血运得到最大限度地保护,创伤性关节炎和股骨头坏死率降至最低水平。见图3。

对于髋关节绒毛结节性滑膜炎、滑膜软骨瘤病、股骨头颈区骨囊肿/内生软骨瘤、髋臼底部骨囊肿/内生软骨瘤等良性病变,传统方法是经SP入路(Smith-Peterson approach)或后外侧入路切开关节,进行清理和处理。近年来也有采用关节镜技术处理[17,18,19]、经股骨颈开窗技术处理[20]、经髂骨/耻骨开窗处理[21]等,方法不一,但均存在处理不准确、不彻底的问题,同时存在股骨头坏死、易复发、髋周软组织创伤等风险。SHD给这类病变的处理带来了极大的变革,可以在不损伤股骨头血液循环的前提下进行病灶的彻底清理、开窗、刮除、植骨、准确摘取病变组织等操作。见图4、图5。

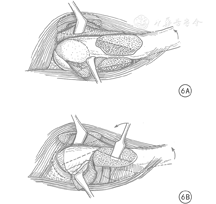
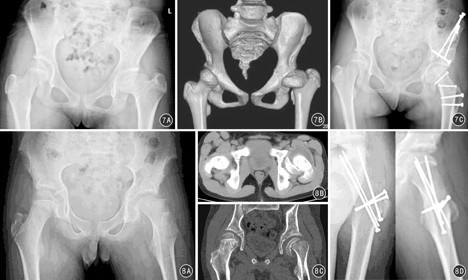
对股骨头颈部严重畸形,如股骨头骨骺滑脱、大头畸形等病变,在深入研究股骨头血液供应的临床解剖基础上,Ganz等[8,9]在SHD的基础上进一步推出了股骨颈软组织瓣延长技术(图6)。为处理股骨头复杂情况,研究者又开展了股骨头缩小成型术(图7)、股骨颈相对延长术(图7)、股骨头骨骺滑脱复位术(图8)等技术[22,23,24,25]。股骨颈软组织瓣延长技术的手术操作要点是:在SHD基础上,对大转子后侧突出部分的骨质进行骨膜内剥离、摘除,将股骨颈骨膜连同大转子后方的软组织瓣一同充分游离和松解,避免在对股骨头进行操作时MFCA过度牵拉造成股骨头缺血。然后在矢状面对股骨头缩小截骨成形、在股骨头颈交界处进行股骨头的内翻/外翻截骨以及对严重股骨头骨骺滑脱进行复位,避免继发撞击征和髋骨关节炎形成[13,14]。


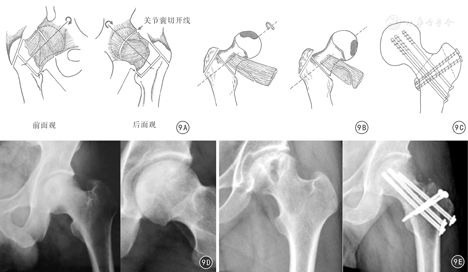
Sugioka[26]于1978年设计了针对早期股骨头坏死的股骨颈基底部旋转截骨术,后经多人改良,但保髋的临床效果参差不齐(图9A,图9B,图9C)。张洪等[27]在对股骨头血运充分掌握的基础上,再次进行了改良,对北美骨循环协会(Association Research Circulation osseous, ARCO)Ⅱ期和ⅢA、ⅢB期的患者,先通过SHD行股骨颈软组织瓣延长,再进行股骨颈基底部旋转截骨手术,使股骨头可以向前旋转、也可以向后旋转90°~180°,将股骨头坏死区域旋转到非负重区,取得更大更灵活的旋转角度,避免股骨头血运进一步损害,避免股骨头的塌陷,从而取得长期的保髋治疗效果(图9D、图9E)。

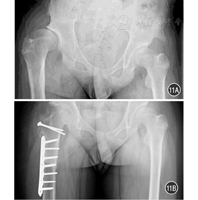
8岁以上大龄髋关节脱位处理极为棘手。对于双侧脱位患者肢体平衡,仅有鸭步和腰椎前凸,无痛情况下自身髋关节可以使用很长时间,故不建议手术干预。但单侧髋关节脱位将合并严重的肢体不等长、跛行、继发脊柱侧凸、继发膝外翻等严重并发症,可以考虑积极处理。既往采用假臼造盖、Chiari骨盆内移截骨等方法治疗,长期效果不很理想[28]。新近采用的骨盆支撑截骨术治疗,虽然能够取得一定效果,但长期疗效欠佳,并给后期全髋关节置换造成较大的困难[29,30]。2012年,Ganz等[31]通过SHD对Colonna关节囊成型手术进行改良,部分患者取得了长期的"几乎正常"的临床效果。
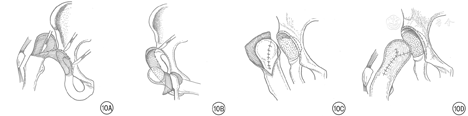
改良Colonna关节囊成型的技术要点包括:通过SHD显露髋关节,保护股骨头血运;将关节囊从髋臼缘完整分离,修整后完整包裹股骨头;在真性髋臼部位磨挫制作髋臼至适当大小;将股骨头还纳,维持在稳定位置;必要时进行Stahli造盖、股骨颈相对延长、股骨短缩/去旋转截骨。见图10、图11。该手术操作复杂,技术要求很高,康复时间长,并发症较多,短期内谨慎开展。


SHD的主要优势:不损伤股骨头血运;视野宽阔、探查清楚、处理彻底;应用范围广泛;不受设备限制;技术操作不复杂,可以广泛推广。主要风险:技术操作不当,导致股骨头坏死;股骨大粗隆延迟愈合;切口较大,创伤较大;切口在美观方面存在瑕疵。
总之,SHD手术是近年来髋关节外科的里程碑式的进步,特别是在保髋方面,是针对关节内病变的"万能"手术入路;在髋关节创伤、髋关节良性病变的处理等方面,也有极强的优势,推荐中级以上关节外科医师学习应用。


























