
比较外固定架、切开复位钢板内固定及非手术方法治疗成人锁骨中段1/3移位骨折的临床疗效。
回顾性分析2010年3月至2013年5月在北京积水潭医院创伤骨科住院手术治疗以及急诊非手术治疗共306例锁骨骨折的病例资料,共89例患者符合本研究纳入标准。其中29例行外固定架治疗(A组);30例行切开复位钢板内固定治疗(B组)。30例行锁骨吊带固定治疗(C组)。平均随访时间32个月。按照连续肩关节评分(CSS)、上肢功能评分表评分(DASH)以及影像学评价。
29例外固定架组患者中,成功随访25例,失访4例。60例钢板固定组和非手术组患者都随访成功。CSS及DASH评分显示,外固定架组[(94.0±6.4)、(15.2±3.4)分]与钢板固定组[(92.9±8.4)、(15.7±3.5)分]比较差异无统计学意义(P=0.132);两组较非手术治疗组[(86.0±3.6)、(18.0±3.6)分]疗效更好(P<0.001)。3组骨折愈合时间分别为:外固定架组(10.4±2.3)周,切开复位钢板固定组(12.1±2.5)周,非手术治疗组(15.7±2.2)周。外固定架组1例骨折不愈合,3例在12周时有成角,延长固定至16周时愈合,全部骨折均未发生短缩移位。对肩关节外形满意度为96%;钢板固定组1例骨折不愈合,无畸形愈合。内置物刺激及2次手术取出是钢板固定组最大并发症,二次取出率为60%,对肩关节满意度为93%。非手术治疗组3例骨折不愈合,12例畸形愈合,肩关节外形满意度77%。
在治疗成人锁骨中1/3移位骨折治疗方法中,外固定架组及切开复位钢板组总体疗效优于非手术治疗组。外固定架组与切开复位钢板组疗效相近;两种手术方式各有优缺点,根据临床骨折特点以及跟患者沟通选择合适的手术方式。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
锁骨骨折占全身骨折的2.6%~12%[1,2],大多数好发于中青年。其中,中段骨折约占所有锁骨骨折的80%[3,4]。非手术治疗仍是治疗锁骨中段无移位骨折的主要治疗方式,其骨折不愈合发生率很低[5,6]。然而,对于骨折中段移位的病例采取非手术治疗时其骨不愈合发生率高达15.1%。患者远期治疗效果不满意率高达31%[7,8]。对于锁骨中段1/3移位骨折进行外固定架或切开复位钢板固定治疗方法,可以降低并发症发生[9,10,11,12,13]。这3种治疗方法在治疗锁骨中段1/3不稳定骨折中都有优缺点。本研究通过回顾性分析及总结3种治疗方法的临床疗效,为今后临床治疗方式提供帮助。
回顾性分析2010年3月至2013年5月在积水潭医院创伤骨科住院治疗以及门急诊非手术治疗锁骨骨折共306例资料。纳入标准:(1)锁骨中段1/3移位骨折;(2)骨折断端移位>20 mm;(3)年龄14~68岁;(4)患者能耐受全身麻醉;(5)患者提供知情同意书。排除标准:(1)锁骨远端或近端1/3骨折;(2)病理性骨折;(3)开放骨折;(4)锁骨中段无移位骨折。选取符合本研究纳入标准的89例,其中29例行外固定架治疗(A组);30例行切开复位钢板内固定治疗(B组),30例行锁骨吊带固定治疗(C组),3组患者一般资料比较差异无统计学意义(表1)。
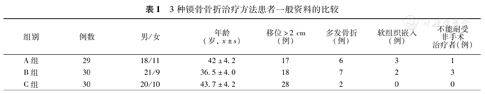
3种锁骨骨折治疗方法患者一般资料的比较
3种锁骨骨折治疗方法患者一般资料的比较
| 组别 | 例数 | 男/女 | 年龄(岁, ±s) ±s) | 移位>2 cm(例) | 多发骨折(例) | 软组织嵌入(例) | 不能耐受非手术治疗者(例) |
|---|---|---|---|---|---|---|---|
| A组 | 29 | 18/11 | 42±4.2 | 17 | 6 | 3 | 1 |
| B组 | 30 | 21/9 | 36.5±4.0 | 18 | 7 | 2 | 3 |
| C组 | 30 | 20/10 | 43.7±4.2 | 28 | 2 | 0 | 0 |
全身麻醉,取仰卧位,患侧肩胛部垫高。常规消毒铺巾,先在透视下确定骨折远近段外固定架针的位置,骨折远近端各2枚针固定。远近端外固定架针各用1枚连杆固定。把持骨折远近段的连杆复位折端。透视下骨折复位满意后,将第3、4根连杆分别与骨折远近端的连杆固定。无菌敷料包扎切口。手术后指导功能锻炼,每个月复查。手术后满8周松开外固定架杆–杆夹钳,12周去除外固定架。
仰卧位患侧垫高。锁骨上斜切口。显露锁骨骨折端,保护神经血管以免损伤。直视下复位,然后将钢板适当塑形置于锁骨上方,用螺钉固定,确保骨折远、近段各有3枚螺钉固定,术后指导患者进行功能锻炼。
所有患者用锁骨吊带固定约6周,伤后在理疗师指导开始进行肩关节的活动。
3组患者治疗后1个月及3个月来创伤骨科门诊复查(影像学及肩关节功能),3个月后视肩关节功能恢复情况决定随访间隔时间。以连续肩关节评分(CSS)、上肢功能评分表评分(DASH)以及影像学进行评价。
采用SPSS软件(21.0版本;SPSS Inc., Chicago, IL)进行数据分析。定量资料采用 ±s描述,组间的比较采用独立t检验或t'检验。多组资料单因素方差分析或者进行非参数检验。定性资料采用率描述,组间比较采用χ2检验。P<0.05为差异有统计学意义。
±s描述,组间的比较采用独立t检验或t'检验。多组资料单因素方差分析或者进行非参数检验。定性资料采用率描述,组间比较采用χ2检验。P<0.05为差异有统计学意义。
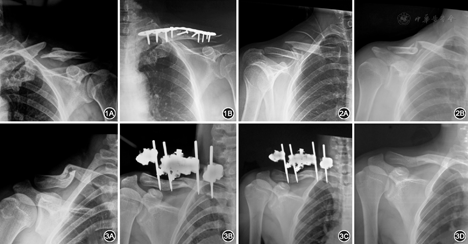
3组患者平均随访32个月,29例外固定架组患者,成功随访25例,失访4例,随访率86%。钢板固定组及非手术治疗60例患者均得到随访,随访率为100%(图1,图2,图3)。

在CSS评分比较中,A组评分最高,C组最低。A组、B组与C组比较差异有统计学意义(P<0.05)。A组与B组疗效相近(P>0.05)。在DASH评分比较中,C组评分最高,A组最低。A组、B组与C组比较差异有统计学意义(P<0.05)。A组与B组比较疗效相近(P>0.05)。在各组骨折愈合时间比较中,C组骨折愈合时间最长,A组最短。A组、B组与C组比较差异有统计学意义(P<0.05)。A组与B组比较差异无统计学意义(P>0.05)(表2)。
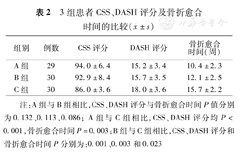
3组患者CSS、DASH评分及骨折愈合时间的比较( ±s)
±s)
3组患者CSS、DASH评分及骨折愈合时间的比较( ±s)
±s)
| 组别 | 例数 | CSS评分 | DASH评分 | 骨折愈合时间(周) |
|---|---|---|---|---|
| A组 | 29 | 94.0±6.4 | 15.2±3.4 | 10.4±2.3 |
| B组 | 30 | 92.9±8.4 | 15.7±3.5 | 12.1±2.5 |
| C组 | 30 | 86.0±3.6 | 18.0±3.6 | 15.7±2.2 |
注:A组与B组相比,CSS、DASH评分与骨折愈合时间P值分别为0.132、0.113、0.086; A组与C组相比,CSS、DASH评分均P<0.001,骨折愈合时间P=0.003;B组与C组相比,CSS、DASH评分和骨折愈合时间P分别为:0.001、0.003和0.023
A组最大并发症为针道反应及早期颈部活动受影响。B组最大并发症为内置物刺激症状及需二次手术取出。C组主要并发症为骨折畸形愈合(表3)。
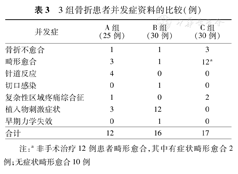
3组骨折患者并发症资料的比较(例)
3组骨折患者并发症资料的比较(例)
| 并发症 | A组(25例) | B组(30例) | C组(30例) |
|---|---|---|---|
| 骨折不愈合 | 1 | 1 | 3 |
| 畸形愈合 | 3 | 1 | 12a |
| 针道反应 | 4 | 0 | 0 |
| 切口感染 | 0 | 1 | 0 |
| 复杂性区域疼痛综合征 | 1 | 0 | 2 |
| 植入物刺激症状 | 3 | 12 | 0 |
| 早期力学失效 | 0 | 1 | 0 |
| 合计 | 12 | 16 | 17 |
注:a非手术治疗12例患者畸形愈合,其中有症状畸形愈合2例;无症状畸形愈合10例
A组、B组患者对肩关节外形满意度很高。C组患者对外观满意尚可,主要表现在双肩不对称及垂肩畸形(表4)。
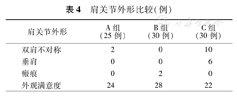
肩关节外形比较(例)
肩关节外形比较(例)
| 肩关节外形 | A组(25例) | B组(30例) | C组(30例) |
|---|---|---|---|
| 双肩不对称 | 2 | 0 | 10 |
| 垂肩 | 0 | 0 | 6 |
| 瘢痕 | 0 | 2 | 0 |
| 外观满意度 | 24 | 28 | 22 |
A组出血量及手术时间明显少于B组(P<0.001)。B组在骨折断端之间解剖准确对位明显优于A组(P<0.001)(表5)。
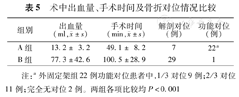
术中出血量、手术时间及骨折对位情况比较
术中出血量、手术时间及骨折对位情况比较
| 组别 | 出血量(ml, ±s) ±s) | 手术时间(min, ±s) ±s) | 解剖对位(例) | 功能对位(例) |
|---|---|---|---|---|
| A组 | 13.2± 3.2 | 49.1± 8.2 | 7 | 22a |
| B组 | 77.3±42.6 | 100.5±28.9 | 29 | 1 |
注:a外固定架组22例功能对位患者中,1/3对位9例;2/3对位11例;完全无对位2例。两组各项比较均P<0.001
锁骨中段骨折占所有锁骨骨折的80%[6],对于无移位中段骨折,非手术治疗仍是首选治疗方式。如有合并开放骨折、漂浮肩、神经血管损伤、完全移位或粉碎性骨折,首先考虑手术治疗[14,15,16]。在成人锁骨中段1/3移位的骨折治疗方法中,与非手术治疗相比较,手术治疗方法在减少骨折不愈合,畸形愈合,改善肩关节功能方面都取得了显著疗效[17,18]。至于使用外固定架或者切开复位钢板固定方式都各自有优缺点,外固定架属微创技术,对骨折块血运影响小,便于骨折愈合;不留长瘢痕;无需二次手术等优点[13]。钢板固定可达到完全解剖对位,无畸形愈合。但是内置物刺激及二次手术取除是其最大并发症[19]。应根据临床需要选择合适手术方法。
非手术治疗可以达到解剖复位,但是很难维持解剖对位直到骨折愈合。外固定架通过简单的经皮操作获得骨断端的良好复位且能维持直到骨性愈合。钢板固定完全达到解剖复位且获得骨性愈合。外固定架组骨折愈合时间所需约10周且达到96%愈合率。而非手术治疗组需15周左右且90%愈合率。对于锁骨中段移位骨折不愈合,外固定架技术治疗最终全部获得愈合[13,20]。非手术治疗优势在于骨断端血运未受到干扰、局部软组织完整,这为骨生长提供了有利生物学环境。而外固定架固定通过微创操作,对骨折断端血运及软组织未进行破坏,而且获得骨断端间的解剖或良好的功能复位,这为骨折愈合提供了良好的生物学及生物力学环境。而钢板固定具有完全解剖复位,无骨折畸形愈合以及早期功能锻炼等优点。最近文献报道手术与非手术治疗相比较,6周后随访发现,在肩关节功能方面手术组明显好于非手术组,但24周及5年后二者无差异。另外,患者对肩部外形及肩关节活动满意度来说,手术组高于非手术组[18]。
CSS及DASH评分是目前最常用的锁骨骨折治疗后肩关节功能评分标准,CSS主要以基于外科医生检查而得出的评分,而DASH评分是基于患者本身主观感受评定的评分[21,22],从3组患者末次随访结果来看,CSS及DASH评分,外固定架及钢板固定组均优于非手术治疗组。外固定架组及钢板固定组之间无差别。
3组资料并发症对比来看,畸形愈合是非手术治疗的最大并发症,约占40%,主要表现是锁骨短缩、成角。其主要影响到肩关节正常生物力学[23,24]。本研究中没有具体测量平均短缩程度。至于短缩多少将影响到肩关节功能,目前还没有统一结论。短缩>2 cm或者短缩超过整个锁骨的9.7%,肩关节功能将受到影响[24,25]。通过非手术治疗短缩超过20 mm锁骨骨折,在随访中发现上肢功能活动未受到影响[26]。外固定架组最大并发症拆除外固定架之前,100%患者颈部活动、穿衣服等受影响。内置物刺激症状及二次手术取出看成是钢板固定组最多并发症,在肩关节外形来看,外固定架组患者满意率最高,达到96%;而非手术治疗组最低,仅为77%。
由于外固定架微创治疗,患者术后很少发生疼痛,而钢板固定组术后采取止痛措施,这有利于患者今早开始肩关节功能锻炼,积极防止一些并发症出现。而非手术治疗组患者经历长时间疼痛,这影响到肩关节活动,出现肩关节活动受限,甚至僵硬。直接影响到临床疗效。
对于成人锁骨中段1/3移位的骨折患者,应积极手术治疗。至于选择钢板固定还是外固定架,外固定架术中出血量、手术时间优于钢板固定组;钢板固定组术中对位优于外固定架组;其他并发症对比二者相近。
在治疗成人锁骨中1/3移位骨折治疗方法中,外固定架组及切开复位钢板组总体疗效优于非手术治疗组。外固定架组与切开复位钢板组疗效之间无差别;两种手术方式各有优缺点,根据临床骨折特点以及跟患者沟通选择合适的手术方式;外固定架技术是治疗成人锁骨中1/3移位骨折的一种可选择的治疗方法。



























