
引进并评价中文版早产儿准备经口喂养评估量表的信度和效度。
翻译英文版早产儿准备经口喂养评估量表,并将形成的中文版应用于154例早产儿,测量其信度和效度。
中文版早产儿准备经口喂养评估量表的内部一致性信度Cronbach's α系数为0.817,评分者间总分一致性系数ICC为0.917(P<0.01),Spearman等级相关系数rs为0.927(P<0.01)。量表的结构合理,可以经口奶瓶喂养和不能经口奶瓶喂养者评分比较,差异有统计学意义(P=0.000)。量表诊断受试者工作特征(ROC)曲线下面积为0.858(P=0.000,95%CI:0.775~0.941)。当评分界值为30分时,灵敏度为0.756,特异度为0.800,总一致性κ值为0.387(P=0.000),为最佳诊断临界点。
中文版早产儿准备经口喂养评估量表具有良好的信度和效度,可用于判断早产儿是否可以安全经口奶瓶喂养。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
准备经口喂养是指早产儿是否可以开始经口喂养,或从管饲转换到经口喂养,为开始经口奶瓶或母乳喂养的成熟准备情况[1]。早产儿准备经口喂养评估量表(Preterm Infant Oral Feeding Readiness Assessment Scale)由Fujinaga等[2]研制,该量表可用于测评早产儿经口喂养的准备情况,有较好的评分者间信度。同时,该量表通过量化指标对早产儿的经口喂养能力进行评估,通过评分来判断早产儿能否开始经口喂养,可减少试喂养对早产儿造成的误吸等不良后果。目前国内缺乏针对早产儿准备经口奶瓶喂养的评估方法,也尚未有该量表的相关使用报道。本研究的目的是引进早产儿准备经口喂养评估量表,将其应用于早产儿准备经口奶瓶喂养的评估,并进行信度和效度评价。
以便利抽样的方法选择2011年7月至2012年7月在南方医科大学南方医院新生儿科住院并符合纳入标准的154例早产儿进行研究,并征得患儿家属的知情同意。纳入标准:(1)符合《实用新生儿学》[3]诊断标准,早产适于胎龄儿,纠正胎龄29~36周;(2)生命体征平稳;(3)未经口进食;(4)未进行机械通气。排除标准:(1)口腔畸形,如唇裂、腭裂等;(2)合并严重并发症,如支气管肺发育不良,第三、第四脑室出血,NEC,心血管疾病等。
本课题组征得原作者同意后,将英文版早产儿准备经口喂养评估量表翻译成中文版。翻译过程:2名护理专业研究生将原版量表翻译为中文版,3名护理专家及2名新生儿学专家进行审核校正,确定中文版内容再由1名新生儿科医师及1名护理专业研究生将中文版量表回译成英文。最后由英语教研室审核并出具翻译证明,最终确定中文版量表。为更好地了解量表各条目有无模糊或含义不明,在正式调查前,便利抽样30例早产儿进行预调查,根据预调查中出现的问题,将个别条目进行修改,最后形成本研究用的中文暂定版早产儿准备经口喂养评估量表。量表各条目容易理解,医护人员易于接受,评估所需时间5~10 min。预调查结果不纳入正式研究。
该量表由纠正胎龄、行为、口型、口腔反射、非营养吸吮1 min共5个维度18个条目构成,按原作者提供的计分方法,每个条目计分范围为0~2分,各条目相加为总分,最高为36分,结果为可以经口奶瓶喂养或不能经口奶瓶喂养2种。
根据患儿医嘱情况,将患儿进行分组,其中未经口喂养的患儿为A组;医嘱予开始经口喂养的患儿为B组。A组患儿进行早产儿准备经口喂养评估量表评估,B组患儿在进行早产儿准备经口喂养量表评估的同时行5 mL奶液喂养。
研究小组人员首先接受培训,掌握评估工具的正确使用方法,采用由原作者提供的评分标准进行评估。在喂奶前15 min,患儿安静状态下,测评者通过视觉、听觉和触觉刺激促进患儿觉醒,并根据量表的内容逐条进行评估,其中吸吮和咬合反射、非营养性吸吮等条目由测评者用戴一次性无菌橡胶手套的小手指进行测评,非营养性吸吮时间控制在1 min内。测评分者间信度时,由2名测评者同时对研究对象进行评估,1名测评者通过视觉、听觉和触觉刺激促进患儿觉醒,2名测评者同时观察患儿的表现,其中吸吮和咬合反射、非营养性吸吮各评估2次。为保证测评结果的相对独立性,2位测评者不能进行口头上的交流。评估者不干预临床医师对患儿的处置,患儿主管医师对评估结果不知情。
对于B组患儿,在医嘱对患儿开限奶5 mL后,由1名新生儿专科护士采用标准的奶瓶、奶嘴进行5 mL奶瓶喂养,患儿吸吮过程中无明显的压力体征(如肤色改变、呼吸暂停、肌张力变化)的出现,且能完成奶量,被视为经口喂养表现充分,为可以经口喂养,反之,为不能经口喂养。该护士对患儿的量表评估结果不知情。
收集早产儿的出生胎龄、出生后天数、纠正胎龄、性别等一般资料。A组评估结果用量表评分表示;B组评估结果由5 mL奶液喂养结果和评分2部分构成。收集评分员间信度数据时,应用随机数字法,在154例患儿中随机抽取30例患儿完成资料收集。
采用SPSS 13.0统计软件进行数据处理和统计学分析,P<0.05为差异有统计学意义。以描述性统计方法中的频数、百分比、均数和标准差描述患儿的一般资料。用Cronbach's α系数评价量表的内部一致性信度,用组内相关系数和Spearman等级相关评价评分者间信度,用Independent samples t-test检查量表的区分效度。通过比较量表评分与5 mL奶液喂养结果的一致性评价量表的效标效度,使用诊断受试者工作特征(ROC)曲线分析确定其诊断效能,用非权重κ值、灵敏度、特异度评价诊断准确,用约登指数确定诊断界值。
共调查154例早产儿,男75例(48.7%),女79例(51.3%)。A组纠正胎龄为29+6~36(32.43±1.42)周;B组纠正胎龄为31+3~36+2(33.66±0.89)周。2组患儿按胎龄分层的基本情况见表1。
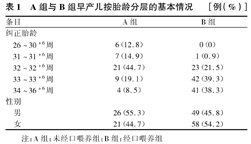
A组与B组早产儿按胎龄分层的基本情况[例(%)]
A组与B组早产儿按胎龄分层的基本情况[例(%)]
| 条目 | A组 | B组 | |
|---|---|---|---|
| 纠正胎龄 | |||
| 26~30+6周 | 6(12.8) | 0(0) | |
| 31~31+6周 | 7(14.9) | 1(0.9) | |
| 32~32+6周 | 21(44.7) | 23(21.5) | |
| 33~33+6周 | 9(19.1) | 42(39.3) | |
| 34~36+6周 | 4(8.5) | 41(38.3) | |
| 性别 | |||
| 男 | 26(55.3) | 49(45.8) | |
| 女 | 21(44.7) | 58(54.2) | |
注:A组:未经口喂养组;B组:经口喂养组
量表总的Cronbach's α系数为0.817,条目经标化后算得的信度为0.818,内部一致性信度较高。
量表各个条目的"Cronbach's α if Item Deleted"均在0.8左右,"唇型、舌型、咽反射及吸吮暂停"等条目的"Cronbach's α if Item Deleted"高于量表总的Cronbach's α,见表2。
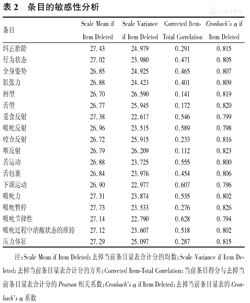
条目的敏感性分析
条目的敏感性分析
| 条目 | Scale Mean if Item Deleted | Scale Variance if Item Deleted | Corrected Item-Total Correlation | Cronbach's α if Item Deleted |
|---|---|---|---|---|
| 纠正胎龄 | 27.43 | 24.979 | 0.291 | 0.815 |
| 行为状态 | 27.02 | 23.980 | 0.471 | 0.805 |
| 全身姿势 | 26.85 | 24.925 | 0.465 | 0.807 |
| 肌张力 | 26.88 | 24.423 | 0.401 | 0.809 |
| 唇型 | 26.70 | 26.590 | 0.141 | 0.819 |
| 舌型 | 26.77 | 25.945 | 0.172 | 0.820 |
| 觅食反射 | 27.38 | 22.617 | 0.546 | 0.799 |
| 吸吮反射 | 26.96 | 23.515 | 0.589 | 0.798 |
| 咬合反射 | 26.72 | 25.915 | 0.233 | 0.816 |
| 咽反射 | 26.79 | 26.209 | 0.112 | 0.823 |
| 舌运动 | 26.88 | 23.725 | 0.555 | 0.800 |
| 舌包裹 | 26.84 | 23.976 | 0.454 | 0.806 |
| 下颌运动 | 26.90 | 22.977 | 0.607 | 0.796 |
| 吸吮力 | 27.31 | 23.874 | 0.535 | 0.802 |
| 吸吮暂停 | 27.73 | 23.533 | 0.276 | 0.826 |
| 吸吮节律性 | 27.14 | 22.790 | 0.628 | 0.794 |
| 吸吮过程中清醒状态的维持 | 27.12 | 23.607 | 0.518 | 0.802 |
| 压力体征 | 27.29 | 25.097 | 0.287 | 0.815 |
注:Scale Mean if Item Deleted:去掉当前条目量表合计分的均数;Scale Variance if Item Deleted:去掉当前条目量表合计分的方差;Corrected Item-Total Correlation:当前条目得分与去掉当前条目量表合计分的Pearson相关系数;Cronbach's α if Item Deleted:去掉当前条目量表的Cronbach's α系数
除唇型的评分者相关系数rs为0.259(低度相关)外,其余各条目的rs均在0.5~1.0,为中高度相关,量表5个维度的rs分别为1.000、0.777、0.553、0.825、0.867,总分相关系数rs为0.927(P<0.01)。量表的18个条目间,除唇型一致性ICC值为0.259外,其余各条目的ICC值均在0.5以上,一致性在一般水平以上,量表5个维度的一致性ICC值分别为1.000、0.868、0.579、0.820、0.872,总分一致性ICC值为0.917(P<0.01)。
除"吸吮过程中清醒状态的维持"与"行为"的相关系数大于与所属因素的相关系数外,每个条目与其所属因素的相关关系大于与其他因素的相关系数,见表3。
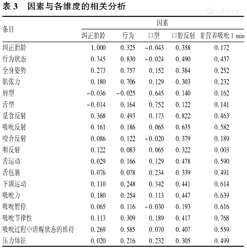
因素与各维度的相关分析
因素与各维度的相关分析
| 条目 | 因素 | ||||
|---|---|---|---|---|---|
| 纠正胎龄 | 行为 | 口型 | 口腔反射 | 非营养吸吮1 min | |
| 纠正胎龄 | 1.000 | 0.325 | -0.043 | 0.358 | 0.172 |
| 行为状态 | 0.345 | 0.830 | -0.024 | 0.490 | 0.437 |
| 全身姿势 | 0.273 | 0.757 | 0.152 | 0.384 | 0.252 |
| 肌张力 | 0.180 | 0.706 | 0.129 | 0.303 | 0.232 |
| 唇型 | -0.036 | -0.025 | 0.645 | 0.140 | 0.162 |
| 舌型 | -0.014 | 0.164 | 0.752 | 0.122 | 0.141 |
| 觅食反射 | 0.368 | 0.493 | 0.173 | 0.822 | 0.463 |
| 吸吮反射 | 0.161 | 0.186 | 0.065 | 0.635 | 0.582 |
| 咬合反射 | 0.086 | 0.122 | -0.020 | 0.379 | 0.189 |
| 咽反射 | 0.122 | 0.083 | 0.065 | 0.322 | 0.003 |
| 舌运动 | 0.029 | 0.166 | 0.129 | 0.478 | 0.590 |
| 舌包裹 | 0.076 | 0.078 | 0.234 | 0.339 | 0.491 |
| 下颌运动 | 0.110 | 0.248 | 0.342 | 0.441 | 0.614 |
| 吸吮力 | 0.180 | 0.254 | 0.113 | 0.447 | 0.639 |
| 吸吮暂停 | 0.065 | 0.116 | -0.030 | 0.193 | 0.616 |
| 吸吮节律性 | 0.113 | 0.309 | 0.189 | 0.417 | 0.768 |
| 吸吮过程中清醒状态的维持 | 0.269 | 0.585 | 0.070 | 0.407 | 0.559 |
| 压力体征 | 0.020 | 0.216 | 0.232 | 0.305 | 0.499 |
5 mL奶液喂养结果为可以经口奶瓶喂养的人数为82例[(31.35±3.124)分],不能经口奶瓶喂养者为25例[(25.92±3.840)分],二者比较差异有统计学意义(t=7.204,P=0.000)。
以评分为诊断变量,以B组早产儿(n=107)为研究对象,定义可以经口喂养为阳性事件,可以经口喂养的患儿有82例,不能经口喂养的患儿25例,并假定评分越高发生阳性事件的可能性越大。
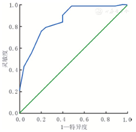
最佳工作点的选择:如果过早对早产儿予经口喂养,可能会引起误吸、呼吸暂停等不良反应,过晚开始经口喂养会加大留置胃管对患儿引起的不适。因此,选择灵敏度和特异度较高的点作为临界点。以1-特异度为横坐标,以灵敏度为纵坐标,绘制ROC曲线,结果显示,中文版早产儿准备经口喂养评估量表ROC曲线下面积为0.858(P=0.000,95%CI:0.775~0.941),见图1。最佳诊断临界点为左上方最高点,此时量表评分为30分,量表评分在该截点的灵敏度为0.756,特异度0.800,κ值为0.387(P=0.000),约登指数=特异度+灵敏度-1=0.556,见表4。
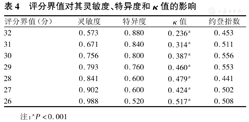
评分界值对其灵敏度、特异度和κ值的影响
评分界值对其灵敏度、特异度和κ值的影响
| 评分界值(分) | 灵敏度 | 特异度 | κ值 | 约登指数 |
|---|---|---|---|---|
| 32 | 0.573 | 0.880 | 0.236a | 0.453 |
| 31 | 0.671 | 0.840 | 0.314a | 0.511 |
| 30 | 0.756 | 0.800 | 0.387a | 0.556 |
| 29 | 0.793 | 0.760 | 0.460a | 0.553 |
| 28 | 0.841 | 0.600 | 0.479a | 0.441 |
| 27 | 0.902 | 0.600 | 0.424a | 0.502 |
| 26 | 0.988 | 0.520 | 0.517a | 0.508 |
注:aP<0.001

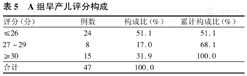
病情平稳,但医嘱未经口喂养(A组)患儿评分构成,其中在≥30分者有15例(31.9%),见表5。
A组早产儿评分构成
A组早产儿评分构成
| 评分(分) | 例数 | 构成比(%) | 累计构成比(%) |
|---|---|---|---|
| ≤26 | 24 | 51.1 | 51.1 |
| 27~29 | 8 | 17.0 | 68.1 |
| ≥30 | 15 | 31.9 | 100.0 |
| 合计 | 47 | 100.0 |
经口喂养需要神经、运动、自主等多系统的整合、成熟和协调,与早产儿的纠正胎龄、生理稳定性[4]、吸吮吞咽功能及吸吮-吞咽-呼吸协调程度[5]、行为状态等[6]因素有关。国内学者多以管饲奶量作为标准,但奶量多少也不一致。方素珍等[7]认为当患儿奶量达到100 mL/(kg·d),即拔除胃管,单纯的奶量标准仅考虑了患儿胃肠道功能。早产/低出生体质量儿喂养建议:经口喂养适用于胎龄>34周、吸吮和吞咽功能较好、病情稳定、呼吸<60次/min的早产儿[8],但此方法忽视了个体差异,不能准确评估患儿的吸吮和吞咽功能,忽略了患儿神经精神运动发育和口腔运动功能对进食的影响。也有学者将早产儿具有正常的吸吮能力、协调的吞咽功能,每天吸入的奶量能满足生长发育所需热卡时作为停止管饲的标准,而正常的吸吮能力、协调的吞咽功能较笼统,实际可操作性不强。迄今为止国内外尚未建立真正适合早产儿经口喂养的临床指南[9]。
中文版早产儿准备经口喂养评估量表总的Cronbach's α为0.817,一般认为信度达0.7以上为好,信度值越高代表量表的性能越可靠[10],说明该量表内部一致性信度较高。条目的敏感性分析可看出,量表去掉"唇型、舌型、咽反射及吸吮暂停"条目后,量表的Cronbach's α系数增高。如果该值越大,其相对应的条目越应是首先考虑调整的条目。但也可能是因为评估过程中,早产儿的唇型、舌型发生变化不容易观察所致。唇型中紧闭、半张、张开的3个类型中,半张和张开较难区分。舌型的观察必须将早产儿的下唇或下颌降低,才有可能准确判断其形态和位置。早产儿口腔空间较小,对舌位置的观察仅能从舌尖及其高低去判断。由于评估过程不能增加早产儿的不适,因此,评估者对舌的位置是平、抬高、缩回、凸起的判断有很大程度上的推测成分。早产儿咽反射有正常、咽反射敏感和无咽反射3种情况。有的早产儿咽反射较迟钝,必须将棉签放入咽部很深位置时才有反应,刻意地诱导早产儿的咽反射可能会引起患儿呕吐并增加其不适,因此,评估者在进行评估时,可能不会将棉签放入咽部很深而认为该早产儿无咽反射而产生错误的判断。吸吮暂停为早产儿吸吮一定次数后,出现一段时间的暂停,之后又开始吸吮,循环出现,取连续3次吸吮次数的平均值。虽然一般早产儿的吸吮暂停比较稳定,但是评估结果也会在一定程度上受评估时间、早产儿状态的影响。因此,虽然删去"唇型、舌型、咽反射及吸吮暂停"等条目后,该量表的Cronbach's α会有所增大,但由于该量表条目是在查阅文献、综合研究成果的基础上设立的,有其科学性、合理性和良好的内容效度,因此建议评估者在评估过程中,应着重这几个条目的评估,以减少误差,不建议对量表的条目进行删减。
对30例患儿的评分进行评分者间信度分析,除唇型的评分者间信度较低外,其余各条目及5个维度、总量表评分者间信度较高。唇型的评分者间信度较低可能与评估过程中患儿的口腔活动有关。总的来说,该量表具有良好的评分者间信度,临床使用可靠性较高。但在使用过程中,评估者应重视对唇型的评估,减少因系统误差导致结果判断不准确。
该量表中,除"吸吮过程中清醒状态的维持"与"行为"的相关系数大于与所属因素的相关系数外,每个条目与其所属因素的相关关系大于与其他因素的相关系数,说明该量表构建效度较高。"吸吮过程清醒状态的维持"是早产儿在"1 min非营养性吸吮"过程中的表现,也是行为状态的一种。而"行为"维度是指评估开始时早产儿的状态。二者有相似但又不同。所以不建议将"吸吮过程清醒状态的维持"归入"行为"维度下。量表可以经口奶瓶喂养的患儿与不能经口奶瓶喂养的患儿的评分比较差异有统计学意义,说明该量表可以判断患儿不同水平的口腔运动功能,有良好的区分效度。该量表ROC曲线下面积为0.858,有良好的诊断价值。结果显示量表评分在30分时,约登指数为最大,因此研究者推荐以评分≥30分作为早产儿开始经口奶瓶喂养的必要条件。当评分为26~30分时,医务人员可以通过非营养吸吮或口腔按摩等[11,12]促进患儿口腔运动功能的成熟,但达到喂养表现良好仍需一定的时间。
本研究中对A组(n=47)进行评分的患儿中,评分≥30分的患儿有15例,说明有31.9%的患儿在稳定期时可以开始经口奶瓶喂养,但是临床上并未予以关注。A组患儿中可以经口喂养的患儿最小胎龄为32+1周,提示在病情稳定期进行评分的患儿中,有的患儿虽然胎龄小,但口腔运动能力已具备,可以经口进行微量肠内喂养,这不但可以增强其胃肠道的功能,同时也不会增加NEC[13,14]、感染[15]、贫血等[16]并发症的发生。根据早产儿发育支持性护理评估程序(NIDCAP)[17],以每个早产儿所呈现的行为暗示为依据,根据其不同的成熟层次,给予不同的医疗照护环境及刺激,有利于减少早产儿的压力性行为并增加其自我的统整性行为。因此,本研究认为通过早产儿准备经口喂养评估量表的评估,根据患儿的吸吮能力,有选择地对早产儿予以经口微量肠内营养,可以促进早产儿自我统整性行为,有助于早产儿的生长发育。
此外,该量表除了可用于判断早产儿是否可以安全经口奶瓶喂养,也可反映早产儿的口腔运动能力,在应用上有如下建议:(1)患儿行为状态对吸吮表现影响较大,若患儿处于不清醒或睡眠状态,在评估之前给予患儿抚触,与患儿进行互动,待清醒后进行评估,可以更准确地反映患儿的口腔运动能力;(2)该量表细化了吸吮时口腔运动的过程,可以反映患儿不同的吸吮模式,有的患儿吸吮速度快,但压力体征多,有的患儿吸吮稍慢,平稳,没有大的波动,压力体征少,这为今后研究早产儿吸吮活动提供了更细致的观察工具;(3)该量表将早产儿吸吮运动的器官、口腔反射、舌运动及吸吮的节律等进行由不成熟/异常到成熟/正常的分层,通过量表的评估,可以进一步明确患儿吸吮存在的问题,进行针对性的口腔运动刺激来帮助患儿口腔运动功能的成熟或恢复;(4)由于该量表的使用需要评估者有一定的新生儿及口腔康复的相关基础,因此,研究者建议该量表由新生儿专科护士、新生儿康复师使用。
早产儿的营养早期多通过口胃管或鼻胃管[18]供给。管饲到经口喂养的过渡是一个持久的过程,如不谨慎对待就可能导致窒息、吸入性肺炎等。正确判断早产儿开始经口奶瓶喂养的时机,影响到患儿预后,借助有效的诊断工具,客观地评价患儿的口腔运动功能,并给予针对性的吸吮锻炼,将有助于患儿的早期生长发育及病情改善。早产儿准备经口喂养评估量表具有满意的信度和效度,是判断早产儿是否可以经口奶瓶喂养的良好客观的参考工具,使用前有必要进行简单的培训。






























