
通过文献检索,回顾性分析新生儿肱骨远端全骨骺分离损伤的发病机制、诊断方法、治疗方式及预后,并提供一例由剖宫产所致的病例报告。
我们用Pubmed检索了1967年至2013年间新生儿肱骨远端骨骺分离的全部英文文献。共检索出24例肱骨远端全骨骺分离病例,其中正常分娩10例(41.6%),难产11例(45.8%),剖宫产3例(12.5%)。24例患儿均行肘关节X线片检查,11例(45.8%)行肘关节超声检查,5例(20.8%)行肘关节MRI检查,4例(16.7%)行肘关节造影检查;保守治疗17例(70.8%),切开复位5例(20.8%),余2例治疗方式不详。本组患儿由剖宫产所致,入院后完善X线片和MRI,术中行肘关节造影,先尝试闭合复位,失败后采用肘关节内侧入路骨折切开复位2枚克氏针交叉内固定术和石膏外固定术。
文献报告的24例新生儿肱骨远端全骨骺分离患儿中,有18例(75%)就诊时年龄为30 min~30 d,平均6.4 d;余6例就诊时间不详。20例(83.3%)随访4周~5年,平均15个月;余4例随访时间不详。最后一次随访时肘关节外观正常者18例(75%),肘内翻2例(8.3%),肘外翻1例(4.2%),3例不详。肘关节活动范围正常者18例(75%),肘关节活动丢失10°~20°者3例(12.5%),肘关节活动轻微受限者1例(4.2%),2例不详。本组患儿术后8周随访,右肘关节活动范围伸直0°,屈曲150°,旋前和旋后分别90°,右肘关节提携角10°,预后良好。
新生儿分娩时施加于前臂的向后推力是造成新生儿肱骨远端全骨骺分离最常见的原因。仅根据X线片和临床表现很容易被误诊。MRI是诊断新生儿肱骨远端骨骺分离最好的方法。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
1926年,Camera首先报道了新生儿肱骨远端骨骺分离[1,2,3,4]。肱骨远端骨骺分离在儿童骨骺分离损伤中仅占0.7%[5]。发生在新生儿者,非常罕见。通常是由分娩或虐待的旋转力和剪切力造成[6,7]。在受伤初期能准确的诊断新生儿肱骨远端骨骺损伤是本病诊断和治疗的最关键环节。由于儿童肱骨小头的骨化中心在出生后3~9个月后才出现[6,8],在损伤发生时,在X线片上不能确定肱骨小头与近端桡骨的关系,因此常与肘关节脱位相混淆[8]。诊断新生儿肱骨远端骨骺分离需要X线片﹑MRI﹑超声和关节造影术相结合[7]。剖宫产时,对新生儿肢体的牵引可以增加肱骨远端骨骺分离的风险。损伤的机制可能是由于肘部伸展或者屈曲时,施加于前臂的向后推力造成[4]。
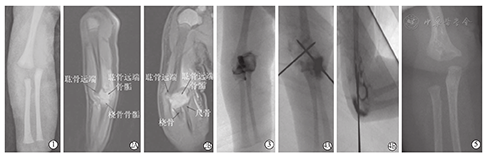
2015年3月23日,一位孕33周产妇行剖宫产,产下一女婴。出生体重2400克。出生后半小时即发现右肘关节肿胀,伴活动受限。未行肘关节X线片检查。出生后第5天,右肘关节正侧位X线片显示右肱骨远端骨骺分离并向后内侧移位(图1)。出生后第6天,右肘关节MRI平扫明确了该损伤类型是Salter-Harris I型骨骺损伤,即肱骨远端全骨骺分离,伴有骨折远端向后内侧移位;近端桡尺关节﹑肱尺关节和肱桡关节完整(图2)。出生后第9天,该患儿转入中国医科大学附属盛京医院小儿骨科进一步治疗。转入后查体可见右肘关节明显肿胀畸形,右肘关节无主动活动,被动活动受限伴有剧烈哭闹。骨擦音和骨擦感不明显,无反常活动。表皮瘀斑不明显。出生后第10天,该患儿在全身麻醉下接受了肱骨远端骨折切开复位克氏针内固定术。术中首先用关节造影术证实该骨折是肘关节外骨折(图3)。术者尝试骨折闭合复位,但是失败。于是改为骨折切开复位术。取肘关节内侧入路,保护尺神经,显露骨折端,可见骨折周围有大量新生骨形成,是阻碍闭合复位的主要因素。整个肱骨远端骨骺相对于骨折近端向后方和内侧移位。清除阻碍复位的新生骨后,将骨折复位,用2枚直径为1.0 mm的克氏针分别从肱骨内上髁和肱骨外髁经皮交叉固定(图4),3M石膏管型外固定肘关节于中立位。术后4周拆除石膏并拔除克氏针,开始功能训练。术后8周随访时,右肘关节伸直0°,屈曲150°,旋前90°,旋后90°。右肘关节提携角10°。右肘关节X线片提示尺桡骨近端与肱骨远端解剖位置良好(图5)。

Camera(1926)和Smith(1954)均描述过新生儿肱骨远端全骨骺分离[9]。肱骨远端全骨骺分离多发生在5~7岁前,最常见于2岁以下,发生在新生儿者非常罕见[5],约占活产儿的1/35 000[1]。肱骨远端全骨骺分离的发生机制尚不十分清楚。可能的致伤原因包括:难产时的产伤暴力[2,9,10],儿童虐待骨折[11],或者高能量作用于过伸的前臂[12]。
我们回顾了英文文献报告的24例肱骨远端全骨骺分离病例[1,2,4,6,7,8,10,13,14,15,16,17,18,19,20,21,22,23]。其中正常分娩者10例[1,4,7,13,14,15,16,17,21](占41.6%),难产者11例[2,7,10,18,19,20,22,23](占45.8%),剖宫产所致者3例[6,8,10](占12.5%)。24例中有18例就诊时年龄为30分钟-30天[1,2,4,7,8,10,14,16,18,19,21,23],平均6.4 d,占75%;余6例就诊时间不详[6,13,15,17,20,22]。患肢肿胀常导致肘后三角的关系无法确定,临床表现不能明确诊断,因此常被漏诊[1,10],损伤的性质和病因也会被掩盖[19]。大部分患儿表现为肘部明显肿胀,肘关节活动受限[2,4,6,7,8,10,13,14,15,16,19,23]。少数患儿还表现为皮肤瘀斑[2]﹑骨擦音[2,8,10,14,23]和前臂麻痹[7,15]。肘部轻微肿胀也可以是某些患儿的唯一异常的临床表现[1,14,18]。因此新生儿肱骨远端骨骺分离的不明显的临床表现以及肱骨小头骨化中心未形成的特点,均会给诊断带来困难[13]。仅根据X线片和临床表现,很容易被误诊为肘关节脱位[6]。甚至在切开复位时才可能做出正确的诊断[18]。
肱骨远端全骨骺分离的鉴别诊断包括:桡骨头脱位,常发生在难产后[6];肘关节脱位,多表现为尺桡骨近端向后外侧移位,桡骨近端和肱骨外侧髁的位置异常[6];肱骨外髁骨折[4]。文献回顾中的24例患儿均行X线片检查[1,2,4,6,7,8,10,13,14,15,16,17,18,19,20,21,22,23]。在肘关节X线片上,大多数肱骨远端骨骺分离表现为尺桡骨近端相对于肱骨远端向后内侧移位[1,2,4,6,7,8,10,13,14,16,21,22,23],尺骨近端和桡骨近端的位置正常,肱骨远端干骺端或者尺桡骨近端没有骨折征象[6]。骨折远端向后方移位的机制可能是由于肘关节旋转过伸造成[2]。部分患儿仅表现为尺桡骨近端相对于肱骨远端向内侧移位[15,17,19]。单纯的X线片很难分辨肘关节脱位和肱骨远端全骨骺分离[14]。而超声可以区分肘关节脱位和肱骨远端全骨骺分离[15,16,24]。超声价格便宜且可行性高[6]。文献回顾中有11例采用了超声检查[1,6,7,13,14,15,16,19,20],占全部病例的45.8%。超声图像提示尺桡骨相对于肱骨向后方移位,肱骨远端骨骺相对于干骺端向后内侧移位[1,14]。但超声可引起患儿局部疼痛和不适,而且不能很好的提供骨或骨骺的影像[25]。
MRI能够清晰的显示软骨、骨和血管,并可在矢状面和冠状面上直观的显现损伤部位,这对于肱骨远端全骨骺分离的精确诊断极为重要。而且MRI无电离辐射,不需要为了获得图像而在肘部进行任何操作[14]。既往文献中有7例术前应用了MRI[1,4,7,8,14,19,21],占全部病例的20.8%,MRI图像上准确的显示出肱骨远端分离的骨骺向后内侧移位。MRI的缺点是需要使用镇静剂或者麻醉剂[4]且价格昂贵[6]。
关节造影能够显示出软骨骨骺,具有快速和微创的特点;术中能直观显示关节解剖,有利于手术决策;帮助医生评估骨折的复位程度[26]。既往文献有4例(16.7%)使用了肘关节造影[7,10,16],显示肱骨远端分离的骨骺相对于骨折近端向后内侧移位。但关节造影属于侵袭性操作,增加了关节感染的风险[10,24]。新生儿肱骨远端全骨骺分离的诊断主要依靠X线片﹑MRI﹑超声和关节造影相结合[7]。
新生儿肱骨远端全骨骺分离的治疗目标是维持损伤部位的正常解剖关系至少2~3周,直至达到稳定的骨性愈合。治疗方式包括:骨折不予复位,单纯的石膏管型或石膏夹板固定;骨折闭合复位,石膏管型或石膏夹板固定;骨折切开复位,经皮克氏针内固定术,石膏管型或石膏夹板固定。
对于新生儿肱骨远端全骨骺分离的治疗,绝大数医生提倡闭合复位[10]。非手术治疗的短期结果令人满意[8,10,20],但是DeLee等[3]认为非手术治疗后肘内翻畸形5~10°的发生率为25%。本组病例由于外院的延误诊治,肱骨远端已有新骨形成,导致闭合复位失败,最终采用切开复位经皮交叉克氏针内固定术。短期效果虽令人满意,但长期结果仍有待随访观察。肘内翻畸形是肱骨远端全骨骺分离最常见的并发症,通常不会逐渐加重[3]。
既往文献的24例中,17例[1,2,6,7,8,10,15,17,19,20,21,22]采用了保守治疗(占70.8%),其中有6例仅使用了石膏管型或石膏夹板固定[1,7,19],9例使用闭合复位和石膏管型或者石膏夹板固定[6,7,8,10,15,17,20,22],2例仅行牵引治疗[2,21]。24例中有5例应用了切开复位(占20.8%),经皮克氏针内固定,石膏管型或石膏夹板固定[10,13,14,18,23]。余下2例治疗方式不详[4,16]。20例[1,2,6,7,8,10,13,14,16,18,20,21,22,23](83.3%)随访时间为4周~5年,平均15个月,余4例随访时间不详[4,15,17,19]。最后一次随访时肘关节外观正常者有18例[1,2,7,8,10,14,16,18,19,20,21,22,23],占75%;肘内翻者2例[6,13],约占8.3%,肘外翻者1例[7],约占4.2%,余3例不详[4,15,17]。肘关节活动范围正常者有18例[1,6,7,8,10,13,14,16,17,18,19,20,21,23],占75%;肘关节活动丢失10°~20°者3例[2,10,22],占12.5%;肘关节活动轻微受限者1例[7],约占4.2%;余2例不详[4,15]。
综上所述,新生儿肱骨远端全骨骺罕见,通常由产伤所致,容易漏诊。损伤的机制是由于肘部伸展或者屈曲时,施加于前臂的向后推力造成。确诊主要依靠X线片,MRI是最佳的确诊手段。治疗以闭合复位,石膏固定为主。
无
林瑞兰,列第1位,参与采集数据、分析/解释数据、起草文章;刘振江,列第2位,参与酝酿和设计实验、实施研究、对文章的知识性内容作批评性审阅;张立军,列第3位,参与行政、技术或材料支持、指导、支持性贡献



























