
以卫生经济学角度,探讨各年龄组人群结直肠癌筛检项目成本效果差异。
利用浙江省嘉善县结直肠癌筛检项目资料,计算各年龄组人群的筛检依从率和病例检出率,利用χ2检验及趋势χ2检验判断年龄组间的差别。通过对筛检项目成本进行统计,计算各年龄组的成本/效果比。
免疫化学粪便潜血试验阳性率及进展期腺瘤、结直肠癌和早期癌的检出率随年龄增长有上升趋势,早诊率随年龄增长有下降趋势。40~ 49岁组人群筛检成本/效果比最高,敏感性分析发现剔除该组后筛检成本/效果比将降低15%~30%。
从卫生经济学角度,结直肠癌筛检起始年龄推迟至50岁更有利于提高筛检效率。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
结直肠癌是常见的消化道恶性肿瘤。WHO提供的数据显示,2012年中国结直肠癌发病率在恶性肿瘤中排第四位,当年约出现25万结直肠癌新发病例和14万结直肠癌死亡病例[1]。研究表明,筛检可以有效降低结直肠癌的发病率和死亡率[2,3]。在20世纪70年代我国开展的全死因回顾调查中,浙江省嘉善县结直肠癌调整死亡率居全国各县级单位之首,是我国结直肠癌高发区[4]。2006年被确定为"全国大肠癌早诊早治示范基地",2007年起开展了结直肠癌筛检工作。本研究以2007-2013年在嘉善县进行的筛检项目为背景,将筛检人群按年龄分层,探讨该筛检项目在各年龄段人群中的经济效果,为我国筛检项目的推广和优化提供科学依据。
2007年1月至2013年12月在浙江省嘉善县干窑、大云、姚庄、天凝、丁栅、杨庙、洪溪、陶庄、惠民和西塘10个乡镇开展结直肠癌早诊早治筛检项目。筛检项目共招募136 967名40~ 74岁当地居民。其中排除:①有高血压、心脏病或其他较重病情者;②严重出血性倾向者;③严重智障或语言交流障碍者;④妊娠期女性。以符合标准并同意参加筛检的113 292人为研究对象。签署知情同意书后纳入调查。
筛检项目依照原卫生部结直肠癌早诊早治项目试用方案,分为初筛和精筛。初筛包括对符合条件的居民进行免疫化学粪便潜血试验(iFOBT)和危险因素数量化评估问卷(HRFQ)调查。iFOBT统一由乡镇或社区卫生院专业人员检测,每名筛检对象进行两次检测,每次间隔1周。HRFQ调查由统一培训人员入户调查,并由嘉善县肿瘤防治所工作人员随机抽取2%问卷复核。iFOBT、HRFQ调查有任意一项为阳性者则视为高危人群,再进行精筛,包括肠镜检查,如发现息肉样病变和溃疡性病灶立即进行活检并行病理学检查。对确诊为结直肠癌的患者行手术治疗。有多次病理结果者以全瘤或手术病理结果为准。
初筛成本包括iFOBT、HRFQ调查、调查者补贴和人力(社区公共卫生人员、医务工作者和调查员)成本。精筛成本包括肠镜检查、病理检查、生化检测、导泻药和人力成本。此外,培训费、差旅费以及包括水电费、办公费在内的其他费用也计入成本。间接成本中未纳入研究对象的误工费。
初筛依从率表示为筛查区实际完成初筛人数占应筛人数的百分比,而精筛依从率则为实际参与肠镜检查的人数占高危人群数的百分比。iFOBT、HRFQ调查阳性率为iFOBT、HRFQ调查阳性人数占初筛人数的百分比。高危人群检出率是指高危人群数与实际完成初筛人数的比值。各病例检出率表示为病例数占精筛人数的百分比,其中根据TNM分期,结直肠肿瘤为T1N0M0和T2N0M0分期者被视作早期癌症患者。早诊率定义为(进展期腺瘤+伴中、重度异型增生的其他病变+早期癌)/(进展期腺瘤+伴中、高度异型增生的其他病变+癌)×100%。筛检的成本效果分析是通过计算筛检成本与病例数的比值衡量。
采用SAS 9.4软件进行统计分析。各组率间差异的显著性采用χ2检验,若存在变化趋势,则进一步采用趋势χ2检验。
共筛检113 292人。其中男性56 524人(49.89%),女性56 768人(50.11%);40~ 49岁组44 152人,50~ 59岁组35 649人,60~ 69岁组26 594人,70~ 74岁组6 897人。初筛依从率为82.71%,其中完成iFOBT有95 995人,占初筛人数的84.73%,完成HRFQ调查有113 289人,占初筛人数的100.00%。iFOBT阳性率为8.29%,HRFQ调查阳性率为9.36%,高危人群检出率为16.58%。χ2检验表明各年龄组的初筛依从率、iFOBT阳性率、HRFQ调查阳性率和高危人群检出率的差异有统计学意义,进而对各组的iFOBT阳性率进行趋势χ2检验,结果表明iFOBT阳性率随着年龄增高呈现上升趋势(表1)。
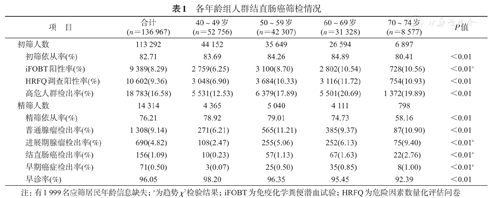
各年龄组人群结直肠癌筛检情况
各年龄组人群结直肠癌筛检情况
| 项目 | 合计(n=136 967) | 40~49岁(n=52 756) | 50~59岁(n=42 307) | 60~69岁(n=31 328) | 70~74岁(n=8 577) | P值 | |
|---|---|---|---|---|---|---|---|
| 初筛人数 | 113 292 | 44 152 | 35 649 | 26 594 | 6 897 | ||
| 初筛依从率(%) | 82.71 | 83.69 | 84.26 | 84.89 | 80.41 | <0.01 | |
| iFOBT阳性率(%) | 9 389(8.29) | 2 759(6.25) | 3 100(8.70) | 2 802(10.54) | 728(10.56) | <0.01a | |
| HRFQ调查阳性率(%) | 10 602(9.36) | 3 048(6.90) | 3 684(10.33) | 3 116(11.72) | 754(10.93) | <0.01 | |
| 高危人群检出率(%) | 18 783(16.58) | 5 531(12.53) | 6 379(17.89) | 5 501(20.69) | 1 372(19.89) | <0.01 | |
| 精筛人数 | 14 314 | 4 365 | 5 040 | 4 111 | 798 | ||
| 精筛依从率(%) | 76.21 | 78.92 | 79.01 | 74.73 | 58.16 | <0.01 | |
| 普通腺瘤检出率(%) | 1 308(9.14) | 271(6.21) | 565(11.21) | 385(9.37) | 87(10.90) | <0.01 | |
| 进展期腺瘤检出率(%) | 690(4.82) | 108(2.47) | 255(5.06) | 252(6.13) | 75(9.40) | <0.01a | |
| 结直肠癌检出率(%) | 156(1.09) | 10(0.23) | 57(1.13) | 67(1.63) | 22(2.76) | <0.01a | |
| 早期癌症检出率(%) | 71(0.50) | 3(0.07) | 25(0.50) | 35(0.85) | 8(1.00) | <0.01a | |
| 早诊率(%) | 96.05 | 98.20 | 96.35 | 95.45 | 92.39 | <0.01 | |
注:有1 999名应筛居民年龄信息缺失;a为趋势χ2检验结果;iFOBT为免疫化学粪便潜血试验;HRFQ为危险因素数量化评估问卷
高危人群中共有14 314人参加精筛,依从率为76.21%。其中发现普通腺瘤1 308例,进展期腺瘤690例,结直肠癌156例,包括早期癌71例,检出率分别为9.14%、4.82%、1.09%和0.50%。对各年龄组的精筛依从率、检出率进行χ2检验,结果显示,各年龄组间差异有统计学意义。趋势χ2检验表明进展期腺瘤、结直肠癌和早期癌症的检出率随年龄的增长呈现上升趋势。在50~ 59岁组人群中,普通腺瘤的检出率最高。统计分析发现,各组早诊率的差异也有统计学意义,趋势χ2检验结果显示,40~ 49岁组筛检人群中早诊率最高,随着年龄的增长呈现下降的趋势。
2007-2013年嘉善县结直肠癌筛检项目共花费7 330 069.44元,其中初筛成本合计2 284 156.24元,占筛检总成本的31.16%,精筛成本合计4 924 584.00元,占筛检总成本的67.18%。初筛中所占成本最大的是调查者的补贴费用;而精筛中所占成本最大的是肠镜检测费,约占精筛总成本的85%(表2)。
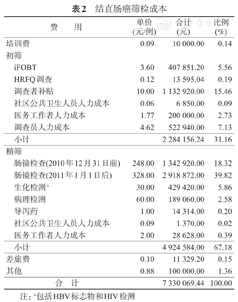
结直肠癌筛检成本
结直肠癌筛检成本
| 费用 | 单价(元/例) | 合计(元) | 比例(%) | |
|---|---|---|---|---|
| 培训费 | 0.09 | 10 000.00 | 0.14 | |
| 初筛 | ||||
| iFOBT | 3.60 | 407 851.20 | 5.56 | |
| HRFQ调查 | 0.12 | 13 595.04 | 0.19 | |
| 调查者补贴 | 10.00 | 1 132 920.00 | 15.46 | |
| 社区公共卫生人员人力成本 | 0.06 | 6 850.00 | 0.09 | |
| 医务工作者人力成本 | 1.77 | 200 000.00 | 2.73 | |
| 调查员人力成本 | 4.62 | 522 940.00 | 7.13 | |
| 小计 | 2 284 156.24 | 31.16 | ||
| 精筛 | ||||
| 肠镜检查(2010年12月31日前) | 248.00 | 1 342 920.00 | 18.32 | |
| 肠镜检查(2011年1月1日后) | 328.00 | 2 918 872.00 | 39.82 | |
| 生化检测a | 30.00 | 429 420.00 | 5.86 | |
| 病理检测 | 60.00 | 189 060.00 | 2.58 | |
| 导泻药 | 1.00 | 14 314.00 | 0.20 | |
| 社区公共卫生人员人力成本 | 0.09 | 1 370.00 | 0.02 | |
| 医务工作者人力成本 | 2.00 | 28 628.00 | 0.39 | |
| 小计 | 4 924 584.00 | 67.18 | ||
| 差旅费 | 0.10 | 11 329.20 | 0.15 | |
| 其他 | 0.88 | 100 000.00 | 1.36 | |
| 合计 | 7 330 069.44 | 100.00 | ||
注:a包括HBV标志物和HIV检测
在筛检人群中,每筛检出1例病理异常者需要费用3 403.00元。按病理类型划分,每筛检出1例普通腺瘤、进展期腺瘤、结直肠癌和早期癌的费用分别为5 604.03、10 623.29、46 987.62和103 240.42元。将筛检人群按年龄划分后,40~ 49岁组检查的成本/效果最高,每检查出1例结直肠癌病例的费用高达24.00万元,随着年龄增加,筛检出除了普通腺瘤以外的各病理所需平均费用均依次递减。50~ 59岁组筛检普通腺瘤的费用最低(表3)。敏感性分析中剔除40~ 49岁组人群,相比总人群,筛检出各病理类型所需费用均约有15%~30%的减少。
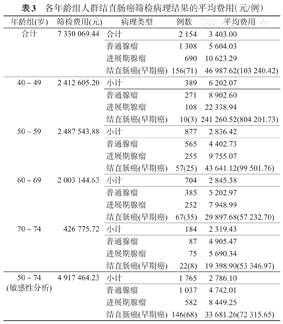
各年龄组人群结直肠癌筛检病理结果的平均费用(元/例)
各年龄组人群结直肠癌筛检病理结果的平均费用(元/例)
| 年龄组(岁) | 筛检费用(元) | 病理类型 | 例数 | 平均费用 |
|---|---|---|---|---|
| 合计 | 7 330 069.44 | 合计 | 2 154 | 3 403.00 |
| 普通腺瘤 | 1 308 | 5 604.03 | ||
| 进展期腺瘤 | 690 | 10 623.29 | ||
| 结直肠癌(早期癌) | 156(71) | 46 987.62(103 240.42) | ||
| 40~49 | 2 412 605.20 | 小计 | 389 | 6 202.07 |
| 普通腺瘤 | 271 | 8 902.60 | ||
| 进展期腺瘤 | 108 | 22 338.94 | ||
| 结直肠癌(早期癌) | 10(3) | 241 260.52(804 201.73) | ||
| 50~59 | 2 487 543.88 | 小计 | 877 | 2 836.42 |
| 普通腺瘤 | 565 | 4 402.73 | ||
| 进展期腺瘤 | 255 | 9 755.07 | ||
| 结直肠癌(早期癌) | 57(25) | 43 641.12(99 501.76) | ||
| 60~69 | 2 003 144.63 | 小计 | 704 | 2 845.38 |
| 普通腺瘤 | 385 | 5 202.97 | ||
| 进展期腺瘤 | 252 | 7 948.99 | ||
| 结直肠癌(早期癌) | 67(35) | 29 897.68(57 232.70) | ||
| 70~74 | 426 775.72 | 小计 | 184 | 2 319.43 |
| 普通腺瘤 | 87 | 4 905.47 | ||
| 进展期腺瘤 | 75 | 5 690.34 | ||
| 结直肠癌(早期癌) | 22(8) | 19 398.90(53 346.97) | ||
| 50~74(敏感性分析) | 4 917 464.23 | 小计 | 1 765 | 2 786.10 |
| 普通腺瘤 | 1 037 | 4 742.01 | ||
| 进展期腺瘤 | 582 | 8 449.25 | ||
| 结直肠癌(早期癌) | 146(68) | 33 681.26(72 315.65) |
2007年1月至2013年12月间,嘉善县结直肠癌初筛、精筛依从率分别为86.71%和76.21 %,表明该项目在人群中推广较好。有研究认为结直肠癌的发生发展遵循"正常黏膜-腺瘤-癌"的演变过程,结直肠腺瘤属于癌前病变,大多结直肠癌起源于腺瘤组织[5]。一般认为,5%的结直肠腺瘤在日后会发展成为结直肠癌[6]。因此,在结直肠癌筛检时,通常摘除结直肠腺瘤,以减少癌症的发生。
本研究发现,随着年龄的增长,除结直肠癌之外的其他病理检出率均呈现上升趋势,表明结直肠癌的发生和年龄有关。而普通腺瘤的检出率在50~ 59岁人群中最高,提示该年龄组可能是腺瘤的高发期,这与国外研究表明年龄>50岁是腺瘤检出率增高的危险因素结论一致[7]。腺瘤到癌约经过10年的转归[8,9],因此≥60岁人群的进展期腺瘤、大肠癌及早期癌的检出率高于<60岁人群。
本文成本效果分析发现,40~ 49岁组检查出病理阳性标本的费用远远高于其他年龄组。成本/效果与多种因素有关。首先,结直肠癌筛检项目中成本占比最大的是肠镜检查,约占到总成本的58%,所以初筛阳性预测值越高,成本/效果越低。本研究中初筛采用iFOBT和HRFQ调查联用方法,该法在上海市的调查报告中显示初筛灵敏度为88.90%(75.00%~90.00%),特异度为71.70%(50.00%~90.00%)[10,11],表明初筛方案较好。其次,成本/效果还与人群依从性有关。人群对筛检依从性越高,费用同样的人力、物力,筛检发现的病例数越多。比较发现,70~ 74岁组的筛检对象依从性最低,40~ 49岁组初筛依从性也相对不高,这与之前同样基于嘉善县调查现场的大肠癌筛查报告结果相符合[12]。我国大部分居民退休年龄是50~ 60岁,所以40~ 49岁组人群相较于其他年龄组,可能有更多的人因为工作原因而不参与筛检,而70~ 74岁组可能由于身体状态及对结直肠癌筛检的认知水平而表现出较低的依从性。而对成本/效果影响最大的因素是人群患病率,如40~ 49岁组高危人群检出率和病例检出率均较低,而该年龄组目标人群占比却最高,因而提高了该年龄组的成本/效果比值。本文在敏感性分析中排除了40~ 49岁组人群,各项病理的成本/效果比值均出现不同程度的降低。
从早诊率分析,在40~ 49岁组人群进行大肠癌筛检确有优势,但由于各组间早诊率均>90%,故该优势还尚未可知。本文仅从经济学的角度,通过成本/效果分析,认为将结直肠癌筛检的起始年龄调高至50岁可提高筛检的效率,以期为我国筛检项目的推广和优化提供科学依据。
利益冲突 无



























