
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
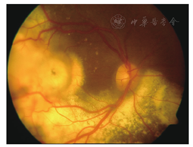
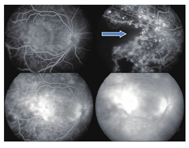
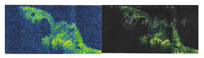
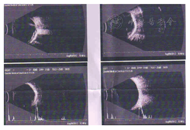
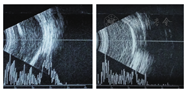
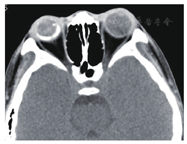
患者女性,8岁。因右眼视力下降1周于2009年1月22日就诊于遵义医学院眼科门诊。全身检查未见异常,自发病以来无眼部红肿、疼痛症状,无外伤史、中枢神经系统及全身疾病史。眼科检查:视力:右眼CF/40 cm,左眼0.8。裂隙灯显微镜检查眼前节未见明显异常。散瞳后眼底镜检查可见血管异常扩张,视网膜下方、黄斑区及颞侧见黄白色渗出,脂质沉着,病灶周围小血管扩张(图1)。荧光素眼底血管造影(FFA)显示右眼病灶内及周围视网膜毛细血管扩张,管壁荧光渗漏,微血管瘤,颞侧、颞下方网膜大片无灌注区,后期荧光增强(图2)。右眼OCT显示黄斑区网膜隆起,明显增厚,网膜下见不规则反射光带(图3)。诊断为右眼视网膜毛细血管扩张症。先后两次予右眼视网膜光凝治疗,治疗后7个月复查右眼视力为0.02。2012年患者因视力再次下降2月,到北京市第三人民医院就诊,B超显示右眼玻璃体混浊,下方及颞侧眼球壁钙化,其后可见声影,可见视网膜脱离(图4)。诊断为右眼视网膜毛细血管扩张症,未予特殊处理,建议观察。2014年患者再次到我院复诊,右眼视力CF/40 cm。右眼B超提示玻璃体混浊,可见眼球壁钙化(图5)。眼眶CT检查见右眼球轻度萎缩,右眼球两侧壁、后壁高密度影(图6)。诊断:右眼毛细血管扩张症晚期转化为眼球痨。






视网膜毛细血管扩张症,又称外层渗出性视网膜病,为一种进行性视网膜毛细血管扩张伴有不同程度的视网膜渗出及视网膜脱离的疾病,由George Coats于1908年首先报道[1]。目前其病因和发病机制仍不十分清楚,可能与视网膜的缺血、缺氧,视网膜血管床发育不良等有关[2]。该病多见于男性青少年,可发生于任何年龄阶段,常单眼发病。临床可表现为视网膜深层大面积黄白色渗出,胆固醇结晶,视网膜毛细血管扩张。晚期可产生视网膜脱离并发性白内障、继发性青光眼等。荧光素眼底血管造影(FFA)显示视网膜毛细血管扩张,管壁呈串珠状,病灶内及边缘视网膜末梢血管普遍渗漏。
眼球痨(phthisis bulbi)即为眼球破坏最后阶段的临床命名。由于严重的眼外伤、眼内炎、多次视网膜脱离手术失败或广泛眼内出血累及睫状体等,破坏了眼内重要结构,导致眼球退行性变,眼球萎缩、钙化,形成眼球痨[3,4]。
本例患者有典型的视网膜毛细血管扩张症的眼底表现,且眼底彩照及FFA也支持其诊断,CT及B超可见球后壁钙化,CT可见右眼球萎缩,因此我们考虑诊断为视网膜毛细血管扩张症晚期转化为眼球痨。孙为荣等[5]通过对诊断为视网膜毛细血管扩张症病理结果的观察发现视网膜毛细血管扩张症晚期可出现钙化及骨化。其主要原因可能为:(1视网膜毛细血管扩张症常见视网膜血管畸形扩张,这种血管畸形有时是以微血管瘤出现的,有血管瘤就会有钙化(本例患者初诊时FFA显示病变周围大量微血管瘤)。(2)视网膜毛细血管扩张症是一种缓慢反复的过程,可有新老病变交替,病情时重时轻,以后形成瘢痕组织成为增殖性视网膜炎,有瘢痕组织就有钙化的可能。病程长可能也增加了钙化的机会。本例病人初诊时视网膜下未见钙化,5年后随诊是眼底已窥不见,CT检查显示眼球两侧壁、后壁出现与眶骨一致的高密度影,提示合并钙化。毛细血管扩张症晚期转化为眼球痨需与脉络膜骨瘤相鉴别,后者常不伴其他眼部病变。目前该病例尚缺乏毛细血管扩张症晚期是否合并脉络膜钙化或脉络膜骨瘤的证据,毛细血管扩张症晚期是否会向脉络膜骨瘤转化,且二者之间是否存在某种关系,国内外均无资料报道,值得进一步探讨。


























