
观察急性区域性隐匿性外层视网膜病变(AZOOR)的眼底光学影像学特征,探讨眼底光学影像检查在AZOOR诊断及鉴别诊断中的临床作用。
回顾性分析2008年1月至2014年9月期间经河北省眼科医院门诊检查后初诊为AZOOR的48例(48只眼)患者进行眼底光学影像学检查,包括频域光学相干断层扫描(FD-OCT)以及眼底自发荧光照相(FAF)、眼底荧光血管造影(FFA)、吲哚青绿血管造影(ICGA)。观察患者眼底后极部在各项检查中的改变特征;通过随诊,观察它们的预后转归;并对所有患眼的临床资料进行总结分析。
眼科门诊初诊为I型AZOOR的48只患眼,经眼底光学影像学检查后,大致表现为两种类型。第一类28只眼,他们仅在FD-OCT检查中有异常改变,表现为眼底后极部光感受器内外节连接(IS/OS)层反光带紊乱,变薄、甚至局部缺失,伴RPE层光带紊乱,并与视野缺损区相对应,而在FAF、FFA、ICGA检查中无异常改变,属于I型AZOOR。第二类20只眼,他们在FD-OCT中的改变与第一类相类似,但在FAF、FFA及ICGA检查中的表现却完全不同。其中在FAF检查中眼底后极部有强自发荧光灶分布;在FFA早期眼底对应部位可见轻微的斑点状强荧光,后期荧光增强;在ICGA早期眼底无异常改变,但后期眼底对应部位出现了明显的低荧光;且这些异常荧光灶在分布上与视野缺损区域均相对应,属于Ⅱ型AZOOR中的多发性一过性白点综合征(MEWDS)。
I型AZOOR与MEWDS具有类似的临床表现和FD-OCT表现,临床上容易混淆。但他们具有完全不同的FAF、FFA、ICGA改变特征。因此,熟练掌握它们各自在FAF、FFA及ICGA中的改变特征对于这两者的鉴别诊断具有重要意义。而FD-OCT检查由于具有简单、快捷、无创、分辨率高等特点,能够动态监测这些患者病变部位的感光细胞层内部结构的改变,非常适合于两者的随访观察。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
急性区域性隐匿性外层视网膜病变(acute zonal occult outer retinopathy,AZOOR)是一个相对少见的疾病,由Gass等[1]于1993年首次报道。其后他们又将一组具有AZOOR病共性的疾病归纳为AZOOR复合病(AZOOR complex),包括多发性一过性白点综合征(MEWDS)、急性特发生理盲点扩大综合征(AIBSE syndrom)、点状内层脉络膜病变(PIC)、多灶性脉络膜炎(MC)、急性黄斑神经视网膜病变(AMN)等[2,3]。并且Gass等根据眼底有无改变,将AZOOR分为2型,Ⅰ型为眼底无局部病灶,眼底变化不明显;Ⅱ型为眼底有局部病灶[3,4]。由于Ⅱ型AZOOR患者眼底有局部病灶分布,所以典型的PIC、MC及MEWDS临床上容易诊断,但是临床上经常会遇到眼底表现不典型的MEWDS,那么就很容易与Ⅰ型AZOOR混淆。
我们特采用眼底光学影像学检查对一组经门诊眼科检查初步诊断为Ⅰ型AZOOR的患者进行进一步检查,重点观察患者眼底后极部在各项眼检查中的改变特征,结果有意外收获,现特总结报道如下。
2008年1月至2014年9月期间经门诊检查后初诊为Ⅰ型AZOOR的48例(48只眼)患者纳入本研究。其中男性11例,女性37例。所有患者均为单眼发病。年龄14~66岁,平均年龄37.5岁。出现症状至就诊时间病程为2 d-3 m,平均25.3 d。就诊时主诉视物模糊35例,其中伴闪光幻觉12例、伴视物变色5例;眼前暗点或黑影遮挡13例。本研究中患者纳入标准为[5]:(1)主诉突发视物模糊、闪光幻觉、眼前暗点或黑影遮挡;(2)眼底无明显异常改变;(3)视杆或视锥系统a、b波幅值下降;(4)视野检查表现为中心或旁中心暗点,或生理盲点扩大;并排除球后视神经炎、青光眼、锥细胞营养不良、颅内疾病、陈旧性中心性浆液脉络膜视网膜病变、MC、PIC、眼底有明显病灶分布的MEWDS等病变。
本组患者均接受了最佳矫正视力(BCVA)、裂隙灯显微镜、散瞳后直/间接检眼镜、眼压等常规眼科检查,并对所有患者采用Octopus 101进行中心30°视野检查、德国罗兰电生理仪进行ERG检查,其中11例患者同时接受了P-VEP检查。33例患者还接受了头颅CT检查。然后对48例患者的48只患眼均进行了详细的眼底光学影像学检查,其中采用TOPCON的FD-OCT对所有患眼眼底后极部及视盘周围进行水平线性扫描,扫描深度2 mm,扫描面积6 mm×6 mm,轴向分辨率5 μm,横向分辨率18 μm,扫描模式512×128。采用日本Kowa公司的nonmyd α-D非散瞳眼底照相机进行眼底彩色照相,用德国Heidelberg公司的共焦激光扫描眼底血管造影仪(HRA-2)进行光学相干断层扫描(FD-OCT)以及眼底自发荧光照相(FAF)、眼底荧光血管造影(FFA)及吲哚青绿血管造影(ICGA)同步检查。将检查结果详细记录后,由2~3名医生集体阅读彩色眼底像、FAF、FFA、ICGA及FD-OCT检查结果,对比分析,认真辨读后作出诊断。重点观察视野缺损对应区域在各种光学影像学检查中的改变特征。全身行实验室血常规、血红细胞沉降率、C反应蛋白、梅毒、艾滋病检查11例;弓形虫、风疹病毒、巨细胞病毒、单纯疱疹病毒检查13例。
随访观察3月~2年,平均5.5月。随访时检查采用的设备与方法和初诊时相同。
48只眼均为近视眼患者,屈光度为2.5~11.0 D,平均屈光度5.8 D。就诊时最佳矫正视力为0.05-1.0,平均0.38。所有患者眼前节均未见异常,无眼球转动疼,相对性传入性瞳孔阻滞(-)。39只眼玻璃体内有一些颗粒状炎症细胞分布。眼底检查显示,所有患者视盘颜色正常,边界清楚,血管走形正常,视网膜上仅2只眼患者的黄斑旁可见1~2个小片状陈旧性脉络膜视网膜萎缩灶,有5只眼黄斑区呈高度近视眼底改变,表现为色素紊乱,其余无明显异常改变(图A-B)。视野检查结果显示:33只眼表现为中心暗点或旁中心暗点,占68.75%;11只眼表现为生理盲点明显扩大累及中心凹旁非特异性视野改变,占22.92%;散在暗点分布4只眼,占8.33%(图C1-D1)。ERG检查:主要表现为所有患眼视杆或视锥系统a、b波幅值不同程度下降振幅的降低。11例患者接受了P-VEP检查,结果都显示为P100波峰幅值不同程度下降。31例患者行头颅CT检查未见异常。全身实验室相关检查均为(-)。
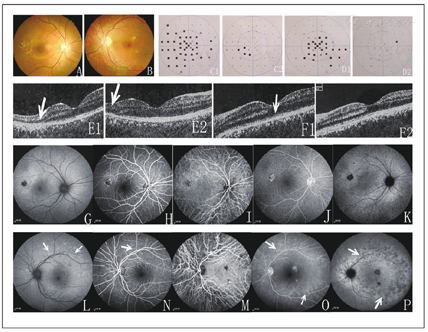

而在眼底光学影像学检查中,48例患者在FD-OCT检查中视野缺损对应部位均表现为视细胞内节/外节(IS/OS)反光带紊乱、变薄或缺失,伴视网膜色素上皮(RPE)层反光带紊乱(图E1-F1);但他们在FAF、FFA及ICGA检查上表现却不一致,主要分为两类。第一类患者28只眼,他们在FAF、FFA及ICGA检查中均无明显异常改变(图G-K)。第二类患者20只眼,他们在FAF检查中视盘周围和/或黄斑区可见斑点或斑片状增强的自发荧光灶分布。在FFA早期对应部位亦可见轻微或明显的斑片点状或斑片状强荧光,后期荧光进一步增强;其中有3例周边视网膜部分血管强荧光渗漏。在ICGA早期眼底无任何异常改变,但在晚期所有患者对应部位均出现了显著的低荧光;且这些异常荧光灶在分布上基本一致,与患者视野缺损区域也基本对应(图L-P)。
随访观察期间,第一类患者28只眼,随访3月~2年,有23只眼(占82.14%)的BCVA及视野缺损均得到了不同程度的改善,虽最终有15只眼(占53.57%)的BCVA基本恢复到发病前水平,但所有患眼的视野最终均未完全恢复(图C2);复查FD-OCT,也发现所有患眼后极部的IS/OS层连续性均未完全恢复,而且发现BCVA恢复到正常的15只眼,是因为黄斑中心的IS/OS层得到了恢复,而其周围却仍存在IS/OS层缺失或光带减弱的区域(图E2)。而且随访期间,有3只眼的病情出现过反复。第二类患者20只眼,经过3~6月的治疗后,所有患眼症状消失,BCVA均完全恢复正常,复查视野,所有患眼的视野缺损基本均恢复正常(图D2)。复查FD-OCT检查所有患眼后极部IS/OS层连续性亦逐渐恢复正常(图F2)。随访期间,无1例患者病情出现反复。
Ⅰ型AZOOR是一种急性发病、眼底表现不明显,以单个或多个区域视网膜外层功能障碍为特征的疾病,病变位于视网膜外层,主要表现为视网膜光感受器特异性受累,随着受累区域的部位、范围,出现相应的视功能障碍。由于Ⅰ型AZOOR与MEWDS、AIBSE syndrom、AMN、拟组织胞浆菌病、PIC及MC等疾病具有相似的发病群体、视野缺损和ERG改变,故Gass等[3,4]将它们统称为AZOOR症候群。
本组主要年轻女性近视眼患者,均为急性发病,主诉视物模糊或闪光幻觉。眼部检查:眼前节正常,眼底未见异常改变,无眼球转动痛,相对性传入性瞳孔阻滞(-),眼压正常。功能检查显示所有患眼有区域性视野缺损和异常的ERG改变;11只眼接受了P-VEP检查,结果显示P100波振幅下降,33例患者接受了头颅CT检查,结果未见异常改变。综合以上检查结果,可除外球后视神经炎、早期青光眼、颅内占位性病变等疾病,而本组患者眼底没有灰白色斑点状病灶分布。因此,患者初诊时被诊断为Ⅰ型AZOOR。
但本组患者的诊断是根据其临床表现和一系列的鉴别诊断做出的判断,有可能误诊。FAF、FFA、ICGA、OCT是眼底光学影像学检查中的常用方法。它们从不同的角度来观察病变的特征,为临床医生提供多方位的线索,尽可能的将误诊率将到更低。目前国内外有关本病的报道不多,并且主要从临床表现、或者是单一的眼底光学影像改变进行报道[6,7,8]。而同时采用多种方法对AZOOR进行观察的相关报道目前还少见。我们特同时采用FAF、FFA、ICGA、OCT等多种检查来对观察这组门诊初诊为Ⅰ型AZOOR的患者,希望能从中发现一些新的线索,为本病诊断和鉴别诊断提供有用的价值。
首先,本组患者在FD-OCT检查中,所有患者都主要表现为眼底后极部IS/OS层反光带紊乱、局部缺失,严重者累及外界膜;COST带反射减弱,且这些改变与视野缺损区域相对应,这与国内外学者报道的相类似[4,8,9,10],与当初Gass怀疑AZOOR疾病是因为外层视网膜和RPE层功能障碍所致也相吻合[1,3]。但本组患者在FAF、FFA及ICGA检查中的改变却不一致,大致可分为两类。第一类28例,他们在FAF、FFA及ICGA检查中均无明显的异常荧光改变。第二类20例,他们在FAF检查中视盘周围或黄斑区均可见到一些轻微或明显的斑点或斑片状增强的自发荧光灶分布;在FFA早期所有患者对应部位亦可见到一些轻微或明显的斑点或斑片状强荧光灶,晚期荧光进一步增强、组织着色;其中还有3例周边视网膜部分血管管壁渗漏、着色;在ICGA早期所有患者均无异常改变,但在晚期对应部位均出现明显的低荧光,且这些低荧光灶在改变程度上比FAF、FFA均明显。所有这些异常荧光改变灶在分布上与视野缺损基本对应。而且通过随访观察,我们还发现这两类患者在预后转归上也不相同。第一类28只眼中,经过3月~2年的随访,有23只眼(占82.14%)的最佳矫正视力(BCVA)及视野缺损均得到了不同程度的改善,虽最终有15只眼(占53.57%)的BCVA基本恢复到发病前水平,但所有患眼的视野最终均未完全恢复;复查FD-OCT,也发现所有患眼后极部的IS/OS层连续性未完全恢复。如果黄斑中心的IS/OS层恢复了,那么其BCVA亦能恢复至正常,但其周围仍存在IS/OS层缺失或光带减弱的区域。而第二类20只眼中,经过3~6月的随访,所有患眼的BCVA均完全恢复正常,自觉症状消失。复查视野,结果显示所有患眼视野缺损基本恢复正常,复查FD-OCT检查也发现所有患眼后极部IS/OS层连续性恢复正常。很明显,这两组患者在预后上也不相同,其中第一类患者预后要比第二类患者差。
可见,这两类患者虽然具有相似的临床表现,在FD-OCT检查中的改变也几乎相同,但在FAF、FFA、ICGA检查中的表现却大相径庭,甚至在预后上也有区别。因此,我们认为这两组患者属于不同的疾病。由于第一类患者在FFA、ICGA及FD-OCT中的改变,与国内周容等[6,7]及国外Wakazono等[8]报道的I型AZOOR的改变特征相符,结合这类患者的临床表现及视野、电生理特征,我们考虑第一类患者应该为I型AZOOR。而第二类患者在FAF、FFA、ICGA及FD-OCT均与Ⅱ型中的MEWDS的眼底光学影像学特征改变相一致[11,12,13,14],因此我们认为这类患者应该为MEWDS。但本组患者眼底没有灰白色斑点状病灶分布,我们分析原因可能有以下2种:第一,由于MEWDS属于一过性改变,如果患者就诊不及时,那么患者就诊时眼底的病灶很可能已经消退,但由于眼底病灶在眼底光学影像学检查上的改变恢复相对滞后,就会出现我们所观察到的这种现象;第二,这类患者MEWDS患者发病时眼底改变很轻微,超过了肉眼所能辨别的范围,同样也会出现我们观察到的现象。
然而,I型AZOOR与MEWDS有如此相同的临床表现及FD-OCT改变特征,但在FAF、FFA、ICGA检查中的表现却大不相同,原因目前还不清楚。我们认为究其原因可能是由于两者发病的具体部位不同所致,从而也就导致了不同的预后。当然这些都是推断,准确的原因还有待以后进一步考证。
综上所述,由于眼底光学影像学检查中的FAF、FFA、ICGA在I型AZOOR及MEWDS中的表现完全不同,很适合于用来做鉴别诊断。而FD-OCT检查适合于对I型AZOOR及MEWDS患者进行随访观察。



























