
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女,53岁。2015年6月25日因"右眼痒伴异物感1月"就诊。2个月前有飞虫入眼,1月后自觉右眼痒异物感不适。家养狗,且长期与其同床睡觉。2周前曾自己从右眼结膜囊内取出1条白色线状小虫。当地医院曾按"结膜炎"治疗,眼痒未见好转来我院就诊。门诊检查:双眼视力1.0;双眼眼睑、球结膜未见明显充血,裂隙灯下翻转右眼上睑,结膜囊上穹窿部颞侧可见白色透明线状虫体,游走活跃,或呈团状或结状(图1)。双眼前节及玻璃体眼底未见异常。1%丙美卡因右眼表面麻醉后,在裂隙灯下用眼科镊取出2条白色线状活虫体(图2)。生理盐水冲洗结膜囊后,再次反复检查双眼,未发现虫体。在光学显微镜下观察:虫体长10~12 mm,在生理盐水中保存4 h后活动(+),乳白色,线虫头端圆盾,体表有皱褶横纹。经华中科技大学同济医学院寄生虫教研室鉴定:2条均为眼结膜吸吮线虫(雄性及雌性各1条)。诊断:右眼结膜吸吮线虫病。给予左氧氟沙星眼液局部治疗。随访1月未复发。
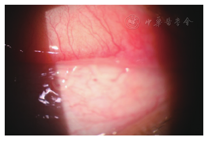



结膜吸吮线虫又称华裔吸吮线虫,是吸吮科吸吮线虫属的一种线虫,主要寄生在犬、猫等动物眼部,也可寄生在人眼,引起结膜吸吮线虫病。多发生在亚洲地区,故又称东方线虫病。广泛分布我国26个省、市、区,主要集中山东、湖北、安徽3省[1]。本例患者便来自湖北农村。结膜吸吮线虫成虫细长呈线状,寄生在眼结膜囊内时为淡红色,不易发现,离体后经固定为白色半透明,呈白线段状,大小约(5~20)mm×(0.2~0.8)mm。冈田氏绕眼果蝇是本病的主要传播媒介[1]。患病犬或人眼分泌物内的结膜吸吮线虫初产蚴被吸食后,在其体内发育为丝状蚴,当蝇再次吸食泪液时,丝状蚴从口器逸出,进入犬、人眼引起新感染。也有与感染的犬、猫等宠物亲密接触致接触感染的[2];还有报道蝇类误飞入人眼引起感染的[3]。本例有飞虫误入眼史,可能经此途径感染。
近年来随着犬、猫饲养的增多,人眼结膜吸吮线虫病发病率有所增加,结膜吸吮线虫多侵犯人体一侧眼,双眼感染少见。虫体主要寄生在眼部上下结膜囊穹窿部,位置较为隐蔽,临床易漏诊误诊。也有寄生在结膜下、泪腺和皮脂腺管内及前房内[4,5],但寄生在玻璃体或视网膜下,需辅助眼部B超才能确诊[6]。该病临床表现与虫体寄生部位、数量以及个体反应者等因素有关,多样易变常易误诊。寄生在眼表时,虫体锐利的表皮不断磨擦眼表组织;头端口囊的吸附作用及虫体分泌物和代谢产物,加上患者用手揉眼等物理和化学双重刺激作用导致眼表炎症或肉芽肿形成。患者常表现异物感、痒感、刺痛、流泪、畏光、分泌物增多等临床表现。寄生在前房时,患者眼前出现丝状物飘动感,常合并结膜睫状体充血、眼压增高、视力下降、甚至引起继发性靑光眼。寄生在泪小管时,可致泪点外翻溢泪等。寄生在眼后段可引起弥漫性亚急性视神经视网膜炎等。
对眼部有异物感等症状达40 d以上者,可取患眼内眦处的分泌物压片镜检,见到卷曲的初产蚴即可诊断。也可用1%地卡因眼水滴眼,翻开眼睑暴露结膜囊,使虫体外露,用镊子取出镜检即可诊断。对疑有个别虫体钻入结膜下或泪管的,可用纱布热敷,促进虫体爬出,取虫鉴定而确诊。此外遇到下列眼病应考虑排除结膜吸吮线虫病的可能:①慢性结膜炎、过敏性结膜炎、不明原因的结膜肉芽肿;②结膜淋巴管阻塞;③不明原因、久治不愈的虹膜睫状体炎、青光眼;④不明原因的玻璃体混浊;⑤不明原因的视神经视网膜炎;⑥其他眼部寄生虫感染,如眼蝇蛆病、眼裂头蚴病等。由于结膜吸吮线虫身体细小半透明,寄生部位隐蔽,临床表现多样易变,加上该病临床少见,临床医师对该病认识不足,眼部检查不仔细,容易漏诊误诊,刘明江等[8]曾在为患者行白内障手术时才发现结膜囊内寄生结膜吸吮线虫。
对于寄生在结膜囊内的患者可先用1%地卡因滴患眼,3~5 min后用镊子或棉签取出虫体,然后用3%硼酸水冲洗结膜囊,虫体全部取出便可治愈。对于寄生在前房、泪管及玻璃腔视网膜下的患者需手术取出虫体,术后给予抗炎抗感染治疗。虫体有时一次取不净[8],故临床上要注意随访。近年有人用莫昔可丁(1% moxidection)有效治疗犬眼虫病[9],较人工取虫方便,但昂贵的药价,又不能预防再感染,故限制其推广应用。
幼儿是本病的高发人群,要注意保持面部清洁,以防止果蝇叮眼而感染。适当限制养犬,发现犬眼感染应即时治疗,降低其传染源,有利于阻断本病的流行传播。眼科临床医生需提高对结膜吸吮线虫病的认识,注意与其他疾病相鉴别,了解患者个人生活史、居住环境,作尽可能细致的眼部检查(尤其是结膜上下穹窿部),结合镜检鉴定,以减少漏诊误诊。


























