
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
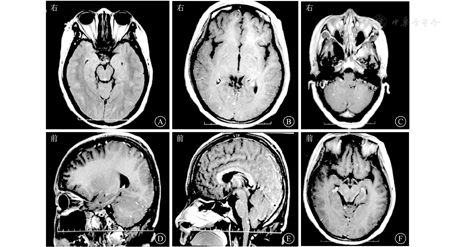
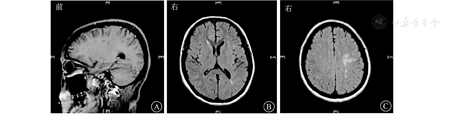
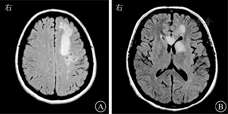
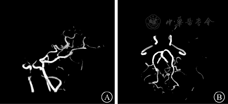
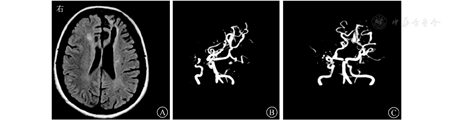
患者女,27岁,因"间断发热、头痛11个月,肢体麻木、纳差1 d"于2015年5月29日收治武汉市医疗救治中心。2014年5月患者因原发性不孕行体外受精-胚胎移植术,其后间断低热,8月下旬经超声检查提示死胎,即在外院行清宫术。9月下旬发热症状再次加重,在外院经抗感染治疗后一度好转。11月初患者再次出现发热,体温多在39 ℃左右,伴头痛、呕吐,经青霉素640万U,2次/d抗感染治疗后未见好转。反复在外院就诊,2014年11月9日行腰椎穿刺查脑脊液结果示白细胞计数55×106/L,乳酸脱氢酶35 U/L,总蛋白2 278 mg/L(表1);结核感染T淋巴细胞斑点试验阳性。11月10日行头颅MRI提示脑干、双侧小脑半球、双侧额叶及右侧颞叶异常强化灶(图1),诊断为结核性脑膜脑炎。彩色多普勒超声示子宫壁多发性钙化灶,子宫后壁囊性包块,考虑合并生殖系统结核。否认既往特殊病史。婚育史:患者20岁结婚,婚后7年内未避孕情况下未能正常受孕。予异烟肼0.4 g/d、利福平0.45 g/d、吡嗪酰胺1.25 g/d联合抗结核治疗后病情渐有好转,除吡嗪酰胺治疗5个月后停药外,其余药物持续应用于整个抗结核疗程中。2015年5月28日患者突发急性脑梗死,表现为吐词不清、左上肢乏力,遂入院治疗。6月2日复查头颅MRI见新发脑梗死病灶,但脑膜强化减轻(图2),6月5日查脑脊液相关指标好转(表1),加强抗结核治疗(异烟肼0.4 g/d、利福平0.6 g/d、吡嗪酰胺1.5 g/d、对氨基水杨酸钠8.0 g/d、阿米卡星0.6 g/d、左氧氟沙星0.6 g/d),辅以脱水、抗感染等治疗后好转出院。2015年7月19日患者突发运动性失语进行性加重,右侧肢体麻木,活动受限,伴有胸闷、气促,感疲乏无力,再次就诊,头颅MRI提示颅脑梗死病灶较前明显,但脑膜强化较前减轻(图3),2015年7月22日再次查脑脊液结果示总蛋白441.4 mg/L,白细胞计数、氯化物、葡萄糖等指标无异常(表1)。体格检查:神志清楚,反应稍迟钝;颈软,颈动脉搏动正常,双侧颈动脉未闻及血管杂音;双侧瞳孔等大等圆,对光反射灵敏,右眼外展不到边;伸舌右偏;右侧上肢肌力4+级,右下肢肌力4级,右侧Babinski征阳性,Kernig征阴性,右侧腱反射亢进,提示右侧肢体偏瘫。进一步行头颅磁共振血管成像(magnetic resonance angiography, MRA)示双侧大脑前、中动脉不显影、侧支循环增粗紊乱,Willis环特征性改变符合烟雾病(图4)。继续完善实验室检查,结核蛋白芯片检测38 000蛋白、脂阿拉伯甘露糖及结核分枝杆菌抗体-IgG均阳性,结核感染T淋巴细胞斑点试验阳性,抗核抗体谱2、抗中性粒细胞胞浆抗体、梅毒螺旋体抗体阴性;颈动脉彩色多普勒超声无异常;肿瘤标志物阴性;一次脑脊液抗酸染色阳性,因此排除其他感染、占位等因素,再次确认结核感染诊断,综合以上结果,诊断为结核性脑膜脑炎合并烟雾病。维持原方案抗结核治疗,并给予甘露醇稳定颅内压、地塞米松、吲哚布芬抗感染、营养神经、改善脑循环及防治血管性痴呆等治疗,患者脑梗死相关症状逐渐好转,肢体功能恢复,生活可以自理,而后出院继续服药治疗,治疗过程中定期复查腰椎穿刺脑脊液检查及头颅MRI检查等,抗结核治疗2年后复查头颅MRI提示脑膜强化等基本吸收(图5),抗结核治疗2年满疗程停药。





结核性脑膜脑炎合并烟雾病患者2014年11月至2017年7月脑脊液检查结果
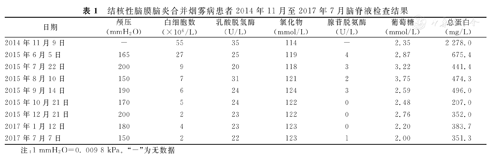
结核性脑膜脑炎合并烟雾病患者2014年11月至2017年7月脑脊液检查结果
| 日期 | 颅压(mmH2O) | 白细胞数(×106/L) | 乳酸脱氢酶(U/L) | 氯化物(mmol/L) | 腺苷脱氨酶(U/L) | 葡萄糖(mmol/L) | 总蛋白(mg/L) |
|---|---|---|---|---|---|---|---|
| 2014年11月9日 | - | 55 | 35 | 114 | - | 2.35 | 2 278.0 |
| 2015年6月5日 | 165 | 27 | 25 | 119 | 4 | 2.87 | 675.4 |
| 2015年7月22日 | 200 | 9 | 20 | 118 | 3 | 3.22 | 441.4 |
| 2015年8月10日 | 150 | 7 | 31 | 121 | 2 | 3.75 | 474.3 |
| 2015年9月14日 | 190 | 6 | 24 | 124 | 3 | 2.59 | 496.0 |
| 2015年10月21日 | 170 | 5 | 24 | 122 | 0 | 2.48 | 207.0 |
| 2015年12月21日 | 200 | 2 | 23 | 122 | 0 | 2.76 | 352.0 |
| 2017年1月12日 | 180 | 4 | 23 | 123 | 0 | 2.20 | 383.7 |
| 2017年7月7日 | 150 | 2 | 22 | 123 | 1 | 2.00 | 351.3 |
注:1 mmH2O=0. 009 8 kPa。 "-"为无数据
"烟雾病" ,又称Moyamoya综合征、自发性Willis环闭塞症,是一种原因不明的慢性进行性的脑血管闭塞性疾病,有报道认为大量血管平滑肌细胞的异常是造成颈内动脉闭塞的原因,主要表现为双侧颈内动脉多血管闭塞或狭窄和脑底不同程度的异常血管影,如颈内动脉远端大脑中动脉和大脑前动脉近端的狭窄或闭塞、脑底部和软脑膜形成的小血管影。因脑血管造影显示的异常细小血管形似烟雾而得名[1,2]。根据1997年日本烟雾病研究委员修订的烟雾病诊断标准:确诊烟雾病须全部符合数字减影血管造影或MRA/MRI特征性改变,并排除动脉粥样硬化、自身免疫性疾病、脑膜炎、颅脑肿瘤、唐氏综合征、神经纤维瘤、颅脑外伤、放射线头部照射等。
目前认为烟雾病的病因与先天性脑血管畸形和继发多病因性疾病有关。先天性脑血管畸形包括脑动脉瘤、脑血管形成畸形、异常血管网与畸胎等,儿童多见。尸检发现在Willis主干动脉内膜及外膜均有少量单核细胞浸润,认为该病是由于先天性Willis环发育不全及颅脑血管感染继发的慢性炎性反应,导致血管内腔狭窄和闭塞,也就是免疫性血管反应与炎性反应共同作用,建立侧支循环,最终形成如同烟雾状的血管分布。其他疾病也可能并发烟雾病,如颅内感染、颅内占位性病变、梅毒、外伤、放射线辐射、动脉粥样硬化等,由于脑底动脉闭塞,从而形成侧支循环以代偿供血,导致大脑动脉不同程度的狭窄和闭塞[3,4]。
结核性脑膜脑炎是由结核分枝杆菌感染颅脑脑膜等引起的中枢神经系统感染性疾病,是肺外结核最严重的病症之一,易继发各种疾病,其中包括结核性脑动脉炎。脑动脉炎是一种因感染、药物或变态反应等因素引起的脑动脉管腔狭窄、闭塞、脑组织缺血或梗死,以肢体瘫痪、失语、精神症状为主要表现的脑血管疾病[5]。已有研究证明,大脑血管梗死和损伤是结核性脑膜炎发展过程中不可逆的脑损伤,也是最严重的后果之一[6,7]。脑膜炎性渗出物能够损害血管外膜,延及整个血管壁,引起坏死性血管炎、血栓形成及血管闭塞,各血管均可受累。缺血性脑梗死是结核性脑膜脑炎的常见并发症,即使在结核病治疗有效的情况下,烟雾病仍可能继发结核性脑动脉炎,使颅底的大脑中动脉和外纹动脉受累,从而出现一系列表现为脑缺血、脑梗死或脑出血等的临床综合征,其梗死部位多见于大脑中动脉供血区[8]。当治疗过程中出现头颅病灶范围明显扩大、增浓、增多,及脑膜强化减轻时,应警惕合并结核性脑动脉炎,尽早完善头颅MRA,排查是否合并如烟雾病等脑血管炎。
结核性脑膜脑炎合并烟雾病的临床表现呈多样性改变,可分为缺血型、出血型等。缺血型可表现为短暂性脑缺血、可逆性神经功能缺失、脑梗死、运动性障碍及痴呆,出血型常伴严重神经功能障碍和意识障碍,亦可出现癫痫、不随意运动、头痛、智力障碍等表现。结合临床,本病例属于脑缺血型。治疗分为外科和内科治疗[2]。其中内科治疗主要是对症处理:对于缺血性起病患者可应用血管活性药、抗凝药,适当运用脑保护剂、钙离子阻断剂等,指南推荐口服抗血小板聚集药物来治疗烟雾病;对脑出血患者应用止血药物和抗纤维蛋白溶解药等;对于癫痫患者和不随意运动宜做相应的对症治疗;脑出血患者伴颅内高压应适当控制颅内压。尽管内科药物治疗对于改善患者短期内的临床症状有效果,但是目前尚无相关研究证明药物治疗能够防止缺血或出血的再次发作,更无法延缓、阻止疾病的进程[9]。本病例在继续治疗原发病的基础上,给予营养神经、改善循环、保护脑细胞等治疗后临床症状改善,但颅脑血管梗死无明显改善,继续抗结核治疗,辅以抗炎、稳定颅压、营养神经等治疗后有所改善。外科手术的目的是在脑组织出现不可逆神经功能障碍前,通过手术增加脑的侧支循环,改善脑供血,恢复正常神经功能[10]。一经明确诊断应及早手术,有症状的一侧优先,对无症状但有影像学改变的病变侧也应尽早行二期手术[9,11]。当脑灌注储备下降时,尽早行脑血管重建,但是高灌注也被认为是引起术后神经功能恶化乃至缺失的重要因素之一[12]。手术能有效地降低缺血卒中发生率,治疗效果优于药物治疗,但对出血型患者的治疗仍存在争议[10,13]。
烟雾病的预后多取决于疾病的自然发展,与年龄、原发病、基础疾病、脑血管梗死程度、脑组织损害程度等因素有关。治疗方法的时效性及力度亦对预后有一定影响。不论首发症状及疾病类型如何,未行外科治疗的成年烟雾病患者的脑血管复发率较手术患者高,其预后比手术患者差。目前尚无随机对照试验证实血管重建术能使成年缺血型烟雾病患者短暂性脑缺血和脑梗死的发生率出现明显下降[2]。因此,早期明确诊断烟雾病,对治疗疾病及提高患者生存质量有益。


























