
探讨并分析北京市46例新型冠状病毒肺炎(COVID-19)患者的流行病学特征及临床特点。
采用回顾性研究方法,收集2020年1月20日至2月8日北京市解放军总医院第五医学中心收治的46例COVID-19患者的一般资料,分成轻型组(12例)、普通型组(23例)和重型/危重型组(11例)分析其流行病学特征、临床表现、实验室检查和影像学检查特点。统计学分析采用Fisher确切概率法,若P<0.05,采用post-hoc检验,以P<0.017(Bonferroni校正)为差异有统计学意义。
46例患者中,男27例,女19例。年龄范围为3~79岁,年龄为(41.8±16.3)岁;潜伏期为(4.85±3.00) d;26例患者有武汉停留史,10例患者曾接触武汉市人员,聚集性发病26例(56.5%)。临床表现为发热39例(84.8%),咳嗽27例(58.7%),乏力25例(54.3%)。白细胞计数下降12例,T淋巴细胞百分比下降4例,CD4+T淋巴细胞计数下降17例,CD8+T淋巴细胞计数下降7例,C反应蛋白水平升高21例(45.7%),白细胞介素6水平升高32例(69.6%),红细胞沉降率升高23例(50.0%),血清铁蛋白水平升高26例(56.5%),血乳酸水平升高9例。轻型、普通型、重型/危重型3组患者T淋巴细胞计数下降和CD8+T淋巴细胞计数下降患者所占比例比较,差异均有统计学意义(均P<0.05)。3组C反应蛋白、白细胞介素6、红细胞沉降率、血清铁蛋白和血乳酸水平升高患者所占比例比较,差异均有统计学意义(均P<0.05)。重型/危重型组C反应蛋白升高患者所占比例较轻型组和普通型组高;重型/危重型组和普通型组白细胞介素6、红细胞沉降率、血清铁蛋白水平升高患者所占比例均高于轻型组;重型/危重型组血乳酸水平升高患者所占比例较轻型组增加;上述两两组间比较差异均有统计学意义(校正后均P<0.017)。胸部X线检查结果显示,肺部有炎症患者34例(73.9%)。
北京市COVID-19的流行病学特征以输入性病例和聚集性病例为主。临床表现以发热、乏力、咳嗽为主。重型/危重型患者出现C反应蛋白、白细胞介素6、红细胞沉降率、血清铁蛋白、血乳酸水平升高的比例较高。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
新型冠状病毒肺炎(COVID-19)是一种新型传染病,其发病机制、疾病的转归、流行病学特征等尚未完全明确。2019年12月,湖北省武汉市暴发COVID-19疫情,由于其传染性较强,我国其他省、自治区、直辖市,以及境外也相继出现[1]。为更全面认识COVID-19的疾病特点,本研究回顾性分析北京解放军总医院第五医学中心感染性疾病诊疗与研究中心自2020年1月以来收治的46例COVID-19患者的流行病学特征及临床特点。
2020年1月20日至2月8日解放军总医院第五医学中心收治的COVID-19患者46例。
46例患者均符合国家卫生健康委办公厅发布的《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》的诊断标准[2]。患者呼吸道样本(咽拭子或鼻拭子)均在北京市CDC进行复核,经过实时荧光PCR检测其2019新型冠状病毒核酸均呈阳性。
回顾性归纳分析46例患者的流行病学特征、临床表现、实验室检查和影像学检查结果。进一步根据《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》分型标准[2]进行分组,其中轻型12例(26.1%),普通型23例(50.0%),重型8例(17.4%),危重型3例(6.5%)。按照轻型、普通型、重型/危重型分为3组,比较3组患者主要实验室检查结果。本研究符合2013年修订的《赫尔辛基宣言》的要求。
采用SPSS 26.0软件进行统计学分析。呈正态分布的计量资料以 ±s表示。计数资料以例数(百分数)表示,3组间比较先采用Fisher确切概率法,P<0.05为差异有统计学意义;进一步进行两两组间比较,采用post-hoc检验,以P<0.017(经Bonferroni校正)为差异有统计学意义。
±s表示。计数资料以例数(百分数)表示,3组间比较先采用Fisher确切概率法,P<0.05为差异有统计学意义;进一步进行两两组间比较,采用post-hoc检验,以P<0.017(经Bonferroni校正)为差异有统计学意义。
46例患者中,男27例,女19例。年龄范围为3~79岁,年龄为(41.8±16.3)岁。重型/危重型组共11例患者,年龄为(56.4±15.6)岁。13例患者合并有较严重的基础疾病,分别为高血压7例,2型糖尿病3例,哮喘1例,甲状腺功能亢进症1例,亚急性甲状腺炎1例。另外,2例合并甲型流行性感冒,1例合并水痘。重型/危重型组合并基础疾病患者7例,分别为高血压5例,2型糖尿病1例,哮喘1例。
46例患者均有武汉市停留史或与武汉市人员、北京市确诊病例密切接触史,其中26例(56.5%)患者有武汉停留史,10例(21.7%)患者曾接触武汉市人员,10例(21.7%)患者曾接触北京市确诊病例。按最后一次接触时间或离开武汉市时间计算,40例患者的潜伏期为(4.85±3.00) d,另6例患者无法准确评估潜伏期。聚集性患病26例(56.5%)。
46例患者的临床表现以发热为主,39例(84.8%)患者出现体温升高,其中低热(37.3~38.0 ℃)11例,中热(38.1~39.0 ℃)20例(43.5%),高热(>39 ℃)8例,高热伴寒战3例。25例(54.3%)患者出现乏力;27例(58.7%)患者有咳嗽,15例(32.6%)患者伴有咳痰,均为白色黏痰;15例患者出现头晕、头痛症状;肌肉酸痛14例;9例患者出现咽痛;伴有胸闷、气喘的患者4例;出现流涕、鼻塞、腹泻的患者各1例。
46例患者中,外周血白细胞计数正常34例(73.9%),下降12例;中性粒细胞计数正常32例(69.6%),升高1例,下降13例。46例患者血小板计数波动于(100.0~290.0)×1012/L,均在正常值范围内。
肝功能指标异常者8例,包括1例ALT、AST升高合并血白蛋白水平下降,4例ALT、AST升高,3例ALT升高;其中ALT异常值范围为41~173 U/L,AST异常值范围为48~112 U/L、血白蛋白异常值为28 g/L。46例患者的PT和PTA在正常值范围内。46例患者血尿素氮、血肌酐均在正常值范围内。
有3例轻型患者未检测淋巴细胞亚群。在43例完成检测的患者中,T淋巴细胞计数正常29例(67.4%),下降14例;T淋巴细胞百分比正常38例(88.4%),升高1例,下降4例;CD4+T淋巴细胞计数正常26例(60.5%),下降17例;CD4+T淋巴细胞百分比正常32例(74.4%),下降11例;CD8+T淋巴细胞计数正常36例(83.7%),下降7例;CD8+T淋巴细胞百分比正常37例(86.0%),升高3例,下降3例。
46例患者中,CRP正常25例(54.3%),升高21例(45.7%);降钙素原正常46例(100.0%);IL-6正常14例,升高32例(69.6%);ESR正常23例(50.0%),升高23例(50.0%)。
46例患者中,血清铁蛋白水平正常18例,升高26例(56.5%),降低2例;血乳酸水平正常37例(80.4%),升高9例。
比较轻型、普通型、重型/危重型组T淋巴细胞百分比、CD4+T淋巴细胞计数、CD4+T淋巴细胞百分比和CD8+T淋巴细胞百分比表达下降患者所占比例,差异均无统计学意义(均P>0.05)。而比较3组T淋巴细胞计数和CD8+T淋巴细胞计数下降的患者所占比例,差异均有统计学意义(P=0.046、0.011)。进一步行2组间比较,普通型和重型/危重型组的T淋巴细胞计数下降的患者所占比例均高于轻型组(P=0.035、0.038),经校正所得P>0.017,差异无统计学意义;重型/危重型组CD8+T淋巴细胞计数下降的患者所占比例高于普通型和轻型组(P=0.024、0.038),经校正所得P>0.017,差异无统计学意义。见表1。
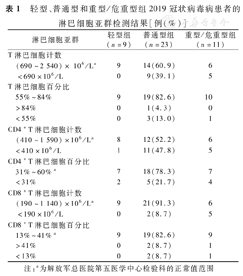
轻型、普通型和重型/危重型组2019冠状病毒病患者的淋巴细胞亚群检测结果[例(%)]
轻型、普通型和重型/危重型组2019冠状病毒病患者的淋巴细胞亚群检测结果[例(%)]
| 淋巴细胞亚群 | 轻型组(n=9) | 普通型组(n=23) | 重型/危重型组(n=11) | |
|---|---|---|---|---|
| T淋巴细胞计数 | ||||
| (690~2 540)× 106/La | 9 | 14 (60.9) | 6 | |
| <690×106/L | 0 | 9 (39.1) | 5 | |
| T淋巴细胞百分比 | ||||
| 55%~84% | 9 | 19 (82.6) | 10 | |
| >84% | 0 | 1 (4.3) | 0 | |
| <55% | 0 | 3 (13.0) | 1 | |
| CD4+T淋巴细胞计数 | ||||
| (410~1 590)×106/La | 8 | 12 (52.2) | 6 | |
| <410×106/L | 1 | 11 (47.8) | 5 | |
| CD4+T淋巴细胞百分比 | ||||
| 31%~60%a | 7 | 18 (78.3) | 7 | |
| <31% | 2 | 5 (21.7) | 4 | |
| CD8+T淋巴细胞计数 | ||||
| (190~1 140)×106/La | 9 | 21 (91.3) | 6 | |
| <190×106/L | 0 | 2 (8.7) | 5 | |
| CD8+T淋巴细胞百分比 | ||||
| 13%~41%a | 9 | 19 (82.6) | 9 | |
| >41% | 0 | 2 (8.7) | 1 | |
| <13% | 0 | 2 (8.7) | 1 | |
注:a为解放军总医院第五医学中心检验科的正常值范围
比较轻型、普通型、重型/危重型组CRP、IL-6、ESR、血清铁蛋白和血乳酸水平升高患者所占比例,差异均有统计学意义(均P<0.01)。进一步行2组间比较,重型/危重型组CRP升高患者所占比例高于轻型组和普通型组,差异均有统计学意义(经校正P=0.001、0.008);重型/危重型组和普通型组的IL-6、ESR、血清铁蛋白水平升高患者所占比例高于轻型组,差异均有统计学意义(经校正均P<0.017);重型/危重型组血乳酸水平升高患者所占比例高于轻型组,差异有统计学意义(经校正P=0.008)。见表2。
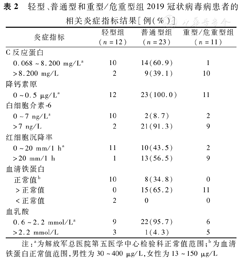
轻型、普通型和重型/危重型组2019冠状病毒病患者的相关炎症指标结果[例(%)]
轻型、普通型和重型/危重型组2019冠状病毒病患者的相关炎症指标结果[例(%)]
| 炎症指标 | 轻型组(n=12) | 普通型组(n=23) | 重型/危重型组(n=11) | |
|---|---|---|---|---|
| C反应蛋白 | ||||
| 0.068~8.200 mg/La | 10 | 14 (60.9) | 1 | |
| >8.200 mg/L | 2 | 9 (39.1) | 10 | |
| 降钙素原 | ||||
| 0~0.5 μg/La | 12 | 23 (100.0) | 11 | |
| 白细胞介素-6 | ||||
| 0~7 ng/La | 10 | 2 (8.7) | 2 | |
| >7 ng/L | 2 | 21 (91.3) | 9 | |
| 红细胞沉降率 | ||||
| 0~20 mm/1 ha | 11 | 10 (43.5) | 2 | |
| >20 mm/1 h | 1 | 13 (56.5) | 9 | |
| 血清铁蛋白 | ||||
| 正常值b | 10 | 8 (34.8) | 0 | |
| >正常值 | 0 | 15 (65.2) | 11 | |
| <正常值 | 2 | 0 | 0 | |
| 血乳酸 | ||||
| 0.6~2.2 mmol/La | 9 | 22 (95.7) | 6 | |
| >2.2 mmol/L | 3 | 1 (4.3) | 5 | |
注:a为解放军总医院第五医学中心检验科正常值范围;b为血清铁蛋白正常值范围,男性为30~400 μg/L,女性为13~150 μg/L
46例患者床旁胸部X线片提示,有肺部炎症患者34例(73.9%),其中双肺炎症17例(37.0%),左肺炎症4例(8.7%),右肺炎症13例(28.3%)。
目前,2019新型冠状病毒的传染源主要是COVID-19患者,无症状感染者也可能成为传染源。文献报道,武汉市的疑似或确诊病例多有华南海鲜市场的流行病学接触史[3]。对武汉市138例COVID-19患者的研究发现,41.3%为院内感染,其中29.0%为医护人员,12.3%为普通住院患者[4]。与武汉市疫情不同,北京市确诊病例以输入性为主,并且多为聚集性疫情。本研究中的46例确诊患者潜伏期为(4.85±3.00) d,最长潜伏期为13 d。
本研究发现,COVID-19患者的临床症状以发热为主。而严重急性呼吸综合征(severe acute respiratory syndrome, SARS)起病早期即出现高热、呼吸困难[5]。COVID-19患者多以中低热起病,少数患者可出现高热或伴寒战。超过50%的患者出现乏力和咳嗽症状,多为刺激性干咳,32.6%的患者伴有咳痰,但痰量较少,以白黏痰为主。部分患者出现头晕、头痛、肌肉酸痛和胸闷气喘等症状;出现流涕和鼻塞,以及腹泻症状的患者各1例。Chen等[6]研究发现,COVID-19患者中有发热症状者占83%,咳嗽占82%,头痛占8%,咽部不适占5%,流涕占4%,腹泻占2%,与本研究结果相似。本研究中,重型/危重型组共有11例,年龄为(56.4±15.4)岁。合并基础疾病者7例(5例高血压,1例2型糖尿病,1例哮喘),占本研究合并基础病患者人数的7/13;因此,重型/危重型患者存在高龄及合并基础疾病比例较高的现象。
12例患者出现白细胞计数水平下降,32例患者中性粒细胞计数水平正常;本研究有8例患者出现肝功能异常(均已除外病毒性肝炎和酒精性肝炎)。多数SARS患者在病程的2~3周可出现肝功能指标轻度至中度升高[7];结合本研究结果提示,COVID-19患者住院期间需密切监测肝功能指标的变化。研究显示,中东呼吸综合征(Middle East respiratory syndrome, MERS)和SARS均可发生急性肾功能衰竭[8,9];同时,10%的COVID-19患者可伴有血肌酐水平升高[2];而本研究中,患者的血肌酐值均在正常值范围内,这可能与样本量较少相关。
在外周血淋巴细胞亚群分析中,可见T淋巴细胞计数、CD4+T淋巴细胞计数、CD8+T淋巴细胞计数在各组患者中均有不同程度下降。3组T淋巴细胞计数、CD8+T淋巴细胞计数比较差异均有统计学意义;但进一步行2组间比较时,各P值经校正后均>0.017。CD4+T淋巴细胞计数降低的患者数分别为轻型1例,普通型11例,重型/危重型5例,但3组间P>0.05。出现上述结果,分析原因可能与研究样本量较少有关。有研究显示,CD4+T淋巴细胞和CD8+T淋巴细胞在抗体产生、抗原活化、直接杀伤病毒、免疫调节等过程中发挥至关重要的作用[10,11]。重型/危重型患者T淋巴细胞计数、CD4+T淋巴细胞计数、CD8+T淋巴细胞计数下降的概率可能会更高,COVID-19重型/危重型患者淋巴细胞计数减少的原因需进一步研究。
约50%患者出现CRP、IL-6、ESR、血清铁蛋白水平升高。亚组分析显示,重型/危重型较轻型和普通型患者更易发生CRP水平升高,普通型和重型/危重型患者更易出现IL-6、ESR和血清铁蛋白水平升高。CRP、IL-6、ESR水平升高可能与病毒在体内导致炎症风暴有关。研究显示,SARS冠状病毒在发病2周内可诱导相关炎性因子和趋化因子表达升高,引发炎症风暴,导致肺部炎症反应和损伤[12]。铁蛋白H亚基可与B淋巴细胞和T淋巴细胞结合,对免疫和炎症反应起到一定调节作用[13]。结合本中心治疗经验,血清铁蛋白水平的变化与COVID-19危重型患者的转归有密切联系,需进一步研究。既往研究发现,细菌毒素可诱导降钙素原的合成,而病毒感染时体内可产生γ干扰素,抑制降钙素原合成[14]。本研究中,患者降钙素原水平均未见升高。有研究报道,COVID患者降钙素原水平升高比例仅占3%~6%[3,6],提示降钙素原可作为2019新型冠状病毒感染与细菌性感染鉴别诊断的重要指标。虽然本研究中血乳酸水平升高患者所占比例≤20%,但是亚组分析提示重型/危重型患者较轻型更易出现血乳酸水平升高,结合本中心临床观察发现,随着患者病情的发展,血乳酸水平升高患者占比上升,考虑为组织缺氧低灌注导致,需密切观察,及时处理[15]。
46例患者均行床旁胸部X线检查,COVID-19普通型患者X线片表现主要是单肺或双肺多发实变影,以下肺和外周带常见,重型/危重型患者表现为两肺弥散性实变阴影,呈"白肺"表现,可伴有少量胸腔积液。虽然床旁胸部X线检查方便,易于执行,但与胸部CT检查相比,X线检查漏诊、误诊率较高,故在条件允许的情况下,建议首选胸部CT检查。
综上所述,46例北京市COVID-19患者的流行病学特征以输入性病例和聚集性病例为主。临床表现以发热、乏力、咳嗽为主。重型/危重型患者可出现CRP、IL-6、ESR、血清铁蛋白、血乳酸水平升高。因样本量的限制,危重型患者淋巴细胞减少的现象尚待进一步研究明确。
所有作者均声明不存在利益冲突



























