
原发性阿米巴脑膜脑炎(primary amebic meningoencephalitis,PAM)是由自由生存阿米巴引起的一种罕见的中枢神经系统感染,福氏纳格里阿米巴(Naegleria fowleri)是PAM的主要病原体。现报道1例由福氏纳格里阿米巴感染所致PAM病例。患者急性起病,早期表现为头痛、发热、流感样症状,后迅速进展为意识障碍、昏迷,经脑脊液宏基因组学第二代测序及鼻拭子检出福氏纳格里阿米巴明确诊断,给予美罗培南、万古霉素抗感染治疗,更昔洛韦抗病毒治疗,亚冬眠疗法脑保护,并尝试脑室外引流,脑室给药两性霉素B等方法积极抢救,仍进展为脑疝,最终脑死亡。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
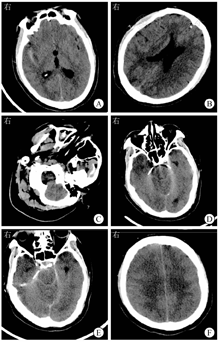
患者男,55岁,2021年9月14日因"头痛、发热2 d,意识模糊1 d"入江阴市人民医院。2021年9月12日患者出现头痛、发热,症状逐渐加重,伴全身乏力,9月13日至当地卫生院予以静脉滴注头孢呋辛(1.5 g,2次/d)和利巴韦林(0.5 g,2次/d)。补液结束后患者不能理解他人语言,且困倦明显。9月14日患者困倦较前加重,遂至江阴市人民医院就诊。患者有常年出差史,入院前2 d从山东省返回江阴市,发病前1周有在野外河流中游泳史,其余病史无特殊。入院体格检查:体温为38.9 ℃,心率为112次/min,呼吸为35次/min,血压为189/103 mmHg(1 mmHg=0.133 kPa)。神志模糊,格拉斯哥昏迷评分(Glasgow coma scale,GCS)为10分(E4V1M5),查体不配合,可自主睁眼,混合性失语,双侧瞳孔直径为2 mm,对光反应迟钝,双肺呼吸音清,未闻及明显干、湿啰音,心律齐,未及杂音,腹软,无肌紧张。四肢疼痛刺激可见自主活动,四肢肌张力不高,左侧巴宾斯基征可疑阳性,克尼格征(+),布鲁津斯基征(+),颈强直(+)。实验室检查:白细胞计数为6.60×109/L,中性粒细胞绝对值为5.10×109/L,中性粒细胞比例为0.937;尿常规示葡萄糖为(4+);空腹血糖为13.1 mmol/L,CRP为167.0 mg/L,降钙素原为1.07 μg/L,纤维蛋白(原)降解产物为33.9 mg/L,纤维蛋白原为5.73 g/L,D-二聚体为7.77 mg/L,抗凝血酶Ⅲ百分比为0.739, IL-1β为6.45 ng/L,IL-6为267.0 ng/L,TNF-α为13.3 ng/L,神经元特异性烯醇化酶为64.0 μg/L。入院后行腰椎穿刺术,术中可见黄色混浊脑脊液流出,呈米汤样,脑脊液压力>400 mmH2O(1 mmH2O=0.009 8 kPa),脑脊液未镜检,脑脊液常规检测及脑脊液墨汁染色示单个核细胞比例为0.269,多个核细胞比例为0.731,脑脊液蛋白定性检查(潘氏试验)为阳性,红细胞计数为6.0×109/L,白细胞计数为32.9×109/L,墨汁染色为阴性,脑脊液生物化学检测示葡萄糖为0.54 mmol/L,蛋白质为1.84 g/L。入院当日行头颅CT检查示右侧上颌窦霉菌性炎症可能(图1A),脑组织基本正常(图1B)。给予头孢曲松(2.0 g,1次/d)抗感染,更昔洛韦(0.25 g,2次/d)抗病毒,因患者情况迅速恶化,立即升级为广谱抗菌药物(美罗培南、万古霉素)抗感染,辅以镇痛镇静,亚冬眠疗法脑保护(氯丙嗪50 mg+异丙嗪50 mg+盐酸哌替啶100 mg,0.9%氯化钠溶液稀释至50 mL,每小时静脉泵入5 mL,冰毯物理降温,水温设置为4~10 ℃,体温设置为34~35 ℃),气管插管连接呼吸机辅助呼吸等治疗。患者病情进展极快,入院第2天复查头颅CT示右侧裂高密度影(图1C),经电子计算机断层扫描血管造影术(computed tomognelphyamgiog raphy,CTA)检查后排除脑血管出血,脑组织出现肿胀(图1D),复查CT示脑组织肿胀进一步加重,并发脑疝可能(图1E和图1F)。患者出现尿崩及神经源性休克,请神经外科会诊行脑室外引流,降低颅内压,并置入颅内压探头监测颅内压,术后复查CT示双侧大脑半球和小脑组织肿胀未见缓解。第3天外送脑脊液行宏基因组学第二代测序(metagenomic next-generation sequencing,mNGS),检出福氏纳格里阿米巴(Naegleria fowleri)序列(序列数为722 126)。鼻拭子涂片找到活动阿米巴滋养体,见图2。结合mNGS及鼻拭子涂片结果,诊断为福氏纳格里阿米巴引起的原发性阿米巴脑膜脑炎(primary amebic meningoencephalitis,PAM),立即请感染科会诊,给予两性霉素B 1.5 mg/(kg·d),经脑室引流管脑室内给药及联合静脉滴注利福平10 mg/(kg·d)治疗。给药过程中患者出现颅内高压(70 mmHg左右)、脑疝,自主呼吸消失,脑功能监护仪显示患者状态指数(patient safety index,PSI)持续监测为0,抑制率(suppression ratio)为100%,脑电活动差,脑室外引流无脑脊液引出,复查经颅多普勒超声提示颅内大动脉血流呈振荡血流改变,提示脑死亡,家属放弃治疗。

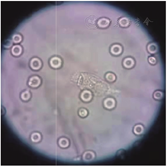

福氏纳格里阿米巴广泛存在于自然界尤其是淡水中,当人接触带虫水体时,其滋养体和包囊可以侵入人体的鼻黏膜进入颅内增殖,引起脑组织损伤,即PAM[1]。PAM发病率低,但进展迅速,病死率在95%~99%之间[2]。我国自1978年以来,仅有8例PAM报道,且患者全部死亡。该病夏季多发,且患者感染前多有游泳史。本病例发生于9月,患者发病前有野外河流游泳史;头颅CT检查提示右侧上颌窦炎症,后在鼻咽拭子中找到活动的阿米巴滋养体,考虑福氏纳格里阿米巴直接损伤患者鼻窦黏膜导致炎症,或患者原本存在鼻窦炎,福氏纳格里阿米巴通过破损的黏膜侵入;均符合该病的流行病学特点。
福氏纳格里阿米巴入脑后即迅速繁殖,表现为急性和暴发性出血性脑膜脑炎[3]。该病一般潜伏期为3~7 d,有时短至24 h[5],临床表现与结核性脑炎、化脓性脑炎相似,无特异性,早期表现为流感样症状,最突出的体征是明显的脑膜刺激征[6,7,8],但病情进展更快,1周内即可发展为脑疝甚至死亡[8]。本例患者入院前被误诊为上呼吸道感染,入院第2天出现脑疝,提示临床医师在遇到类似的病例时需要考虑福氏纳格里阿米巴感染引起的PAM。患者既往无糖尿病病史,但血糖、尿糖均高,结合后期出现尿崩,考虑为中枢神经系统受损导致,但具体机制尚不明确[9,10]。另外,患者CT表现为进行性脑水肿[11],右侧裂高密度影,后经CTA检查排除脑血管相关性疾病,考虑阿米巴引起脑实质出血性炎症导致继发性蛛网膜下腔出血,与陈宝建等[3]的报道类似。
PAM早期诊断非常重要,但难度高,唯一可靠的确诊依据是查获病原体[9]。由于福氏纳格里阿米巴常侵入脑脊液,所以可以通过脑脊液确诊[3]。在基层医院,直接涂片法或碘液染色涂片法镜检是检测福氏纳格里阿米巴最快速和常规的做法。需要注意的是一般染色法难以辨认福氏纳格里阿米巴,需将脑脊液制成湿片,应用位相显微镜检查才易查获[12]。脑脊液不能冷藏,也不宜离心沉淀,前者可杀死福氏纳格里阿米巴,后者则减低其活动力。另外,mNGS作为新型检测手段,灵敏度高,高效、快速,尤其适用于中枢神经系统感染检材量少的情况[13]。有专家共识建议将mNGS作为急性中枢神经系统感染的二线首选检测手段[13]。本例患者通过mNGS检测出大量福氏纳格里阿米巴序列,结合鼻拭子涂片找到活动的阿米巴滋养体,40 h内即明确诊断,相较既往病例,诊断速度大幅提高。但由于缺乏经验,未对本例患者的脑脊液进行早期镜检。如能早期进行涂片检查,可能会更早发现病原体,从而更早诊断,更早进行针对性治疗。
治疗方面,福氏纳格里阿米巴感染所致的PAM至今无特效药物。目前为止,两性霉素B是唯一有效的药物,存活病例均使用两性霉素B或联合利福平、氯硝丙唑、氟康唑治疗[14]。美国CDC建议常规两性霉素B静脉注射及鞘内给药[15]。国内尚无鞘内给药相关报道,但国内专家共识也指出[16],中枢神经系统感染治疗中,当静脉用药效果不明显而颅内感染非常严重时,可以考虑脑室内或鞘内注射抗菌药物[16]。本病例尝试将两性霉素B通过脑室内给药并联合利福平治疗,但治疗过程中患者仍因脑疝引起脑死亡,最终家属放弃治疗。
综上所述,PAM发病率低,病情进展迅速,病死率高;有疫水接触史和上呼吸道感染史有助于诊断;直接涂片或碘液染色镜检是基层医院检测阿米巴最快速和常规的做法,脑脊液mNGS是快速、高效的诊断方法;需进一步探索有效的治疗药物,改善给药方式(脑室内给药)值得尝试。
所有作者均声明不存在利益冲突



























