
回顾性分析新型冠状病毒肺炎(COVID-19)伴腹泻患者的临床特征。
收集2020年1月11日至2月6日武汉大学人民医院收治的663例COVID-19确诊患者的临床资料,根据是否伴有腹泻分为腹泻组和非腹泻组。比较两组患者基线特征、基础疾病史、临床表现、胸部CT表现、实验室检查结果、病情严重程度和死亡情况的差异。采用卡方检验和Fisher确切概率法进行统计学分析。
663例COVID-19患者中,有70例(10.6%)患者伴有腹泻症状。腹泻组乏力和LDH水平升高的患者比例均高于非腹泻组[分别为58.6%(41/70)比28.2%(167/593)、64.2%(43/67)比50.4%(277/550)],差异均有统计学意义(χ2=26.891、4.566,P均<0.05)。腹泻组与非腹泻组有胸部CT肺炎表现者比例比较[100.0%(62/62)比99.4%(529/532)]差异无统计学意义(P>0.05)。腹泻组轻型和普通型、重型、危重型的患者比例与非腹泻组比较[分别为35.7%(25/70)比38.6%(229/593)、50.0%(35/70)比47.2%(280/593)、14.3%(10/70)比14.2%(84/593)]差异无统计学意义(P均>0.05)。腹泻组轻型和普通型、重型、危重型患者的死亡比例与相应临床分型的非腹泻组比较[分别为0比0.5%(3/593)、0比0、1.4%(1/70)比3.5%(21/593)]差异均无统计学意义(P均>0.05)。
COVID-19伴腹泻患者更易出现乏力和LDH水平升高,腹泻与COVID-19患者的病情严重程度并无明显关联。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
新型β属冠状病毒引起的新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)以肺部感染为主,可累及肝、脾、心脑血管和胃、食管等多个器官,严重者可发展为急性呼吸窘迫综合征、代谢性酸中毒和多器官功能障碍综合征,危及患者生命。患者多以发热、干咳和乏力起病,少数伴有鼻塞、流涕、咽痛、肌痛和腹泻等,部分患者可无明显症状。对COVID-19患者尤其是非呼吸道症状起病的非典型病例的早期发现和诊断,对COVID-19的防控有重要意义。
临床诊治中发现部分COVID-19患者以腹泻为首发症状或伴随症状就诊。Wang等[1]研究发现10.1%(14/138)的COVID-19患者首发症状是腹泻、恶心等消化道症状,提示COVID-19可能存在消化道损害,应重视COVID-19的腹泻等消化道症状。本研究回顾性分析了70例伴腹泻的COVID-19患者的临床特征,以期为该病的诊治和防控提供参考。
收集2020年1月11日至2月6日武汉大学人民医院收治的663例COVID-19确诊患者。诊断标准依据《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》[2](以下简称诊疗方案第五版)中湖北省标准:①无论有无流行病学史,患者只要同时符合"有发热、呼吸道症状"和"发病早期白细胞计数正常或降低,淋巴细胞计数降低"这2项临床表现,即考虑为疑似病例;②具有肺炎影像学特征的疑似病例为临床诊断病例;③经咽拭子实时荧光定量PCR病毒核酸检测为阳性的疑似或临床诊断病例为确诊病例。依据诊疗方案第五版,将患者分为轻型、普通型、重型和危重型。
从武汉大学人民医院电子病历系统中采集患者的一般信息、基础疾病史、临床症状、胸部CT表现、实验室检查结果等,并于2020年2月6日确定患者的临床分型和死亡情况。本研究通过武汉大学人民医院伦理委员会审核批准(WDRY2020-K128)。
腹泻指每天3次及以上的稀便或水样便[3]。根据2020年1月11日至2月6日是否出现腹泻症状,将663例COVID-19患者分为腹泻组和非腹泻组。比较两组患者的基线特征、基础疾病史、临床表现、胸部CT表现、实验室检查、病情严重程度和死亡情况。实验室检查指标的正常参考值如下:白细胞计数为3.5×109~9.5×109/L,中性粒细胞计数为1.8×109~6.3×109/L,淋巴细胞计数为1.1×109~3.2×109/L,血红蛋白水平为130~175 g/L,ALT水平为9~50 U/L,AST水平为15~40 U/L,LDH水平为120~250 U/L,血肌酐水平为57~111 μmol/L,白蛋白水平为40~55 g/L,超敏C-反应蛋白(hypersensitive C-reactive protein, hs-CRP)水平为0~5 mg/L。
应用SPSS 25.0软件进行统计学分析。呈偏态分布的计量资料以中位数(下四分位数,上四分位数)表示,组间比较采用Mann-WhitneyU检验。计数资料以例数和百分数表示,组间比较采用卡方检验或Fisher确切概率法。P<0.05为差异有统计学意义。
663例COVID-19患者中,年龄为58.0岁(44.0岁,69.0岁),年龄范围为16~95岁;男321例(48.4%),女342例(51.6%);腹泻组70例(10.6%),非腹泻组593例(89.4%)。轻型和普通型患者254例(38.3%),重型患者315例(47.5%),危重型患者94例(14.2%)。
见表1,发热是COVID-19患者最常见的症状(79.5%),其次为咳嗽(61.8%)和乏力(31.4%);常见的基础疾病包括心血管(24.7%)、内分泌(10.1%)和呼吸系统疾病(7.7%)。白蛋白水平降低(72.2%,444/615)、hs-CRP水平升高(71.2%,388/545)、淋巴细胞计数降低(54.6%,338/619)和LDH水平升高(51.9%,320/617)是COVID-19患者常见的实验室检查异常结果。594例患者行胸部CT检查,其中550例(92.6%)表现为双侧肺炎,41例(6.9%)表现为单侧肺炎,3例(0.5%)未见肺炎表现。所有患者咽拭子核酸检测均呈阳性。
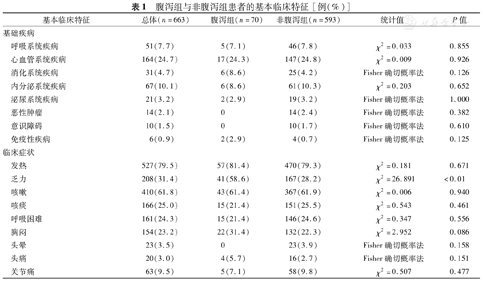
腹泻组与非腹泻组患者的基本临床特征[例(%)]
腹泻组与非腹泻组患者的基本临床特征[例(%)]
| 基本临床特征 | 总体(n=663) | 腹泻组(n=70) | 非腹泻组(n=593) | 统计值 | P值 | |
|---|---|---|---|---|---|---|
| 基础疾病 | ||||||
| 呼吸系统疾病 | 51(7.7) | 5(7.1) | 46(7.8) | χ2=0.033 | 0.855 | |
| 心血管系统疾病 | 164(24.7) | 17(24.3) | 147(24.8) | χ2=0.009 | 0.926 | |
| 消化系统疾病 | 31(4.7) | 6(8.6) | 25(4.2) | Fisher确切概率法 | 0.126 | |
| 内分泌系统疾病 | 67(10.1) | 6(8.6) | 61(10.3) | χ2=0.203 | 0.652 | |
| 泌尿系统疾病 | 21(3.2) | 2(2.9) | 19(3.2) | Fisher确切概率法 | 1.000 | |
| 恶性肿瘤 | 14(2.1) | 0 | 14(2.4) | Fisher确切概率法 | 0.382 | |
| 意识障碍 | 10(1.5) | 0 | 10(1.7) | Fisher确切概率法 | 0.610 | |
| 免疫性疾病 | 6(0.9) | 2(2.9) | 4(0.7) | Fisher确切概率法 | 0.125 | |
| 临床症状 | ||||||
| 发热 | 527(79.5) | 57(81.4) | 470(79.3) | χ2=0.181 | 0.671 | |
| 乏力 | 208(31.4) | 41(58.6) | 167(28.2) | χ2=26.891 | <0.01 | |
| 咳嗽 | 410(61.8) | 43(61.4) | 367(61.9) | χ2=0.006 | 0.940 | |
| 咳痰 | 166(25.0) | 15(21.4) | 151(25.5) | χ2=0.543 | 0.461 | |
| 呼吸困难 | 161(24.3) | 15(21.4) | 146(24.6) | χ2=0.347 | 0.556 | |
| 胸闷 | 154(23.2) | 22(31.4) | 132(22.3) | χ2=2.952 | 0.086 | |
| 头晕 | 23(3.5) | 0 | 23(3.9) | Fisher确切概率法 | 0.158 | |
| 头痛 | 20(3.0) | 4(5.7) | 16(2.7) | Fisher确切概率法 | 0.151 | |
| 关节痛 | 63(9.5) | 5(7.1) | 58(9.8) | χ2=0.507 | 0.477 | |
腹泻组患者年龄为57.0岁(43.5岁,67.0岁),男31例(44.3%),29例(41.4%)患者至少患有1种基础疾病。非腹泻组患者年龄为58.0岁(44.0岁,69.0岁),男290例(48.9%),221例(37.3%)患者至少患有1种基础疾病。腹泻组与非腹泻组患者年龄、性别构成比和基础疾病史比较差异均无统计学意义(P均>0.05)。
腹泻组有1例COVID-19患者仅有腹泻症状。见表1,腹泻组与非腹泻组患者最常见的临床症状仍是发热(81.4%和79.3%),其次为咳嗽(61.4%和61.9%)和乏力(58.6%和28.2%);腹泻组乏力患者比例高于非腹泻组,差异有统计学意义(χ2=26.891,P<0.01);腹泻组与非腹泻组分别有31.4%(22/70)、22.3%(132/593)的患者出现胸闷,但差异无统计学意义(χ2=2.952,P=0.086),其他临床症状比较差异亦均无统计学意义(P均>0.05)。
腹泻组62例患者行胸部CT检查,其中58例(93.5%)表现为双侧肺炎,4例(6.5%)表现为单侧肺炎;非腹泻组532例患者行胸部CT检查,其中492例(92.5%)表现为双侧肺炎,37例(7.0%)表现为单侧肺炎,3例(0.6%)未见肺炎表现。腹泻组与非腹泻组有胸部CT肺炎表现者比例比较[100.0%(62/62)比99.4%(529/532)]差异无统计学意义(P>0.05)。
腹泻组LDH水平升高者的比例高于非腹泻组[64.2%(43/67)比50.4%(277/550)],差异有统计学意义(χ2=4.566,P=0.033)。腹泻组与非腹泻组白细胞计数降低或正常[85.1%(57/67)比87.3%(482/552)]、中性粒细胞计数升高[23.9%(16/67)比31.3%(173/552)]、淋巴细胞计数降低[55.2%(37/67)比54.5%(301/552)]、血红蛋白水平降低[37.3%(25/67)比35.1%(194/552)]、ALT水平升高[28.4%(19/67)比24.0%(132/550)]、AST水平升高[28.4%(19/67)比27.6%(152/550)]、血肌酐水平升高[14.9%(10/67)比10.5%(58/550)]、白蛋白水平降低[77.6%(52/67)比71.5%(392/548)]和hs-CRP水平升高[75.8%(47/62)比70.6%(341/483)]的患者比例比较差异均无统计学意义(P均>0.05)。
腹泻组轻型和普通型、重型、危重型的患者比例与非腹泻组比较[分别为35.7%(25/70)比38.6%(229/593)、50.0%(35/70)比47.2%(280/593)、14.3%(10/70)比14.2%(84/593)]差异均无统计学意义(P均>0.05)。截至2020年2月6日,腹泻组患者死亡比例与非腹泻组比较[1.4%(1/70)比4.0%(24/593)]差异无统计学意义(Fisher确切概率法,P=0.503)。腹泻组轻型和普通型、重型、危重型患者死亡比例与相应临床分型的非腹泻组比较[分别为0比0.5%(3/593)、0比0、1.4%(1/70)比3.5%(21/593)]差异均无统计学意义(P均>0.05)。
COVID-19引起的腹泻、恶心和呕吐等消化道症状越来越受到关注。为更好地诊治COVID-19患者并阻断疾病传播,消化科医师必须重视COVID-19的消化道症状。腹泻是COVID-19患者最常见的消化道症状之一,目前关于COVID-19伴腹泻患者的临床特征知之甚少。
本研究中有1例患者仅出现腹泻症状,而无典型的发热、咳嗽等症状,Wang等[1]也发现部分患者以腹泻为首发症状就诊,这与中东呼吸综合征(Middle East respiratory syndrome, MERS)和严重急性呼吸综合征(severe acute respiratory syndrome, SARS)类似[4]。在COVID-19流行期间,需对消化科门诊的单纯腹泻患者提高警惕,关注患者的流行病学史,必要时加做胸部CT检查和病毒核酸检测,仔细鉴别,避免漏诊。
本研究共纳入70例伴腹泻的COVID-19患者,腹泻发生率为10.6%,与多数研究的3.7%~10.1%相近[1,5,6]。腹泻与COVID-19病死率也无明显关联,与其他研究一致[1,5]。已有研究表明LDH水平可部分反映COVID-19的病情严重程度[5],本研究结果显示腹泻组LDH水平升高者比例高于非腹泻组,这一差异或可间接反映腹泻与疾病严重程度的关系。腹泻组患者中出现乏力者较多,这可能与腹泻患者进食受限,常伴有腹痛、腹胀等不适,以及水电解质紊乱有关。在对COVID-19患者的临床治疗中,仍需重点关注呼吸和循环系统的危重表现,对于腹泻症状以对症处理为主,同时不可忽视腹泻可能引起的水电解质、酸碱平衡紊乱和肝损伤,以免加重病情。
COVID-19的腹泻发生率可能低于SARS(20%~38.4%)[7,8,9]和MERS(26%~40%)[4,10,11]。目前关于2019新型冠状病毒(2019 novel coronavirus,2019-nCoV)对肠道损伤的证据不足,鉴于严重急性呼吸综合征冠状病毒(severe acute respiratory syndrome coronavirus, SARS-CoV)对肠道结构的损伤很小,SARS患者的腹泻也通常呈自限性[7,9],故推测COVID-19相关的肠道病变可能也较轻。
研究表明,2019-nCoV与SARS-CoV经相同的血管紧张素转换酶2(angiotensin converting enzyme 2, ACE2)受体入侵细胞[12],而ACE2除了在肺组织中高表达,也大量存在于小肠上皮细胞中,其表达水平甚至高于肺组织[3,13]。ACE2在调节肠道免疫和微生态方面具有重要作用,ACE2缺失会显著增加上皮损伤所致肠道炎症的易感性[14]。由此推断2019-nCoV可能通过ACE2入侵肠上皮细胞后,造成细胞病变与损伤,病毒与ACE2的相互作用又会破坏其功能,从而发生肠道炎症,加之肠道菌群失调,肠道免疫功能下降,病毒进一步入侵,形成恶性循环。病变部位的炎性渗出导致腹泻的发生,炎症刺激又可使肠蠕动增强,加重腹泻。粪便常规和隐血试验也提示COVID-19患者的腹泻符合病毒性腹泻特征。研究发现,COVID-19患者体内的细胞因子过度活化,免疫失调,体内大量炎症细胞因子引起的"炎症风暴"也可能对肠道产生炎性损害,引起腹泻[15,16,17]。本研究中的腹泻患者未行粪便或肛拭子病毒核酸检测,尚需更多研究阐明COVID-19患者发生腹泻的原因。
目前尚缺乏2019-nCoV能够不被胃酸灭活并成功在肠道定植的直接证据,但已有研究显示粪便中能检测出2019-nCoV的RNA[18],并可从粪便中分离出活病毒株[19]。ACE2在肠道组织中高表达,肠道可能是2019-nCoV的靶器官之一,粪口传播可能是2019-nCoV的潜在传播途径[20]。本研究没有收集COVID-19患者的其他胃肠道症状,需要继续开展相关研究,进一步了解COVID-19消化道损害的特征。
综上所述,COVID-19患者腹泻的发生率为10.6%。腹泻与COVID-19患者的病情严重程度并无明显关联,腹泻患者更易出现乏力和LDH水平升高。COVID-19相关的肠道病变可能较轻。腹泻的发生可能与病毒复制造成的肠上皮细胞损伤和ACE2功能受损有关。临床需注意识别以腹泻为首发症状的COVID-19患者,重视腹泻患者可能出现的水电解质、酸碱平衡紊乱和肝损伤。
所有作者均声明不存在利益冲突



























