
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男,40岁,主诉进行性视物模糊、视力下降4个月,听力下降半个月余,言语含糊2 d。患者自诉视物模糊、双眼视物大小不一,于外院行眼球超声见玻璃体混浊,眼底荧光血管造影提示视网膜血管炎,眼眶增强MRI未见异常,临床考虑病毒感染可能,间断口服中药,症状无改善。半个月前患者出现听力下降,右耳为著,伴嗜睡、乏力、不愿活动,间断双手不自主抖动,时有自大、炫耀行为,外院行脑MRI平扫+增强示右侧岛叶、右侧尾状核头及邻近额颞叶异常信号,增强后轻度斑片状强化。患者2 d前出现言语含糊、恶心、呕吐、呃逆,就诊于本院,体格检查发现右睑下垂、声音嘶哑、右手震颤,检查过程中患者一过性双眼发直,左侧肢体抽搐,持续约30 s自行停止,后患者言语混乱,尿失禁1次。脑电图提示发作间期,脑电图中度不正常,各导联散在或阵发出现异常慢波活动;行腰椎穿刺,脑脊液压力19 cmH2O (1 cmH2O=0.098 kPa),脑脊液常规及生化检查示WBC计数296(括号内为正常参考值范围,下同;0~8)×106/L,单核细胞83.4%,蛋白质3.23(0.15~0.45) g/L,葡萄糖0.4(2.5~4.5) mmol/L,氯化物107(120~132) mmol/L,乳酸9.2(0.6~2.2) mmol/L。既往史:患者15年前诊断为肺结核;4年前因右睾丸肿物行右睾丸切除术,诊为自然杀伤细胞(natural killer cell, NK)/T细胞淋巴瘤,术后化疗4个疗程。
患者因颅内病变待查行18F-脱氧葡萄糖(fluorodeoxyglucose, FDG)PET/CT显像,结果示右侧颞叶前内侧、右侧岛叶、右侧壳核及尾状核头区代谢增高[最大标准摄取值(maximum standardized uptake value, SUVmax)18.3],右侧壳核及尾状核头明显肿胀,右侧侧脑室受压变窄,右侧小脑半球代谢较对侧减低;另外下丘脑、颅底多组颅神经根亦可见代谢增高,包括双侧动眼神经、三叉神经、听神经根(图1)。PET/CT躯干显像见C2~7、T11~L1水平椎管内脊髓代谢节段性增高(SUVmax 5.2),其余脏器未见明显代谢增高病灶(图2)。从定位诊断来看,听力下降定位于听神经、内侧膝状体、听辐射或颞横回;视力下降定位于视神经;肢体震颤定位于锥体外系;嗜睡定位于间脑;癫发作定位于大脑皮质;言语混乱、谵妄等精神行为异常定位于边缘系统;小便障碍定位于骶髓或马尾。患者的这些临床症状与PET/CT发现的异常代谢基本吻合。
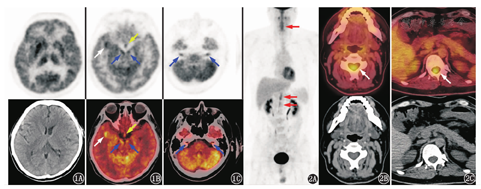

PET/CT的脑代谢异常比较受关注,但脊髓的代谢情况有时会被忽略。正常的脊髓可以有轻度的代谢增高,并且代谢分布不均匀。正常人的脊髓FDG摄取从延髓向下呈逐渐下降趋势,通常在C4~7、T11~L1节段的脊髓FDG代谢会比其他节段更高(如图3A),这与脊髓相应的解剖位置有关:C4~T1椎体水平脊髓(脊髓节段C4~T1)及T11~L1椎体水平脊髓(脊髓节段L4~S1)分别是颈膨大及腰骶膨大所在部位,主要发出支配上下肢的脊神经,该节段脊髓相对于其他部位脊髓有更多的神经纤维交叉,灰质成分相对多,神经传导功能较其他部位相对活跃[1,2,3,4]。本例患者脊髓的代谢增高区与脊髓生理性摄取增高的部位较为相似,但范围更大(C2~7、T11~L1),代谢增高更明显(摄取已明显高于肝脏),并且代谢更不均匀,加之患者有四肢活动、尿失禁方面的症状,所以本例患者脊髓的代谢增高是病理性的。
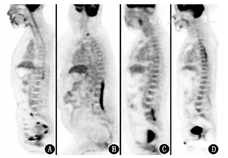

导致脊髓代谢增高的疾病有很多,如脊髓原发肿瘤、转移瘤、血液系统肿瘤、感染性疾病、免疫性炎性疾病、创伤或者局部治疗(如化疗、放疗、手术)后等,表现为脊髓不同节段、不同程度的代谢增高。受PET分辨率的限制,难以更精确地定位病变是位于脊髓、柔脊膜、或硬脊膜,需要辅助MRI,不同的定位可能有助于进一步鉴别诊断。就脊髓病变本身而言,若全身没有其他部位或脏器受累,只依靠PET/CT很难鉴别。图3B所示为1例淋巴瘤患者,主诉双下肢无力伴远端肢体麻木,肌电图提示双下肢神经源性损害,多次腰椎穿刺提示淋巴细胞性炎性反应,EB病毒(Epstein-Barr virus, EBV)的DNA为1 800拷贝/ml,激素及抗病毒治疗有效,但随后在治疗期间症状加重,PET/CT见T12~L4椎体水平脊髓肿胀,代谢异常增高,考虑淋巴瘤可能,最终患者确诊为脊髓弥漫性大B细胞淋巴瘤。
本例患者既往有睾丸NK/T细胞淋巴瘤病史,除脊髓病变外,脑实质亦受累,还有颅底神经根、下丘脑病变,故首先考虑中枢神经系统淋巴瘤复发可能。结外NK/T细胞淋巴瘤最常见的发病部位是鼻腔,其他部位如皮肤、肠道、睾丸等也可出现,是一种发展较快、侵袭性强的淋巴瘤。中枢神经系统淋巴瘤的病理特点是肿瘤细胞在血管周围间隙内浸润生长,由于对血管壁的广泛浸润导致血-脑屏障严重破坏;肿瘤多位于脑内靠近表面或中线的部位,好发于基底节、胼胝体、丘脑和脑室周围,肿瘤可单发也可多发,密度多较均匀,边界清晰,周围轻中度水肿,水肿程度低于高级别胶质瘤和转移瘤,钙化、出血和囊变非常少见。本例颅内病变以基底节区病变为主,基底节肿胀,周围水肿不明显,这些表现亦与中枢神经系统淋巴瘤的特点相符。除脑实质受累之外,淋巴瘤还可累及神经系统的各个层面,包括脊髓、脑脊膜、神经根、周围神经,这与本例脑、脊髓、颅神经根、下丘脑等同时受累的特点亦相符。
脊髓转移瘤也可表现为脊髓节段性代谢增高,主要见于肺癌、乳腺癌、肾细胞癌、黑色素瘤等,一般有明确病史,通常发生脊髓转移时肿瘤已全身广泛转移,PET/CT诊断相对容易。图3C所示为1例卵巢癌脊髓转移的患者,患者数年前行卵巢癌肿瘤细胞减灭术及多程化疗,3年前出现小脑转移,行多次手术切除及放疗,近1个月出现下肢活动不利、言语不清,PET/CT发现小脑术区复发,同时发现腰椎下段水平椎管内脊髓肿胀,代谢异常增高,考虑脊髓转移。而本例患者的颅内病变与实体瘤脑转移的表现不同,脑转移一般为类圆形实性或囊实性病灶,界限清晰,坏死、出血明显,周围水肿明显,占位效应显著。
感染性疾病同样可导致脊髓、脑代谢异常,包括病毒感染、各种细菌感染等。病毒性脑炎发病较快,早期以水肿为主要表现,CT急性期早期可表现正常或脑实质密度改变,MRI通常可见弥漫或者局限的长T1长T2信号,脑回肿胀,脑沟变浅,亚急性期以后由于血-脑屏障受损,可见斑片状强化。最常见的单纯疱疹病毒性脑炎可形成典型的"刀切"显像,即病变可从颞叶内侧面、额叶眶面延续累及扣带回、岛叶,基底节区不受累,与本例颅内病变的受累部位相反;巨细胞病毒脑炎可表现为脑室旁白质区异常信号,可累及基底节、脑干、海马等;EBV脑炎常累及基底节、丘脑,与本例的病变范围相似。病毒性脊髓炎炎性反应损伤脊髓平面以下常表现为各种功能障碍或不完全性障碍,临床表现为完全或不完全性截瘫,图3D为1例急性脊髓炎患者,其胸段脊髓代谢不均匀异常增高。本例患者既往有肺结核病史,还需鉴别中枢神经系统结核感染。中枢神经系统结核一般表现为结核性脑膜炎、颅内结核性肉芽肿、椎管内结核性蛛网膜炎,CT和MRI可发现蛛网膜炎、脑水肿、脑梗死、结核性肉芽肿等,脊髓受累时可见脊髓代谢弥漫不均匀增高,而本例颅内病变表现与结核性脑膜炎、结核性肉芽肿明显不同。
本例颅内病变还需鉴别自身免疫性脑炎的可能。自身免疫性脑炎多与作用于神经系统自身抗原的致病抗体有关,以边缘系统受累为主要表现,多为对称发生,少数为不对称受累。除边缘叶受累以外,自身免疫性脑炎还可累及基底节,表现为基底节肿胀、代谢增高;另外也可累及其他大脑皮质。本例有一侧基底节、边缘叶的代谢增高,与自身免疫性脑炎有相似之处,结合脊髓、颅底神经根等受累情况、既往淋巴瘤病史可资鉴别;另外本例患者血和脑脊液的各项抗神经抗原抗体检测均为阴性,亦不支持自身免疫性脑炎的诊断。
本例患者后再次行腰椎穿刺术,脑脊液病原学检查(细菌、真菌培养、抗酸染色、墨汁染色)均阴性,细胞学中见大量异型淋巴细胞,流式细胞学及免疫组织化学结果示CD3、CD2、CD56均阳性,结合病史,临床最终考虑颅内及脊髓病变为NK/T细胞淋巴瘤复发,给予地塞米松+甲氨蝶呤+异环磷酰胺+左旋门冬酰胺酶+依托泊苷(dexamethasone+methotrexate+isophosphamide+L-asparaginase+etoposide, SMILE)方案化疗。
中枢神经系统的疾病鉴别比较复杂,需要掌握基本的神经系统定位诊断,结合患者的临床症状解读图像,并且还要了解常见的神经系统疾病,才能更好地理解并分析PET/CT图像。
所有作者均声明不存在利益冲突


























