
患者男,86岁,主诉贫血2年,纳差6个月,视野缺损3个月。患者2年前体检时发现贫血,当时无特殊不适,未予重视;3个月前无明显诱因出现右眼视野缺损及视力减退,本院眼眶MRI示:视神经信号未见明显异常,眼科门诊诊断:考虑前部缺血性视神经病变。2个月前患者进食时双侧咬肌处疼痛,进食量较前减少,食欲不佳。本院胸腹盆部CT平扫提示右肺下叶实性结节;血常规示WBC、PLT大致正常,Hb 104(正常参考值范围:120~160) g/L;便潜血阳性(×1次);血红细胞沉降率(erythrocyte sedimentation rate, ESR)92(正常参考值范围:0~15) mm/1 h、C反应蛋白(C-reactive protein, CRP)22.23(提示急性炎性反应:>8.00) mg/L,结核感染T细胞斑点试验(T-cell spot of tuberculosis test, T-SPOT.TB)阴性,抗核抗体阴性,肿瘤标志物正常。既往史:原发性高血压10余年,糖尿病6年,高脂血症10余年,经药物治疗病情控制尚可;发现前列腺增生4年余。体格检查:双侧颈部、锁骨上可闻及血管杂音。颈动脉及椎动脉超声提示双侧颈动脉粥样硬化伴斑块形成,左侧颈外动脉轻度狭窄;右侧椎动脉阻力增高。临床为明确右肺结节性质及探查全身情况行18F-FDG PET/CT显像。
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男,86岁,主诉贫血2年,纳差6个月,视野缺损3个月。患者2年前体检时发现贫血,当时无特殊不适,未予重视;3个月前无明显诱因出现右眼视野缺损及视力减退,本院眼眶MRI示:视神经信号未见明显异常,眼科门诊诊断:考虑前部缺血性视神经病变。2个月前患者进食时双侧咬肌处疼痛,进食量较前减少,食欲不佳。本院胸腹盆部CT平扫提示右肺下叶实性结节;血常规示WBC、PLT大致正常,Hb 104(正常参考值范围:120~160) g/L;便潜血阳性(×1次);血红细胞沉降率(erythrocyte sedimentation rate, ESR)92(正常参考值范围:0~15) mm/1 h、C反应蛋白(C-reactive protein, CRP)22.23(提示急性炎性反应:>8.00) mg/L,结核感染T细胞斑点试验(T-cell spot of tuberculosis test, T-SPOT.TB)阴性,抗核抗体阴性,肿瘤标志物正常。既往史:原发性高血压10余年,糖尿病6年,高脂血症10余年,经药物治疗病情控制尚可;发现前列腺增生4年余。体格检查:双侧颈部、锁骨上可闻及血管杂音。颈动脉及椎动脉超声提示双侧颈动脉粥样硬化伴斑块形成,左侧颈外动脉轻度狭窄;右侧椎动脉阻力增高。临床为明确右肺结节性质及探查全身情况行18F-FDG PET/CT显像。
18F-FDG PET/CT图像见右肺下叶背段不规则实性结节,直径约1.1 cm,边缘毛糙,未见代谢活性,考虑可能为良性结节(图1)。此外,意外发现主动脉(升主动脉、主动脉弓、降主动脉、腹主动脉)、双侧胸廓内动脉、头臂干、双侧锁骨下动脉、双侧颈总动脉、颈外动脉、上颌动脉、颞浅动脉、双侧椎动脉、双侧髂总动脉及双侧股动脉管壁代谢弥漫增高(图1),SUVmax 5.2,血管壁代谢增高区呈连续、环周分布,尤其是头颈部各分支。PET/CT诊断:结合大血管典型受累部位及范围考虑,大动脉炎可能性大;患者病史中有视野缺损及视力下降,双侧颞下颌关节处在咀嚼时有疼痛,考虑与其供血动脉(颞动脉及上颌动脉)受累相关。临床最终诊断为巨细胞动脉炎,予泼尼松、环磷酰胺治疗后,眼部症状较前好转,缺损范围较前缩小,颞下颌关节处疼痛较前减轻,ESR降至7 mm/1 h,CRP降至0.83 mg/L。
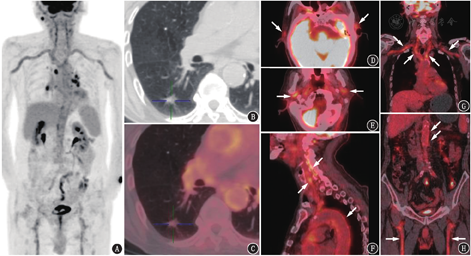

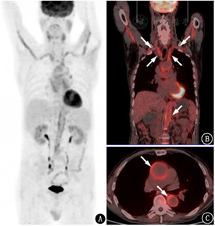
18F-FDG PET/CT除用于肿瘤性疾病外,也是炎性疾病诊断和评估的重要方法。18F-FDG PET/CT可以评价大动脉炎/巨细胞动脉炎患者受累血管壁的代谢情况,有时可以意外诊断大动脉炎/巨细胞动脉炎[1]。在不明原因发热的患者中,18F-FDG PET/CT可能发现尚未诊断的大动脉炎/巨细胞动脉炎,从而明确发热的原因(图2)。一般而言,18F-FDG PET/CT对大动脉炎/巨细胞动脉炎的诊断性能较好,诊断灵敏度为80%~90%,特异性为73%~98%[2]。但用该方法评估大动脉炎/巨细胞动脉炎时,需要注意以下问题。

1.PET/CT判读标准的问题。目前缺乏公认的基于18F-FDG摄取强度和摄取模式来定义血管炎的标准,所以PET/CT尚未成为大动脉炎/巨细胞动脉炎的标准化诊断工具。在2018年欧洲核医学协会、美国核医学与分子影像学会、美国国立卫生研究院PET小组发布的大血管炎18F-FDG PET/CT应用指南中,将大血管壁的摄取分为0~3级:摄取等于或低于纵隔血池为0级,摄取程度介于纵隔血池和肝脏之间为1级,摄取等于肝脏为2级,血管壁摄取高于肝脏为3级;3级提示大血管炎可能性大,0级和1级为阴性[2]。这样的分级和判读方法基于视觉分析,标准简单、统一、可重复性高且易于使用。但要注意,大部分大动脉炎/巨细胞动脉炎的PET研究是在注射显像剂后约1 h采集图像,因此这一判读标准是基于注射后1 h PET/CT显像的。延迟显像(2~3 h)可能会增加血管壁与血池本底的靶本比,在动脉粥样硬化的18F-FDG PET/CT评估中,指南建议在注射后2 h再采集PET图像,以更准确地测量血管壁的摄取[3]。但在大血管炎中,延迟PET显像的阳性判读标准及其意义尚需进一步的研究。
2.糖皮质激素使用的问题。糖皮质激素是大动脉炎/巨细胞动脉炎的标准治疗药物。由于糖皮质激素可能会降低血管壁的FDG摄取,并且增加肝脏的FDG摄取,应用糖皮质激素可能导致假阴性的判读结果,或低估血管炎的摄取程度。有研究发现,开始使用糖皮质激素3 d后,大血管壁的18F-FDG PET摄取明显降低,诊断灵敏度亦降低,而在使用糖皮质激素后3 d内,大血管壁的FDG摄取影响不大[4]。所以若要应用PET/CT评估大血管炎,应该尽早、并在应用糖皮质激素前进行检查,若已开始糖皮质激素治疗,在开始治疗的3 d内可能有一个诊断窗口期。
3.重要血管受累及PET假阴性的问题(图3,图4,图5)。大血管炎可以累及主动脉的各分支,重要的分支动脉受累可能引起相应症状。例如,本例患者的视野缺损和视力下降与上颌动脉受累相关;当冠状动脉受累时会产生心肌缺血相关症状(图3);颅内供血动脉受累可能产生脑缺血改变;腹部分支血管受累可能导致供血脏器缺血的表现(图4)。因此在图像判读时,对于不易观察的重要分支也要仔细辨认分析。
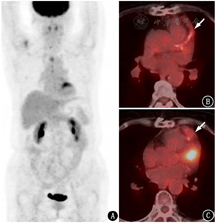



虽然文献报道18F-FDG PET/CT诊断大血管炎的灵敏度高[2],但在临床实践中,除了糖皮质激素的应用会导致假阴性,有时未经治疗且临床典型的大动脉炎/巨细胞动脉炎也会出现假阴性的PET结果(图5)。原因并不明确,也许与参与大血管炎的不同炎性反应通路有关。
大血管炎的18F-FDG PET/CT应用有很多问题尚未探明,除诊断的问题外,开始治疗后PET评估是否有意义、对于复发探测是否有意义等,仍有待更多研究去回答。18F-FDG PET/CT在肿瘤以外的应用在不断拓宽,能否好好运用这一武器,让临床认可,改变临床诊治路径,需要我们好好思考和探索。
所有作者声明无利益冲突


























