
PET可以实现局部体内肿瘤生物学的无创显像。通过设计放射性示踪剂来靶向与肿瘤相关的特定生物过程(例如肿瘤代谢、血流、增殖和肿瘤受体表达或配体结合),PET可以检测肿瘤扩散,表征肿瘤表型,并评估其对治疗的反应。例如,放射性标记的葡萄糖类似物18F-FDG糖代谢显像已被广泛用于完成上述3种任务,并在癌症护理中发挥着重要作用。然而,目前的临床实践通常是在示踪剂注射后的单个时间点进行显像(即静态显像),并没有使用PET肿瘤显像可提供的所有信息,尤其是在解决肿瘤检测以外的问题时,仅依赖从静态显像获得的示踪剂测量信息可能出现误导性结果。该篇论文由2部分组成,描述了肿瘤PET显像动力学分析的原理(第1部分),然后举例说明了肿瘤PET显像动力学分析的具体实现(第2部分)。该综述旨在介绍肿瘤显像中动力学分析的基本概念,阐明动力学分析如何增强对体内肿瘤生物学的理解,改进临床决策方法,并指导对静态图像定量测量的解释。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
PET分子显像通过量化放射性药物的辐射量来测量体内特定的生物过程。作为1种测定放射性核素绝对浓度的方法,PET本身就是1种定量显像方法。事实上,在标准临床实践中,18F-FDG SUV作为单个时间点(静态)示踪剂摄取的测量指标,在肿瘤学领域已被广泛接受[1,2]。然而,PET的定量能力远远超出了简单的静态摄取测量。PET可以量化放射性药物动力学的重要特征,例如组织输送、滞留和释放回血液,从而提供更全面的体内肿瘤生物学图像,并可以改善临床决策[3]。
该系列分为2部分,面向不熟悉药代动力学原理和示踪剂动力学分析的核医学从业者。第1部分主要介绍PET肿瘤显像中动力学分析的基本原理,以及建模、量化和解释PET示踪剂动力学的框架。第2部分说明了肿瘤PET动力学分析的具体实现,其与标准临床静态显像相比的优势,以及动力学原理可以指导静态PET图像的解释[4]。论文重点介绍与常见肿瘤应用相关的方法和示例,并强调18F-FDG是目前PET肿瘤显像最常用的放射性药物。同时,还讨论了其他新兴肿瘤显像探针。
本综述可作为肿瘤动力学分析的入门基础。对于那些想要更详细地回顾这些主题,包括基本的数学原理的人,建议阅读更全面的参考文献[5,6,7,8,9,10]。此外,该文重点介绍动态显像和动力学分析。因此,不讨论SUV以外18F-FDG摄取的静态测量方法,如肿瘤代谢体积和病灶糖酵解总量;这些话题在其他资料中有更深入的讨论[11]。
放射性药物注入血液后,会与组织发生一系列复杂的分子相互作用。图1显示从注射到癌细胞摄取的几个关键步骤的组合[12,13]:通过局部血流输送到肿瘤;通过肿瘤的毛细血管膜和组织液;通过特定的膜转运蛋白转运到细胞中;与靶分子(如肿瘤受体)结合或酶促改变后捕获[如18F-FDG通过己糖激酶转化为18F-FDG-6-磷酸(18F-FDG-6-P)];并通过与结合靶点解离或通过不再捕获分子的逆转酶改变(如通过葡萄糖-6-磷酸酶将18F-FDG-6-P转换回18F-FDG)从细胞中释放。
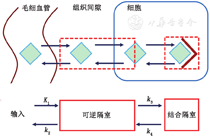

通过示踪剂注射后单个时间点显像,无法完全表征这一系列复杂的步骤。然而,时间分辨PET显像可以从示踪剂注射开始连续采集一系列动态图像,完全捕捉放射性药物传递、保留和释放的所有步骤(图1)。通过捕捉组织摄取的时间过程,并应用代表放射性药物药理学和生物化学的药代动力学模型,PET可以量化简单静态显像和SUV无法测量的特定生物现象,如转运和代谢[3]。既然在注射后的一段时间内可轻松高效地拍摄单张照片,那为什么还要经历额外的时间和复杂的动态显像以及示踪剂动力学分析呢?有几个原因。
首先,示踪剂动力学参数提供了与放射性药物靶点和疾病过程相关的生物学见解[8]。例如,动态18F-FDG可测量葡萄糖输送至肿瘤的速率及其代谢速率。而基质输送和使用之间的平衡或不平衡可预测重要结果,如治疗反应和生存率[14]。
其次,示踪剂动力学分析为PET图像提供了更精确的解读。例如,对于18F-FDGPET,在注射后几个小时其在血液中的浓聚仍然显著。因此,注射后1 h的静态肿瘤图像同时反映了未代谢的18F-FDG和被肿瘤葡萄糖代谢捕获的18F-FDG-6-P的混合物(18F-FDG的生物靶点)。扫描仪检测到两者具有相同的正电子发射同位素,因此静态PET显像无法区分18F-FDG和18F-FDG-6-P。然而,动态显像和动力学分析可以用血液中放射性18F-FDG的时间进程和组织中总的18F-FDG和18F-FDG-6-P来推断细胞内18F-FDG-6-P积聚速率,并提供更特异的肿瘤葡萄糖代谢估计[12,13]。这种能力在临床和临床试验中具有重要意义,如可以用于评估治疗反应[14,15,16]。
第三,动力学原理有助于避免在解释标准临床静态摄取图像时会出现的陷阱。例如,注射后18F-FDG在血液中的持续存在导致持续的示踪剂捕获(18F-FDG-6-P)。对于具有高葡萄糖代谢率的肿瘤,注射后1 h,SUV可以在15 min内增加30%以上[17]。因此,在临床和临床试验中,多次扫描时摄取时间的变动会极大地混淆治疗反应的评估[14,18]。动力学分析可以有效避免这一陷阱,并为静态显像提供校正方案。
这些观点表明,静态摄取测量(例如SUV)提供了1个临床实用的,有限但近似于放射性药物摄取动力学所携带信息的指标。此外,对于不同的示踪剂和肿瘤,显像的最佳时机和最佳摄取定量方法不一定相同。特别是在开发和早期测试新的放射性示踪剂时,或将现有示踪剂应用于新的肿瘤或治疗时,应首先侧重于动态显像和严格的动力学表征,以指导图像判读和临床解释[3,13]。通过详细的动力学分析,可以表征示踪剂摄取,以指导制定更适合临床的合理的简化方案。为了避免简化方案带来的缺陷,了解示踪剂动力学是十分必要的[8]。最近的例子是用于卵巢癌中多腺苷二磷酸核糖聚合酶表达的新型放射性示踪剂的开发,其中示踪剂动力学研究有助于确定患者体内示踪剂滞留的性质,并指导静态显像的方法路径[19]。即使可以进行合理的静态显像,通过动态采集和完整的动力学分析仍然可以获得静态显像无法提供的重要临床数据和生物学见解。后续综述第2部分将重点介绍此类例子。
1.概述。图2说明了动态PET显像(上)和动力学建模及分析(中)的概念框架。与标准临床显像的1个重要区别是,动态显像需要随时间收集动态体积的四维(3个空间维度和时间)显像数据。扫描期间获得的患者关键数据包括测量随时间变化的靶组织摄取曲线(时间-活度曲线),以及示踪物从血浆中清除的数据。靶组织摄取曲线可通过直接动态显像获得,而血浆清除曲线可通过血液采样、图像分析或这2种方法的结合来测量[8]。
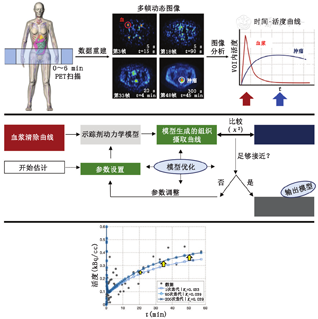

图2的中间部分概述了动力学分析方法。血浆清除曲线作为模型的输入函数,该模型描述了相关组织中示踪剂的药代动力学行为[5,9]。参数可以描述定量示踪剂动力学特征,包括示踪剂输送到组织、在组织中滞留或捕获以及流回血液。使用血浆清除曲线作为动力学模型的输入,可以对通常以1组微分方程形式设置的动力学参数进行数学集成,以生成模拟(模型生成)的组织曲线。然后将该曲线与患者显像测量的组织曲线进行比较,以估计拟合优度,通常使用χ2函数进行评估。参数估计过程包括对参数值进行迭代猜测,以使模型生成的血液曲线与实测血液曲线之间的差值(χ2值)最小为目标。这一过程被称为测量数据的模型拟合优化(图2,下),以得出与测量的PET数据最接近的模型参数值为动力学分析的目标。
2.数据采集。动态数据通常是在一段时间内在单个床位获取的,以测量示踪剂摄取的时间进程,并生成随时间变化的区域示踪剂浓度的四维数据集(图2,上)。
为了捕捉感兴趣组织的放射性示踪剂摄取的时间进程,在扫描期间,PET轴向视野通常集中在单个感兴趣的解剖区域上。考虑到有限的轴向场,研究者必须选择最理想的轴向位置进行显像。如果所有感兴趣的部位不包含在单个轴向视野中,研究者必须选择最佳扫描区域,包括一些病变而牺牲其他病变。此外,如果要使用图像衍生输入函数轴向视野还应包括1个大的动脉血池,如主动脉,以测量理想情况下位于感兴趣器官或病变上游位置的血液时间-活度曲线[20]。
待患者在扫描仪中定位后,对其注射放射性示踪剂,并根据示踪剂动力学要求在一段时间内连续显像。尽管快速团注通常是建模的理想选择,但其他方案可能更适合某些应用[21]。此外,对于长时间研究(如长达1 h的研究),如果患者在扫描过程中移动,则可能需要进行运动校正[22,23]。
动态显像数据要么以列表模式收集,在采集后解析为时间单元(以下称为帧);要么直接分为具有预定帧持续时间的正弦图。当前大多数的动态显像方案在注射后早期将数据解析为短帧(典型的18F示踪剂为5~10 s),以捕捉示踪剂在器官内较大血管和较小血管中的快速动态。初始推注后,当计数率较低且动力学不再快速变化时,帧持续时间通常会延长(1~5 min),以减少图像噪声(图2,上),然后分别重建每帧[8]。
为了用于动力学分析并进行比较,必须将所有时间-活度曲线校准为SUV(通常为mg/ml)或活度(例如Bq/ml)[8,9]的通用单位。这种校准适用于图像衍生的血液清除和组织曲线,但对于通过血液采样获得的血浆曲线,需要在微孔计数器和PET扫描仪之间进行交叉校准。动脉血样通常用于脑PET显像和动力学分析,但在肿瘤PET中不太常见。首先,心脏和主动脉等大血池结构经常出现在动态显像领域;其次,肿瘤患者经常接受多次扫描和毒性全身治疗,这使动脉血样采集面临很大挑战。为了解决这个问题,通常使用对大血池结构(如主动脉或心室)和静脉血液样本的图像分析来确定红细胞与血浆、母体放射性示踪剂与标记代谢物的放射性分数[8]。
3.动力学模型公式。动力学分析的下一步需要1个模型,通常是房室模型。模型公式需要涵盖生命系统中生物学和生物化学的复杂性,但同时,考虑到PET测量的四维数据集在空间、时间和统计上的局限性,会遇到各个方面的挑战[5,9,10,24]。因此,用于PET的房室模型通常仅代表决定示踪剂摄取时间进程的关键步骤:示踪剂传递、代谢或靶向结合。在临床前开发和早期人体试验期间进行的放射性示踪剂生物化学和药理学研究应为模型设计提供信息,以获得具有临床和生物学意义的模型参数,这些参数可以以合理的精度进行估计[10,24]。在解释动力学分析得出的参数估计时,重要的是考虑参数估计背后过程的生物复杂性,以及常见因素(如组织灌注、细胞密度和可能的药物效应)对PET示踪剂动力学的影响(图1)。
在PET的房室模型中,血浆清除曲线(血浆时间-活度曲线)是1个或多个隔室的输入(驱动函数)。隔室是表示示踪剂标记的虚拟结构,存在于介导示踪剂传递、保留和释放的关键步骤之间[10,24]。隔室可以代表整个组织、肿瘤细胞、亚细胞位置,或者通常代表与特定细胞类型相关的生化状态。例如,18F-FDG组织动力学通常建模为具有2个房室的模型[13,25,26]。第1种是游离或可逆的隔室,代表18F-FDG被输送到血管外组织的所有成分(细胞和组织间隙),但不被磷酸化所捕获。第2个是作为18F-FDG-6-P保留在细胞中的18F标记的捕获室。该室由已经被己糖激酶磷酸化并保留在细胞内的18F-FDG组成,除非其通过葡萄糖-6-磷酸酶的去磷酸化释放到可逆的18F-FDG室。在典型的模型图中,隔室用方框表示,血液和隔室之间的传输用箭头表示。血液被认为是PET动力学分析的驱动函数,代表全身血液池的系统输送和清除。在这种形式中,每个箭头表示物理或生物化学转变,并表示描述运输系统的差分方程(作为微分方程的近似值)。典型肿瘤学模型的相关参数如下所述,并总结在表1中。
图3说明了最常用于PET肿瘤放射性示踪剂的一室和二室模型(上,中)以及18F-FDG动力学模型作为二室模型的具体实现。血浆输入曲线作为模型的驱动函数,按惯例不算作1个隔室,但在药理学等其他领域,血液或血浆清除曲线是动力学分析的1个重点,并作为1个隔室被包括在内[27]。
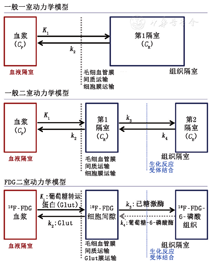

为了说明动力学模型的公式,先从描述了仅可逆地运入和运出组织的示踪剂的简单一室模型(图3,上)开始介绍。如第2部分所述,此类模型已用于使用82Rb或15O标记的水[28,29,30,31]来估计组织灌注(K1)。该简单模型仅包括从血液转移到隔室[K1(ml·min-1·cm-3)]和从隔室流回血液[k2(1/min)][28]。为了说明模型的图形描述与模型的数学公式之间的关系,用进入隔室的箭头[应用于血浆时间-活度曲线(CP)的K1所描述的血液到组织的运输]和从隔室流出的箭头(用k2描述)表示在小时间增量(Δt)上单个隔室的活度(CR)。一室模型可逆室差分方程如下:
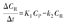
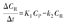
血液浓度通常以Bq/ml为单位测量;室浓度单位为Bq/cm3组织,或者,如果密度已知,则用Bq/g组织。
一种常见的约定是使用大写K表示与物理量直接相关的参数[5,9]。例如,15O-水的K1等于组织血流量(灌注,通常以ml·min-1·cm-3组织为单位)[28],可以通过包括显像和非显像的各种方法来测量。源自隔室的那些参数通常被分配1个小写k,并具有时间常数单位,通常为1/min。小写k参数对模型优化至关重要,但通常很难与可测量的量相关联。而K参数可以描述与可测量的量相关的稳态动力学特征。例如,一室模型的分布体积,通常称为VT,表示隔室中示踪剂与血液在平衡状态下的比例,由K1/k2(ml/cm3)给出。对于15O-水,VT被解释为组织水,该量可以通过干燥组织样本轻松测量,并且可以在某些情况下(例如乳腺癌)间接估计肿瘤细胞数[28,32]。实际上,大多数肿瘤放射性药物都有生物化学或分子靶点,可将示踪剂保留在癌细胞内或癌细胞上。这需要第2个隔室来描述放射性药物与结合靶点的相互作用(图3,中)。与一室模型类似,二室模型包括向可逆室输送[K1(ml·min-1·cm-3)]和从可逆室流出[k2(1/min)]。此外,该模型还包括从可逆室到第2结合或捕获隔室的底物-靶结合或代谢转化率[k3(1/min)]。第2隔室也可以有1条从结合隔室返回可逆隔室的流出通道[k4(1/min)]。
为了便于说明,将二室模型的差分方程与一室模型方程进行比较。可逆隔室现在有2个输入源(由K1描述的血浆传输,由k4描述的结合隔室流出)和2条流出路径(到血浆,由k2描述;到捕获或结合的隔室,由k3描述),得出以下二室模型可逆室差分方程:
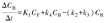
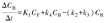
对于包括18F-FDG在内的许多肿瘤代谢示踪剂[2,33,34],第2隔室在很大程度上是不可逆的(k4等于或接近0)。在这种情况下,整体示踪剂摄取和保留最好用代谢通量常数(Ki)来描述,该常数表示示踪剂从血液移动到组织中被捕获的速度。Ki可以表示为K1、k2和k3的组合:
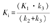
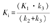
Ki通常被称为宏观参数,由单个速率参数(微观参数)组成。与K1类似,Ki用大写K表示,说明其单位与K1相同(ml·min-1·g-1),并且可以与实际测量值相关,例如18F-FDG的细胞葡萄糖消耗。天然(示踪)物质的代谢率可以通过将Ki乘以该物质的血浆浓度(μmol/ml)来估计,以提供代谢率(μmol·min-1·cm-3)[9],这在下文18F-FDG部分会被更详细地描述。
如果二室模型的2个室是完全可逆的(k4≠0),就像一些作为药物靶点的肿瘤信号受体的情况一样,那么VT是1个更具生物学或临床相关性的参数,用于描述特异性保留的示踪剂。二室模型VT与一室模型的不同之处在于,其包括可逆室和结合室,后者携带有关示踪剂与其预期靶点结合的相关信息。二室模型VT由以下公式给出:
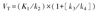
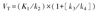
在这种情况下,VT(ml/cm3)表示组织浓度(μmol/cm3)和血液浓度(μmol/ml)的平衡分配系数比,可以与实际测量值相关。这种方法是神经受体显像的主要方法,但在肿瘤应用中并不常见。与大多数非肿瘤脑研究[27]不同,癌症靶点结合的研究缺乏非特异性放射配体结合的适当参考组织。不过,VT可以作为一种有用的措施,用于指导受体靶向肿瘤药物的剂量给予等[35]。
为了进一步说明隔室模型的性质,笔者重点介绍18F-FDG最广泛使用的模型(图3,下)[25]。18F-FDG可以在缺乏葡萄糖-6-磷酸酶的肿瘤中用不可逆的二室模型建模,因此k4为0。作为葡萄糖的类似物,18F-FDG对全身正常的毛细血管具有相对的渗透性,在经过间质液后,18F-FDG通过膜葡萄糖转运蛋白进入细胞。这一系列步骤由参数K1描述,其反映了血流、毛细血管通透性、间质转运和膜转运的复杂组合[32]。一旦进入细胞,18F-FDG可以通过相同的双向转运蛋白离开细胞(k2),或者通过己糖激酶磷酸化为18F-FDG-6-P(k3)。18F-FDG-6-P不能代谢到糖酵解的下一步,除非磷酸基被葡萄糖-6-磷酸酶切割[36],否则不会被运输出细胞。一些积极制造葡萄糖或消耗糖原的正常组织(肝脏、大脑、肌肉)和一些肿瘤(分化良好的肝细胞癌)具有有限的葡萄糖-6-磷酸酶活性,可以将18F-FDG-6-P转换回18F-FDG(k4)[25,33],但是对于大多数类型的肿瘤,在显像期间进入葡萄糖代谢途径的18F-FDG就被捕获在细胞中。第1个隔室代表血管间隙外组织中所有未代谢的18F-FDG,而第2个隔室则代表被困在细胞内的18F-FDG-6-P。18F-FDG模拟葡萄糖代谢至磷酸化转化葡萄糖-6-P/18F-FDG-6-P这一常见限速步骤。因此,18F-FDG的Ki描述了通过己糖激酶的葡萄糖代谢速率,包括葡萄糖从血浆到癌细胞的转运。将18F-FDG的 Ki乘以显像时测得的血糖值(μmol/ml),可以估计组织中的肿瘤葡萄糖代谢率(单位:μmol·min-1·cm-3组织)。在这一估计中值得注意的是,葡萄糖和18F-FDG的转运和己糖激酶动力学并不相同[26,34],尤其是在肿瘤中[37],因此一些人将动态18F-FDG PET对肿瘤葡萄糖代谢的估计描述为"18F-FDG评估的葡萄糖代谢率"或MR 18F-FDG [13]。
4.参数估计。如图2所示,动力学参数估计过程涉及对动力学模型参数进行迭代调整,从生物学上合理的起始猜测调整为最适合测量组织曲线的模型值。通过在每次迭代时将模型生成的组织时间-活度曲线与PET测量的患者组织时间-活度曲线进行比较,然后对参数进行调整,直到达到可接受的拟合。为了匹配测量的组织曲线,模型生成的曲线需要包括小血管和毛细血管中循环血液的影响,这些血管存在于所有活组织中但低于PET空间分辨率。因此,每个图像体素或组织感兴趣体积(volume of interest, VOI)中的总活性浓度(total activity concentration, CTOT, Bq/ml)是隔室时间-活度曲线(二室模型的CR和CB)和代表全血对图像的影响的全血时间-活度曲线(CWholeBlood)之混合[5,9],而驱动函数用血浆时间-活度曲线。血液对总组织时间-活度曲线的影响可以被包含在动力学模型中,用血液体积分数参数(VB)表示。假设在显像研究的时间尺度上其是1个恒定分数,约定C′TOT表示模型生成的时间-活度曲线,使用以下公式(对于二室模型):
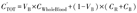
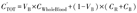
依据表1中单位,模型生成以Bq/cm3为单位的隔室曲线,与PET系统测量的相同。如果用以Bq/g为单位的合成隔室曲线进行密度校正,则必须将模型输出乘以组织密度(g/ml),以获得可比数据。大多数使用水密度的近似值(1 g/ml),但肺和骨等组织可能需要更精确的密度校正。其他模型通常纯粹建立在体积基础上[7,27],避免了这个问题,在需要将参数估计与体外分析进行比较时执行单独的密度校正,体外分析通常以组织质量为基础。
在参数估计期间,隔室活度CR和CB由模型生成,CWholeBlood由基于图像的输入函数从血池结构或通过血液采样测量的全血活度提供。可以用显像方法测量血容量参数VB,例如标记红细胞的11CO PET[38];然而,这增加了肿瘤显像方案的复杂性和辐射剂量,在临床实践和临床研究中很少使用。另外,VB可以作为动力学建模的参数来估计。这种估计可能在高渗透性示踪剂的应用领域面临挑战,因为血池和组织输送(VB和K1参数)对早期组织摄取曲线有很大影响[32],且这2个参数的估计会相互影响。除了添加VB以匹配PET测量的组织曲线,模型生成的C′TOT曲线在与患者显像方案相同的时间间隔内进行集成,以使模型尽可能模拟显像过程。大多数动力学分析方法都假设测量的血液和组织时间-活度曲线针对物理同位素衰减进行了校正。对于物理衰变常数接近药理学转移常数的情况(例如,15O-水研究[32]),也可以直接将物理衰变包含在房室模型中,以避免进行动力学分析时模型整合步骤中的陷阱。
参数估计需要调整或优化参数集,以最小化模型生成曲线(C′TOT)和测量曲线(CTOT)之间的差异,通常称为χ2函数[39]:
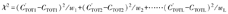
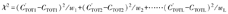
其中,数字1、2……L表示从示踪剂注入开始时的第1个时间段到扫描期间收集的最后1个时间段。w是应用于每个时间段的模型与测量时间-活度曲线差的平方的权重。此权重通常与该时间段PET测定的统计学不确定性成正比。这种方法减少了具有较大统计可变性的噪声时间段的影响,这些时间段通常发生在测量注射后快速变化的较短早期时间段和受示踪同位素物理衰变影响的晚期时间段中。这些权重可以对模型性能产生重大影响,并可以被调整,以优化对特定应用最重要的参数的估计[39]。
模型优化方法通过有效调整模型参数以达到最小的χ2值。由于定义大多数模型的微分方程没有封闭形式的解,常使用非线性优化方法(例如Marquardt-Levenberg算法)[39]。大多数非线性估算法需要进行初始参数估计(开始猜测)和参数范围限制,以将搜索限制在生物学上可能范围内的参数值。这些值通常取自临床前和其他早期示踪剂研究,并受预期生物学的指导[40,41]。即使有适当的权重、良好的起始猜测和适当的参数限制,应用于标准PET数据的非线性优化算法也容易受到局部极小值、过度拟合、噪声敏感性和参数协方差的影响[39]。因此,一些动力学参数可能无法相互独立或以合理的精度进行估计[8]。并非所有模型参数都能被可靠地估计,因此,在实施和使用之前应该对模型进行数学测试。
5.数学测试与验证。模型形式通常是根据已知的放射性药物生物学和药理学以及组织和靶点的生物学来选择的。然而,由于所有模型都需要简化复杂的体内条件,在某些情况下很难选择正确的模型。在这种情况下,可以使用基于测量的时间-活度曲线的一系列数学计算和模拟来测试模型估计相关参数的能力。动力学模型的最终目标是准确估计相关宏观参数(如通量或VT)和微观参数(如k2或k3)(即无偏差恢复参数的真实值)。具有更多参数的更复杂模型无疑将改善模型对组织时间-活度曲线的整体拟合。但是,更复杂的模型可能会导致过度拟合,从而导致动力学参数难以确定,妨碍对潜在生物过程的可靠量化。为了在拟合优度和模型复杂性之间进行权衡,已经开发一些统计测试,包括Akaike信息准则[42]、模型选择准则(model selection criterion, MSE)和Schwartz准则[43]。这些标准在考虑模型复杂性的情况下量化了模型的拟合程度,以提供1种在候选模型之间进行比较的简单方法[44]。
也有其他数学测试和模拟方法被开发,以研究模型在真实显像条件下估计参数的能力[39]。通过这样严格的数学测试,可以优化模型量化相关生物学特性的能力[9,41]。这些方法包括灵敏度分析、可识别性分析和模拟,可以提供估计参数的偏差、精度和协方差的期望值[9]。灵敏度和可识别性分析使用基于典型模型参数值和产生的组织时间-活度曲线的闭合形式计算。灵敏度分析根据其对模型生成的组织曲线的影响来估计模型每个参数的能力。如果参数的微小变化导致模型输出发生较大变化,则该参数很可能被准确估计;反之,对生成的组织曲线影响较小的参数无法被准确估计。可识别性分析包括解析计算和数学模拟,可以估计独立测量参数的能力。该分析表明,一些微观参数尽管在整体参数估计时被需要,但无法独立于其他参数被可靠地估计。相关例子将在第2(4)部分18F-FDG和3′脱氧-3′-18F-氟胸苷(3′-deoxy-3′-18F-fluorothymidine,18F-FLT)的背景下讨论,其中研究表明,对于典型的肿瘤显像条件,只有K1和Ki(而不是k2和k3)可以被准确估计。
模拟特别有助于模拟PET测量组织时间-活度曲线中遇到的典型统计噪声。通过向理想的时间-活度曲线添加噪声,可以预估参数估计的精度和偏差。这些估计是解释动力学分析结果并将其与肿瘤生物学特性和临床结果联系起来的关键[9]。一些现有的动力学分析软件包都将参数估计精度作为其分析的一部分。
由于PET动力学建模旨在量化相关生物学特征,理想情况下,应根据相关生物学特性的独立测量值验证动力学模型。例如,对于测量受体表达的示踪剂,可以使用摄取测量值与该受体在切除组织上的体外表达的相关性进行验证。对于18F-氟雌二醇(fluoroestradiol),PET摄取与定量放射配体结合分析[45]和免疫组织化学定量及半定量[46,47]测定的组织雌激素受体表达密切相关。后1种方法在临床上用于指导治疗,且18F-fluoroestradiol最近已获得食品与药品监督管理局的批准,因此针对该标记物的验证有助于临床解读[46]。放射性标记的胸腺嘧啶核苷类似物18F-FLT与细胞增殖标记指数Ki-67(一种仅在细胞增殖过程中表达的蛋白)具有相关性,被证实可以作为衡量肿瘤增殖的指标。研究表明,FLT的 Ki值与组织测定分析的Ki-67细胞百分比之间存在良好的相关性[48]。然而,要最终将PET摄取措施转化为临床,必须在临床护理的背景下进行测试。如第2部分所述,需要精心设计的临床试验来测试PET预测和改善临床结果的能力。
6.病变识别的替代方法。与单体素曲线相比,传统的PET动力学分析方法通常使用从VOI的平均活度导出的组织时间-活度曲线来帮助减少曲线中的统计噪声。该方法为绘制的每个区域生成1组参数值,代表VOI中生物特性的平均值。体素中的最大摄取量通常用于半定量静态测量(例如SUVmax),而动力学分析通常使用VOI中平均摄取量,这对图像噪声的差异具有更强的鲁棒性。除简单的几何形状(例如球体)外,还可以使用基于阈值或边缘的方法绘制VOI[49],使用峰值VOI来绘制更多异质病变[50],或映射为神经学应用中的ROI图谱[51,52]。作为基于VOI方法的替代方法,基于体素的方法生成示踪剂动力学参数的三维图像,即参数图像法,较前一方法更好地反映组织特性和肿瘤异质性的空间分布[53,54]。然而,基于体素的分析与组织时间-活度曲线中更多的统计不确定性有关联,这可能会导致参数图像中出现大量噪声。将四维PET图像视为1组常见的基本组织时间-活度曲线的组合的方法(例如混合分析、小波分解等)可以缓解这一问题并提高计算效率[55,56]。如果成功,该方法可以提高参数估计的精度,并显著提高参数图像质量(图4[57])。

7.解释动力学参数估计。本综述的第2部分提供了几个例子,说明了动力学参数估计如何为肿瘤的临床生物学提供独特见解,从而有助于指导治疗选择和评估治疗效果。在大多数情况下,量化示踪剂传递和保留的参数是临床上最重要的指标,这些指标提供了有关药物和代谢底物的输送(K1)、通过限速步骤(Ki)的代谢流量以及药物靶点结合和可用性(二室VT)的信息。尽管k型微参数对于示踪剂动力学洞察和模型优化很重要,但这些参数是由受体内天然代谢物浓度影响的房室模型的理论构造,通常不容易直接测量(例如,见11C标记葡萄糖和胸苷的早期研究[41])。此外,在某些情况下,微参数无法独立于其他变量被可靠地估计,特别在肿瘤显像异质性常见的情况下[58]。因此,新的肿瘤放射性药物或现有示踪剂的新应用需要在临床前和早期临床研究中对动力学进行严格研究,以确定示踪剂动力学参数作为肿瘤生物学测量和指导临床实践工具的效能和有效性。
一经建立和验证,动力学模型可用于观察在任何单一时间点获得的静态PET图像的组成。也就是说,动力学分析可预测不同示踪剂药理学状态对总图像信号的影响。图5以18F-FDG为例,展示了对18F-FDG动力学的理解如何帮助诠释SUV。根据乳腺癌中的动力学常数范围[14]使用二室动力学模型生成曲线,图5描述了在肿瘤组织中检测到的18F标记的游离(18F-FDG)和捕获(18F-FDG-6-P)成分的影响。对于SUV较低的肿瘤,即使在注射后晚期,游离18F-FDG和捕获18F-FDG摄取也几乎相等。因此,适度摄取(SUV<3~4)的肿瘤的SUV反映出几乎相等的、混合的运输和组织分布(可逆组织18F-FDG)、葡萄糖代谢(18F-FDG-6-P)状态。然而,对于SUV高的肿瘤,注射后60 min,大多数标记物以18F-FDG-6-P的形式出现,60 min SUV提供了肿瘤糖代谢的合理指示。这一观点有几个重要意义:首先,对于基线摄取较低的肿瘤,应仔细解释治疗后摄取的变化,因为其可能反映了作为治疗的不良反应的示踪剂释放或组织分布的变化,而不是葡萄糖代谢所示的肿瘤生存能力的变化。同样,18F-FDG摄取量低也可能影响治疗后肿瘤摄取量测量的准确性和解释,治疗后肿瘤的摄取量通常携带预后信息,通过动力学参数(如Ki)可比静态显像指标(如SUV)更准确地测量这些信息[14]。
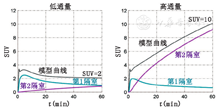

动力学分析的另1个见解是静态SUV在注射后随时间变化的行为。游离18F-FDG将随着血浆活度的下降而减少,因此低摄取肿瘤的摄取量将持平甚至下降,这主要是由于18F-FDG经肾清除,这一结果可能被误解为葡萄糖-6-磷酸酶的活度(未包括在图5模拟数据中,k4为0)。如高SUV所示,具有高18F-FDG摄取的高度糖酵解肿瘤随着时间的推移SUV将增加,这是由于18F-FDG的捕获增加[18]。这些插图提供了体现动力学分析优势的临床相关示例,包括深入了解如何解释临床上最常用的静态显像摄取测量。
虽然房室分析为研究示踪剂动力学提供了一种简便的方法,但这些方法仍然存在一些不理想的特性。尤其是房室模型需要非线性优化来估计动力学参数,这是1项计算量极大的任务,通常与偏差、协方差和参数估计缺乏精度有关[9]。这一局限性促进了替代方法的开发,例如,通过线性估计方法估计选定的动力学参数,如代谢流量和VT。线性估计通常不需要迭代优化,例如,二维数据的简单直线拟合具有闭合形式的解。与非线性方法不同,这些方法计算效率高,不依赖于初始猜测,并且通常能够容忍数据中的统计噪声[39]。
最常用的放射性示踪剂显像方法通常被称为图形分析,其利用大多数临床相关PET示踪剂在靶组织中分布相当迅速,并在注射后20~40 min进入血浆清除期的事实。这种快速分布导致伪稳态,即使血液和组织曲线随时间变化,组织示踪剂摄取动力学在很大程度上是由代谢的速率限制步骤驱动的,而不是由运输和早期组织分布驱动的。使用图3所示的二室模型可以理解这一过程。注射后早期,当血浆时间-活度曲线快速上升和早期下降时,靶组织将在第1个可逆隔室中与血液大量交换示踪剂,反映示踪剂的早期输送。一旦这一过渡期过去,血浆清除曲线趋于更稳定——通常是指数清除,可逆室就会与血液达到伪平衡。然后,示踪剂摄取反映了稳态示踪剂进入第2个隔室的运动——被捕获的代谢产物或可逆的靶结合过程。Patlak和Logan[59,60]的开创性研究表明,这些条件导致了时变组织-血液摄取比和血浆示踪剂可用性测量之间的后期线性关系,可以在示踪剂注射后的某个时间,通过简单的线性拟合(图6)来进行通量(Ki,Patlak分析)或VT(Logan分析)估计。虽然图形方法不需要基础模型,但靶组织中示踪剂药理学和动力学的知识是确保满足所选图形方法假设的关键。
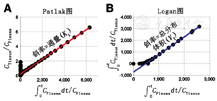

由于18F-FDG PET在肿瘤学中应用的普及,Patlak分析通常用于描述肿瘤显像中进入组织的流量。大多数恶性肿瘤中18F-FDG的不可逆摄取有助于用Patlak分析进行评估(图6A),这可通过图3和图5所示的房室模型理解,其中捕获房室的(18F-FDG-6-P)时间-活度曲线随时间稳定上升,而血浆和可逆隔室时间-活度曲线均下降,导致在己糖激酶引起葡萄糖代谢活跃(即k3>0)的组织中,随着时间推移,组织-血液比值增加。在Patlak空间中绘制时,示踪剂大部分达到伪稳态(第1个室达到稳态)后的稍后时间点可以拟合到1条线,其中斜率为估计通量(Ki,18F-FDG),截距反映第1个隔室和血管的VT(即Patlak不能完全校正血容量)[59]。对带有标记代谢物的捕获示踪剂,研究人员提出了对上述图形方法的修改[61]。对可以可逆地结合靶标(即没有明显捕获)的示踪剂,可使用Logan图形分析。如果获得血液输入数据,可以使用原始的Logan图形分析方法(图6B)来计算宏观参数VT[60]。这些图形方法具有计算优势[8],适用于参数显像和其他临床相关方法。具体来说,这些图形方法不会受到噪声放大的影响[62],甚至可以在重建之前应用于原始扫描数据[63]。这些方法的1个局限性是,尽管其提供了针对示踪剂及其靶肿瘤生物学的宏观参数的稳健估计,但没有提供其他关键参数的估计,例如药物或基质释放参数(K1)。此外,为线性估计构建的重新参数化的x轴和y轴彼此不独立,因此,难以获得估计的宏观参数的可变性度量[62]。
还有其他无模型动力学估算方法,包括将示踪剂摄取曲线视为指数清除曲线的组合[64],将清除曲线视为与药物治疗高度相关的关键药理学特性。另一种方法利用Zierler和Meier[65]的残基法作为PET肿瘤示踪剂房室分析的替代方法[66]。该方法使用线性回归来估计区域示踪剂传递(示踪剂流)和保留(组织示踪剂残留)。这种方法的优点是计算效率高、鲁棒性强,非常适合参数显像。影像数据科学的进步,包括放射组学和人工智能,为四维PET图像分析提供了新的方法,可能产生新的见解,最近1项应用于局部晚期乳腺癌的研究也表明了这一点[67]。
通过动态PET显像的动力学分析,可以量化放射性示踪剂和组织之间的具体相互作用。动力学测量可以更好地捕捉相关生物学信息,为患者管理提供信息。在动力学模型的初始开发中,必须考虑生物和数学因素。动力学模型应能够准确估计具有生物相关性的动力学参数。一旦对模型进行彻底测试,可以优化显像方案,以减轻患者和工作人员的显像负担,并可能减少扫描时间,同时,还可以开发和优化静态成像协议。当然,无论是在研究还是临床护理中,使用放射性示踪剂的最终目的在于其应用。在第2部分中,笔者将讨论此类应用,并着重论述为18F-FDG和其他肿瘤示踪剂提供示例的案例,以及动力学分析相对于静态方法的优势。
本文参考文献具体见https://jnm.snmjournals.org。


























