
探讨不同年龄段膝关节盘状半月板患者采用关节镜治疗的临床疗效。
回顾性分析诊断为盘状半月板的住院患者共195例205膝,分为≤16岁儿童组和≥25岁成人组,均采用关节镜手术治疗。关节镜下观察不同年龄段盘状半月板损伤类型;术前术后分别采用Lysholm膝关节功能评分表对患者进行评价,评价关节镜手术治疗盘状半月板的临床疗效。
关节镜治疗膝关节盘状半月板手术疗效良好。术中观察儿童组盘状半月板损伤类型以水平裂为主,成人组损伤类型多种多样,鲜有无损伤者;术后3个月随访,儿童组患者术后疗效好于成年组患者,Lysholm评分分别为90.99±4.23、82.41±9.91,差异有统计学意义(P<0.01)。
由于创伤小,术后恢复快,关节镜是治疗膝关节盘状半月板的有效手段;盘状半月板患者如有症状应早期行关节镜手术治疗。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
膝盘状半月板在东方人种中多见,其发生率约为0.4%~17%[1]。盘状半月板是膝关节胎生软骨盘发育障碍的遗迹,属于一种先天发育畸形,临床研究发现以儿童和青少年多见。由于其充填并占据胫股关节间隙,且结构及解剖形态不同于正常半月板,不仅影响膝关节活动,且易于受到挤压、扭转暴力牵拉损伤,导致临床症状。随着MRI及关节镜技术在临床上的逐渐发展,不但盘状半月板的诊断率大为提高,而且关节镜也成为了治疗盘状半月板的主要手段[2,3,4]。近年来,国内外很多学者对膝关节盘状半月板关节镜治疗的疗效进行分析,但鲜有关注不同年龄段盘状半月板在损伤类型和疗效的不同。本院关节外科采用关节镜下盘状半月板成形术治疗不同年龄段患者膝关节盘状半月板,并分析其疗效,现报道如下。
对本院关节外科2003年4月至2013年4月期间收治的239例膝关节外侧盘状半月板病例共253膝进行回顾性总结分析,根据患者年龄分为≤16岁儿童组(A组)和≥25岁成人组(B组),纳入研究范围总共有195例患者205膝。其中,A组73例81膝。男25例,女48例。左膝33膝,右膝48膝。有创伤史的44例。年龄(10.7±2.2)岁,病程(10.9±5.8)个月。Watanabe分型:完全型47膝,不完全型34膝。术前疼痛的72例,跛行的61例,关节内交锁的11例,关节弹响的57例,伸屈障碍的9例。B组122例124膝,其中男45例,女77例。左膝71膝,右膝53膝。有创伤史的103例。年龄(36.2±7.7)岁,病程(13.6±7.8)个月。Watanabe分型:完全型73膝,不完全型50膝,Wrisberg韧带型1例。术前疼痛的117例,跛行的102例,关节内交锁的34例,关节弹响的41例,伸屈障碍的13例。
采用连续硬膜外麻醉,患者仰卧位,常规使用止血带。取膝关节外上、前外和前内侧入路,先用关节镜探查整个膝关节,对盘状半月板损伤状况行诊断性检查,包括退变程度、是否撕裂及撕裂类型(表1)等;复位撕脱的半月板,观察盘状半月板畸形程度,评价边缘撕裂范围;对盘状半月板部分成形或半月板部分切除术,保留半月板宽度为0.6~0.8 cm;部分病例合并有红区撕裂,半月板与关节囊边缘需予Fast- Fix缝合器以及不同缝合方式进行缝合。关节镜手术完成后检查膝关节McMurray征,确认阴性。
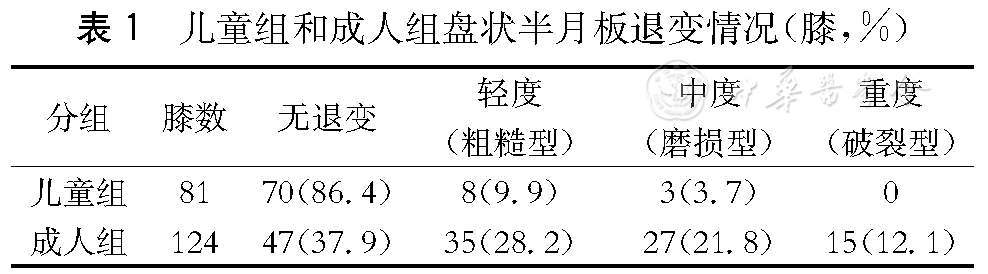
儿童组和成人组盘状半月板退变情况(膝,%)
儿童组和成人组盘状半月板退变情况(膝,%)
| 分组 | 膝数 | 无退变 | 轻度(粗糙型) | 中度(磨损型) | 重度(破裂型) |
|---|---|---|---|---|---|
| 儿童组 | 81 | 70(86.4) | 8(9.9) | 3(3.7) | 0 |
| 成人组 | 124 | 47(37.9) | 35(28.2) | 27(21.8) | 15(12.1) |
术后1 d,即开始在床上行直腿抬高和股四头肌功能锻炼,并尝试部分负重下地;术后第二、三天开始屈膝锻炼,并考虑出院,2周后拆线。行半月板缝合患者常规使用支具或石膏固定患肢。术后1 d,即开始在床上行直腿抬高和股四头肌功能锻炼;2周后拆线,4周后拆除石膏或支具固定,部分负重并逐步增加活动范围,6周后可完全负重,半年后基本恢复正常运动。
手术前后以及不同年龄段分组采用Lysholm评分系统,评价手术疗效以及不同年龄段疗效差异。按照Molster方法Lysholm评分分级:其中90分以上为优,80~89分为良,60~79分为可,60分以下为差。于术后3、6个月以及最终随访时间对患者进行随访,评价术后不同时期膝关节功能的恢复情况。
采用SPSS17.0统计软件对Lysholm评分结果使用重复测量资料方差分析法及成组样本t检验法进行分析,P<0.01为差异有统计学意义。
术中观察盘状半月板损伤类型见表2。所有患者均获得随访,术后随访12~32个月,平均(18.0±4.5)个月。随访患者术前的疼痛,交锁,弹响等症状均消失,McMurray征,膝关节过屈试验以及Larchman试验恢复阴性。两组患者术后3个月,6个月及最终随访时Lysholm评分较术前均明显升高(P=0.000)。不同年龄组术后患者膝关节功能评分结果比较见表3。A组患者术后3个月关节功能评分优61例,良17例,可3例,优良率达96.3%;而B组优24例,良69例,可31例,优良率达75%;术后6个月关节功能评分,A组优良率为97.5%,B组为96.8%;最终随访A组优良率为98.7%,B组为98.4%。

儿童组和成人组盘状半月板撕裂类型(膝,%)
儿童组和成人组盘状半月板撕裂类型(膝,%)
| 分组 | 膝数 | 无撕裂 | 水平裂 | 桶状破裂 | 横裂 | 纵裂 | 瓣状裂 | 复杂破裂 |
|---|---|---|---|---|---|---|---|---|
| 儿童组 | 81 | 21(25.9) | 35(43.2) | 12(14.8) | 4(4.9) | 1(1.2) | 2(2.5) | 6(7.4) |
| 成人组 | 124 | 3(2.4) | 43(34.7) | 23(18.5) | 20(16.1) | 12(9.7) | 5(4.0) | 18(14.5) |
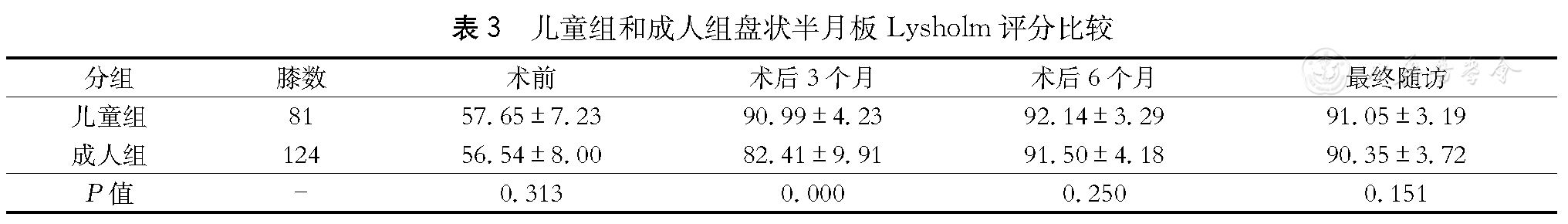
儿童组和成人组盘状半月板Lysholm评分比较
儿童组和成人组盘状半月板Lysholm评分比较
| 分组 | 膝数 | 术前 | 术后3个月 | 术后6个月 | 最终随访 | |
|---|---|---|---|---|---|---|
| 儿童组 | 81 | 57.65±7.23 | 90.99±4.23 | 92.14±3.29 | 91.05±3.19 | |
| 成人组 | 124 | 56.54±8.00 | 82.41±9.91 | 91.50±4.18 | 90.35±3.72 | |
| P值 | - | 0.313 | 0.000 | 0.250 | 0.151 | |
盘状半月板又称盘状软骨,是由于半月板高度及宽度异常增大而得名,绝大多数发生在外侧[5],罕见内侧盘状半月板[6,7],其年龄分布表现为青少年患者较多。盘状半月板形成的原因至今尚不明确,主要有先天性和后天性两种学说。先天性学说认为:
胚胎早期半月板均为盘状,在发育过程中中央部分因受股骨髁的压迫逐渐吸收而成为半月形,如果遇到某种原因使吸收过程受阻末吸收或吸收不全,则表现为不同程度的盘状。Smillie[J Bone Joint Surg Br, 1948, 30(4): 671-682.]按盘状半月板的先天性学说在大体上将其分为3型:原始型、中间型和幼儿型,以此来说明其自然发育过程受到阻碍的阶段。后天性学说[J Bone Joint Surg Am, 1957, 39(1): 77.]认为:它是一种先天畸形,是由于半月板缺乏与胫骨的连接,在发育过程中受Wriberg韧带牵拉,软骨逐渐增生、变厚而形成。
正常半月板呈外厚内薄、上凹下平的特殊形态,能使完全不吻合的胫股关节的曲面变成对传导载荷最理想的轻度不吻合曲面,从而避免压力过分集中[8]。而盘状半月板会使膝关节接触区发生变化,半月板的楔形填空作用也不复存在,当膝关节伸直到一定程度时,盘状半月板充填于关节间隙前侧,不能继续前移;如果膝关节继续伸直,股骨髁就越过盘状半月板的阻挡,将盘状半月板挤向后方,于是就出现弹响和弹跳,完成伸直的动作。反之,当膝关节屈曲到一定程度时,盘状半月板充填在关节间隙后侧,当膝关节继续屈曲时,股骨髁越过盘状半月板的阻挡并将盘状半月板挤向前侧,于是再度出现弹响和弹跳,同时完成了完全屈曲的动作。盘状半月板的这种非生理性的反向运动,在膝关节外侧间隙会产生一个病理性水平剪力。这种病理性水平剪力易造成盘状半月板损伤,并且随着年龄的增大,对半月板损伤的程度也逐渐加大,因而,在不同年龄段盘状半月板损伤程度和类型也有所不同[9]。在本临床研究中,≤16岁儿童组(A组)患儿损伤类型主要为水平裂和桶状破裂,分别为35例和12例,占43.2%和14.8%,另外有21例(25.9%)患儿虽然有临床表现,但膝关节镜检查未见损伤;而在≥25岁成人组(B组),损伤类型可以是多种多样,水平裂、桶状破裂以及边缘破裂分别占34.7%、18.5%及16.1%,但仅有3例(2.4%)患者关节镜检查未见损伤,明显低于儿童组(P<0.05)。我们认为,由于盘状软骨与股骨曲面不相吻合,股骨的接触面较正常关节小,加之在膝关节运动中盘状半月板会产生反向运动、扭转等非生理性运动,从而极易造成盘状半月板的撕裂、关节软骨的磨损,伴随年龄的增长,活动增加,盘状半月板损伤退变可能性将不断增加。本研究发现儿童组(A组)存在半月板退变者11例,仅占13.6%,其中8例为轻度退变;而成人组(B组)退变者高达77例,占62.1%。
近年来随着对半月板的解剖和功能研究的深入,对于半月板传导负荷、吸收震荡、增加关节接触面积及稳定膝关节等功能有了更进一步的了解,半月板在膝关节功能中的重要性越来越受到重视。目前对于半月板损伤,手术方式由传统的开放半月板全切除术向关节镜下半月板切除术或半月板修复术转变[10],尽量保留有功能的半月板,减少因半月板切除带来的影响[11]。随着关节镜技术的发展,部分切除、半月板成形,尽量保留半月板己成为外科医生的共识[12,13];具体而言,保留多少半月板体部宽度,目前仍遵循Bin等[14]确立的盘状半月板成形术保留半月板体部宽为6~8 mm左右的一般原则[14]。本临床研究考虑到滑膜覆盖,半月板镜下大小与实际大小有出入等原因,对盘状半月板的切除范围在遵循一般原则的基础上需术者在术中反复检查McMurray征,确认无弹响为标准。对于盘状半月板手术时机的选择,目前存在较大争议;国外学者普遍认为,盘状半月板没有损失不需要进行关节镜手术,而国内胡柯嘉等[15]则主张盘状半月板无论有无破裂均需早期手术。在本研究中,我们将关节镜下治疗盘状半月板的病例根据年龄分为≤16岁儿童组(A组)和≥25岁成人组(B组),回顾观察盘状半月板临床症状、损伤情况,并随访对比疗效,结果发现成人组(B组)患者膝关节功能恢复的时间要明显长于儿童组,虽然术后6个月和最终随访时间时两组Lysholm关节功能评分差异没有统计学意义(P>0.01),但术后3个月随访Lysholm评分,成人组要低于儿童组(P<0.01),且成人组的优良率要低于儿童组;另外,由于很多患者盘状半月板的损伤表现为水平裂,如果没有部分切除,容易在关节镜检查中漏诊。
因而,对于盘状半月板的治疗,我们主张如果患者有临床症状,应尽早行关节镜下盘状半月板成形术治疗,不管关节镜检查盘状半月板是否完整。



























