
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
例1 女,1岁10个月。20 d前因感冒咳嗽于当地医院就诊,之后反复咳嗽、气促1 d复查X线片提示"左侧气胸"(图1A),CT检查示"左肺囊性变"(图1B),诊断为"左肺囊肿"入院。查体:左侧胸廓饱满,呼吸音明显减弱。血常规WBC 8.55×109/L,L 58.0%,N 34.8%,Hb 122 g/L,红细胞压积39.4%,PLT 302×109/L。术前当地医院行左侧胸腔闭式引流术,术后气促症状改善,带引流管转来我院。完善相关检查后,于全身麻醉下行"左上肺囊肿切除术",术中探查见左上叶肺囊性变,病变范围约10 cm×10 cm×5 cm,多发充气囊腔,左肺上叶及下叶正常肺组织受压不张,膨肺后复张可,未见明显囊性变。沿囊肿界限完整切除囊肿组织,切除标本送病理检查,结果提示:送检肺组织呈囊性蜂窝状,囊壁见幼稚间质细胞,部分呈横纹肌分化,局部见小片由幼稚小圆蓝细胞构成的结节(图1C)。免疫组织化学提示囊壁上皮CK及EMA阳性,囊壁内肿瘤细胞Vimentin、Actin、Desmin、MyoD1阳性,CK、CD45、SYN阴性(图1D 、图1E)。结果提示胸膜肺母细胞瘤(Ⅰ型)。术后环磷酰胺+长春新碱+放线菌属化疗6个疗程,随访至今近3年,每年行胸部CT检查,未见复发。
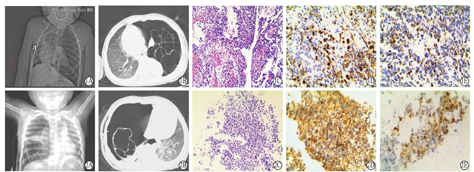

例2 男,2岁2个月,胸痛2周余,发现气胸4 d。2周余前因"支气管肺炎"在当地医院治疗,偶有胸痛、气急,近一周胸痛频发,4 d前体检时发现右侧呼吸音减低,胸部X线片(图2A)示"右侧张力性气胸,肺大疱?"。予以抗感染、胸腔闭式引流,术后持续气胸,咳嗽、气急未见明显好转,带引流管转来我院。患儿平素屡有呼吸道感染,咳嗽较多。发病来体重无明显减轻。入院查体:患儿右侧胸腔闭式引流,正常面容,呼吸平,口唇红,皮肤弹性可,未见皮疹。双侧胸廓对称,外观无异常。双肺呼吸音粗,右侧呼吸音较低。辅助检查:X线胸片及CT(图2B)示右侧张力性气胸。血常规WBC 7.77×109/L,L 37.6%,N 53.1%,Hb 115 g/L,PLT 373×109/L。完善相关检查后行右下肺囊肿切除术。术中见右下肺巨大囊性肿瘤,直径6 cm×6 cm×5 cm,张力性肺气肿。右肺中、上叶为不张肺组织,完整剥离囊肿,切除组织送病理检查。送检物为囊状物,呈多房蜂窝状,壁厚0.2~0.5 cm,可见出血。镜下见多个囊腔,囊内衬单层立方上皮,形态无殊,囊壁间质内见多量幼稚细胞,部分呈横纹肌分化(图2C)。免疫组织化学:上皮下见肿瘤细胞,免疫组化显示肿瘤细胞Vimentin、Actin、Desmin、MyoD1阳性(图2D、图2E),CK、CD45、SYN阴性。结论:Ⅰ型胸膜肺母细胞瘤。术后随访1年半,本院肿瘤内科环磷酰胺+长春新碱+放线菌属化疗方案6个疗程,化疗结束8个月后复发,胸部CT检查示右侧胸腔巨大占位,穿刺活检提示胸膜肺母细胞瘤复发,病理学类型为Ⅱ型,改用异环磷酰胺化疗1个疗程,后家属放弃,自动出院后死亡。
肺母细胞瘤(pulmonary blastoma,PB)是一种罕见的肺部原发性恶性肿瘤,好发于肺周围部,其形态类似胎儿肺,故也称肺胚胎瘤[1,2]。按发病年龄分为成人型和儿童型,儿童型在组织学、遗传学、临床表现及预后上与成人型明显不同,因此又提出胸膜肺母细胞瘤概念(pleuropulmonary blastoma,PPB)[2,3]。PPB偶见于新生儿,与胚胎发育不良有关,由不同分化程度的肿瘤性上皮管腔和胚胎性间叶成分构成,呈囊性或囊实性,易累及胸膜[4,5]。近年来的研究显示它与经典的肺母细胞瘤(即成人肺母细胞瘤)有很大不同,其生物学特征非常独特,在小儿主要表现为囊性肿瘤,一般经2~4年进展成囊实性,然后可以形成全部实性肿瘤,并有明显的家族遗传性倾向,因此将其单独分类称为PPB。目前可分为3型[6,7]:Ⅰ型(多囊型)、Ⅱ型(多囊伴实性结节型)、Ⅲ型(实体型),2006年又增加了第四型Ⅰr(Type Ⅰ regressed)[8]。本疾病与胚系DICER1基因突变有关[9,10]。和预后明确相关的是分型,报道提示Ⅰ型和Ⅰr型预后优于Ⅱ型和Ⅲ型,Ⅱ型优于Ⅲ型,且复发者多向预后差的分型进展[11,12]。本文2例均表现为多囊型,为Ⅰ型,术前均诊断为"肺囊肿",提示该型PPB需与肺囊性疾病鉴别。第2例患儿术后1年半复发,病理类型进展为Ⅱ型囊实性,同其生物学特性相吻合,提示早期手术治疗的重要性,尤其需要提高对PPB的认识,以期早期发现。本文2例患儿均因呼吸道感染而就诊,最终依靠病理检查明确诊断。PPB易复发,一旦确诊,即应早期完整切除肿瘤,采用联合化疗,可有效减少复发,患儿得以长期存活。有研究推荐Ⅰ型且无肺外累及者可行单纯肿瘤切除,Ⅱ型和Ⅲ型建议手术切除加放化疗[13]。目前,手术切除加规范化疗的联合治疗方案在国内已普遍采纳[13]。国外报道Ⅰ型PPB长期存活率为83%,而Ⅱ型和Ⅲ型只有42%[1]。本文2例为Ⅰ型PPB,但术后均行常规化疗。例2由Ⅰ型复发后进展为Ⅱ型,放弃继续治疗后死亡。因此,目前PPB的诊断主要依靠临床表现、影像学特点、病理结果,外科的早期诊断、手术切除以及后续的联合化疗方案是治疗的关键。
无


























