
探讨儿童阑尾膀胱瘘的诊断和治疗经验,以提高对该病的诊疗水平。
总结我科2011年1月至2014年4月间收治的2例儿童阑尾膀胱瘘的临床资料;同时查阅1985年2月至2014年5月间国内外发表的关于儿童阑尾膀胱瘘的文献,具体检索华中科技大学同济医学院图书馆网页PUBMED、MEDLINE、BIOSIS Previews、EMBASE及The Cochrane Library等数据库,检索词为"Children/Pediatric appendicovesical fistula";检索华中科技大学同济医学院图书馆网页中文期刊全文数据库(CNKI)、中国生物医学期刊文献数据库(CMCC)和万方医学等数据库,检索词为"儿童/小儿阑尾膀胱瘘";对儿童阑尾膀胱瘘的发病情况、临床表现、诊治及预后进行分析。
我院收治的1例为9.5岁男性患儿,因右下腹壁脓肿外引流术后反复发热及泌尿系感染5个月入院,入院时B型超声提示膀胱底部局限性增厚,右下腹壁内低回声病灶(直径1.0 cm),诊断为脐尿管囊肿伴感染;另外1例为7.5岁男性患儿,因间断性阴茎疼痛伴肉眼血尿、气尿1个月住院,CT检查发现膀胱右前侧壁软组织包块并向膀胱壁外生长,术前误诊为膀胱肿瘤。2例患儿均接受了剖腹手术探查,术中诊断为阑尾膀胱瘘,并行阑尾及膀胱瘘口切除+膀胱修补术,病理提示慢性阑尾炎并阑尾膀胱瘘,术后7~10 d痊愈后出院。复习国内外文献共获取儿童阑尾膀胱瘘病例11例,其中男8例,女3例,平均年龄10.5(1.0~17.0)岁。11例患儿中10例临床表现为间歇性尿急、尿频、排尿困难伴阴茎痛(其中2例有粪尿、气尿病史),1例表现为肠梗阻。11例患儿均行阑尾切除+膀胱瘘口切除+膀胱修补术(其中1例为腹腔镜手术),均痊愈出院。本院2例及文献复习11例阑尾膀胱瘘儿童的病程相对较长(平均为3.0个月),与无性别年龄差异的阑尾周围脓肿患儿术前病程(术前病程平均为5.12 d)相比,差异具有统计学意义(P<0.05)。所有患儿出院后均获随访,预后良好。
儿童阑尾膀胱瘘临床少见,术前明确诊断困难,需结合患儿病史、体检以及辅助检查进行综合诊断,以减少漏诊及误诊率,除常规手术探查外,腹腔镜检查手术不失为儿童阑尾膀胱瘘诊治的一种好选择。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
儿童阑尾膀胱瘘临床症状不典型,检查手段不易发现阳性病变,术前诊断困难[1,2]。本研究回顾性分析2011年1月至2014年4月我科收治的2例阑尾炎致阑尾膀胱瘘的临床资料,并复习国内外儿童阑尾膀胱瘘相关文献,探讨小儿阑尾炎致阑尾膀胱瘘的诊断和治疗,以提高对该病的诊治水平。
病例1:患儿,男,9.5岁,因肚脐下偏右侧腹壁感染性脓肿在当地医院行脓肿切开引流术留置引流管,同时留置导尿管,术后拔出尿管后有小便从脓肿引流管排出,当时考虑脐尿管囊肿合并感染可能,对症支持治疗后患儿腹壁伤口愈合,无症状出院。患儿出院晨起第一次小便混浊,无发热、尿急、尿痛和尿频,转入我院。体格检查:脐下偏右侧可见陈旧性瘢痕组织,其他未见阳性体征。检测血常规及生化指标正常,尿常规白细胞(+++),尿沉渣分析白细胞计数524.4/μl。逆行膀胱造影未见异常,彩色超声提示膀胱底部局限性增厚(厚约0.7 cm,增厚长度1.7 cm),右下腹壁内低回声病灶(1.0 cm×0.7 cm)。术前诊断为脐尿管囊肿,剖腹手术探查见部分大网膜与右侧腹壁粘连,阑尾增粗肿大,末端与膀胱底部偏右侧粘连紧密形成阑尾膀胱瘘,行阑尾切除+膀胱瘘口切除修补术,留置导尿管,术后病理证实为慢性阑尾炎并阑尾膀胱瘘,术后7 d患儿痊愈出院。
病例2:患儿,男,7.5岁,因间断性阴茎疼痛伴肉眼血尿、气尿1个月住院,为终末血尿,无尿急、尿痛。体格检查未见阳性体征。检测血常规及生化指标正常,尿常规白细胞(+++),红细胞(+++),尿蛋白(+),尿沉渣分析白细胞计数207.5/μl,红细胞计数121.5/μl。彩色超声提示膀胱底部局限性增厚,膀胱顶部实质性肿块。CT平扫(患儿碘剂过敏,未行CT增强):膀胱右前壁增厚毛糙,软组织肿块并向膀胱壁外生长。术前诊断膀胱肿瘤,手术探查见膀胱右侧壁与腹膜粘连紧密,打开腹膜见膀胱右侧壁肿块为肿胀阑尾,阑尾尖端与膀胱壁粘连并进入膀胱,阑尾腔内可见粪石,瘘口处膀胱内壁增厚质地硬,行阑尾切除,膀胱瘘口切除膀胱修补术,留置导尿管,病理证实为慢性阑尾炎并阑尾膀胱内,患儿术后7 d痊愈出院。
查阅1985年2月至2014年5月间发表的关于儿童阑尾膀胱瘘的文献,具体检索华中科技大学同济医学院图书馆网页PUBMED、MEDLINE、BIOSIS Previews、EMBASE及The Cochrane Library等数据库,检索词为"Children/Pediatric appendicovesical fistula";检索华中科技大学同济医学院图书馆网页中文期刊全文数据库(CNKI)、中国生物医学期刊文献数据库(CMCC)和万方医学等数据库,检索词为"儿童/小儿阑尾膀胱瘘"。共获取11例患儿纳入本研究,其中男8例,女3例,平均年龄10.5(1.0~17.0)岁,现将11例患儿临床资料、实验室检测、影像学检查、治疗情况等情况归纳入表1。
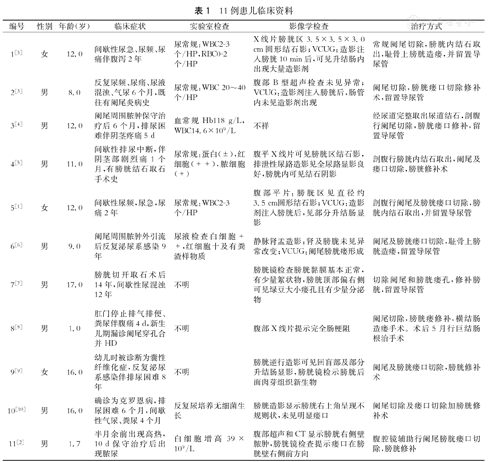
11例患儿临床资料
11例患儿临床资料
| 编号 | 性别 | 年龄(岁) | 临床症状 | 实验室检查 | 影像学检查 | 治疗方式 |
|---|---|---|---|---|---|---|
| 1[3] | 女 | 12.0 | 间歇性尿急、尿频、尿痛伴腹泻2年 | 尿常规:WBC2-3个/HP,RBC0-2个/HP | X线片膀胱区3.5×3.5×3.0 cm圆形结石影;VCUG:造影注入膀胱10 min后,可见升结肠内出现大量造影剂 | 常规阑尾切除,膀胱内结石取出,耻骨上膀胱造瘘,并留置导尿管 |
| 2[3] | 男 | 8.0 | 反复尿频、尿痛、尿液混浊、气尿6个月,既往有阑尾炎病史 | 尿常规:WBC 20~40个/HP | 腹部B型超声检查未见异常;VCUG:造影剂注入膀胱后,肠管内未见造影剂出现 | 阑尾切除,膀胱瘘口切除修补术,留置导尿管 |
| 3[4] | 男 | 12.0 | 阑尾周围脓肿保守治疗后6个月,排尿困难伴阴茎疼痛5 d | 血常规Hb118 g/L,WBC14.6×109/L | 不祥 | 经尿道完整取出尿道结石,剖腹行阑尾切除,膀胱瘘口修补,留置导尿管 |
| 4[5] | 男 | 11.0 | 间歇性排尿中断,伴阴茎部剧烈痛1个月,有膀胱结石取石手术史 | 尿常规:蛋白(±),红细胞(++),脓细胞(+) | 腹平X线片可见膀胱区结石影,排泄性尿路造影见全尿路显影良好,膀胱内可见结石阴影 | 剖腹行膀胱内结石取出,阑尾及瘘口切除,膀胱修补术 |
| 5[1] | 女 | 12.0 | 间歇性尿频,尿急,尿痛2年 | 尿常规:WBC2-3个/HP | 腹部平片:膀胱区见直径约3.5 cm圆形结石影;VCUG:造影剂注入膀胱后,见部分升结肠显影 | 剖腹行阑尾及膀胱瘘口切除,膀胱内结石取出,并留置导尿管 |
| 6[6] | 男 | 9.0 | 阑尾周围脓肿外引流后反复泌尿系感染9年 | 尿液检查白细胞++,红细胞十及有粪渣样物质 | 静脉肾盂造影:肾及膀胧未见异常改变;VCUG:阑尾膀胱瘘形成 | 阑尾及膀胱瘘口切除,耻骨上膀胱造瘘,留置导尿管 |
| 7[7] | 男 | 17.0 | 膀胱切开取石术后14年,间歇性尿混浊12年 | 不明 | 膀胱镜检查膀胱黏膜基本正常,有少量絮状物,膀胱顶部偏右侧可见绿豆大小瘘孔且有少量分泌物 | 切除阑尾和膀胱瘘孔,修补膀胱,留置导尿管 |
| 8[8] | 男 | 1.0 | 肛门停止排气排便、粪尿伴腹痛4 d,新生儿期漏诊阑尾穿孔合并HD | 不明 | 腹部X线片提示完全肠梗阻 | 阑尾切除,膀胱瘘修补,横结肠造瘘手术。术后5月行巨结肠根治手术 |
| 9[9] | 女 | 16.0 | 幼儿时被诊断为囊性纤维化症,反复泌尿系感染伴排尿困难8年 | 不明 | 膀胱逆行造影可见回盲部及部分升结肠显影,膀胱镜检示膀胱后面肉芽组织新生物 | 阑尾及膀胱瘘口切除,膀胱修补术 |
| 10[10] | 男 | 16.0 | 确诊为克罗恩病,排尿困难6个月,间歇性气尿、粪尿4个月 | 反复尿培养无细菌生长 | 膀胱造影显示膀胱右上角呈现不规则状,未见明显瘘口 | 阑尾切除及瘘口切除加膀胱修补术 |
| 11[2] | 男 | 1.7 | 半月余前出现高热,10 d保守治疗后出现脓尿 | 白细胞增高39×109/L | 腹部超声和CT显示膀胱右侧壁脓肿,膀胱镜检查提示瘘口在膀胱壁右侧前方向 | 腹腔镜辅助行阑尾膀胱瘘口切除,膀胱修补 |
本院2例及文献复习11例阑尾膀胱瘘的患儿,术前病程长(平均为3.0个月),与同龄无性别差异的阑尾周围脓肿患儿术前病程(术前病程平均为5.12 d)[11]相比,采用t检验,P<0.05,差异有统计学意义。所有患儿经手术治疗后均痊愈出院,13例患儿均获随访,无泌尿系感染、肠梗阻等症状再发。
文献报道阑尾膀胱瘘共百余例,阑尾膀胱瘘的发病率低,在所有肠道膀胱瘘的病例中占比不到5%,而肠道膀胱瘘则继发于极少数结肠癌、膀胱癌、憩室炎及克罗恩氏病[12,13,14]。儿童阑尾膀胱瘘国内外仅见个案报告,自1985年2月至2014年5月,国内外共累计报道11例。
阑尾膀胱瘘最常见的原因为阑尾炎穿孔,占阑尾膀胱瘘的90%以上,高发年龄为10~40岁,其次为回盲部和阑尾恶性肿瘤,但其平均发病年龄要高。其他原因包括克罗恩病、绒毛腺瘤、神经瘤、阑尾粘液囊肿、阑尾憩室炎、寄生虫等疾病,男性的发病率较女性高,主要由于女性盆腔解剖的因素,阑尾与膀胱之间有子宫相隔[12]。另外,阑尾膀胱瘘也可能是人为因素,发生于耻骨上膀胱切开取石手术操作过程中,未充分向上游离腹膜反折,在缝合膀胱时误将阑尾末端缝扎在膀胱顶部,造成阑尾末端缺血、坏死、粘连、穿孔至膀胱,阑尾内容物流入膀胱,而形成阑尾膀胱瘘,临床表现为膀胱炎症状[7]。而阑尾炎是小儿外科常见的急腹症,如未及时诊治极易发生阑尾穿孔,同时阑尾末端与膀胱壁粘连,引起膀胱壁组织的慢性充血水肿、溃烂,并引起膀胱壁局限性脓肿,之后脓肿破溃,阑尾末端嵌入膀胱内最终形成了阑尾膀胱瘘[2]。我院收治的2例男性阑尾膀胱瘘患儿经术后病理证实为慢性阑尾炎迁延导致阑尾膀胱瘘,查阅文献的11例阑尾膀胱瘘患儿中,男8例,女3例,平均10.5岁,其中阑尾炎造成阑尾膀胱瘘的8例,先天性巨结肠1例,克罗恩病1例,囊性纤维化症1例,在儿童阑尾膀胱瘘的发病原因中,阑尾炎居首位,且多见于男性患儿,回顾国内外文献报道,尚未见到因回盲部或阑尾肿瘤引起的阑尾膀胱瘘。
儿童阑尾膀胱瘘病程长,且不典型,其最常见的临床症状为反复的泌尿系统感染、排尿困难和下腹痛,患儿也可表现为血尿、脓尿、腹部肿物伴发热、菌尿等症状,但如果出现气尿和粪尿则表现较为特异[10,12]。我科收治的2例患儿,1例既往有右侧腹壁脓肿切开外引流手术史,来我院治疗过程中,我们考虑当时在当地医院行腹壁脓肿切排,腹壁脓肿可能是阑尾周围脓肿侵犯腹壁所致,后经保守治疗过程中发展为阑尾膀胱瘘,表现为晨起第一次小便混浊;另外1例主要表现为阴茎疼痛,为尿结石道梗阻所致,可能是阑尾粪石经膀胱瘘口顺行滑落至尿道,此例患儿同时表现有间断气尿,气尿是肠或阑尾膀胱瘘较为特异性的表现,肠道的积气随肠道蠕动,经肠或阑尾膀胱瘘口窜入膀胱,经尿道排出则表现为气尿。国内外文献复习的11例患儿的主要临床表现为间歇性尿急、尿频、尿痛、排尿困难、尿混浊、血尿等泌尿系感染症状,只有2例患儿有明确的粪尿、气尿症状。需要引起我们注意的是,儿童阑尾膀胱瘘病史十分重要,13例患儿都有不同程度的既往病史,5例有明确的阑尾炎病史,2例患儿有耻骨上膀胱切开取石病史,4例表现为间断膀胱炎症状反复发作,1例有克罗恩病,1例则为囊性纤维化症患儿。临床医生应做到仔细询问病史,减少误诊漏诊。
由于儿童阑尾膀胱瘘在早期无特异性临床症状,也不引起肠道症状,通常诊断较为困难,易误诊和漏诊。除结合上述的临床表现外,还需借助相关的辅助检查,儿童阑尾膀胱瘘的辅助诊断方法包括实验室检查、膀胱镜、膀胱造影、消化道造影、CT、MRI、结肠镜等检查。患儿尿常规检查通常可提示尿路感染,而尿培养中最常见的细菌为大肠埃希菌群和克雷伯菌群,也可伴霉菌感染[15]。由于儿童报告阑尾膀胱瘘的病例资料有限,借鉴成人的影像学检查资料认为,术前影像学检查中CT的诊断率最高,几乎可以发现所有膀胱与消化道间的异常,而腹部平片和静脉肾盂造影对于多数患儿无诊断价值。膀胱镜和消化道造影可诊断不超过50%的阑尾膀胱瘘。MRI诊断阑尾膀胱瘘有一定意义,MRI结合膀胱镜诊断阑尾膀胱瘘的准确率约为40%。膀胱造影对于伴有粪尿和气尿的患儿可有阳性发现,对比剂逆流入结肠。而临床中多数阑尾肿瘤患儿由于阑尾管腔细,经常被粪石或黏液堵塞,对比剂并不能反流入结肠和阑尾。同时,消化道造影时对比剂也不能通过阑尾进入膀胱,检查结果并不能够有阳性发现。目前腹腔镜也是阑尾膀胱瘘的诊断方法之一[12,16,17,18]。本文搜集的13例患儿中,X线片发现结石2例,超声发现显示病变2例,CT检查有阳性发现的2例,膀胱镜检查发现瘘口的3例,逆行膀胱尿路排泄造影(VCUG)发现阳性病变的5例,有的患儿同时存在上述两种以上检查阳性,有的患儿多重检查均未发现异常。如患儿有慢性阑尾炎病史,且间断性气尿、粪尿,逆行膀胱尿路造影可见造影剂在阑尾或肠道内显影,阑尾膀胱瘘的诊断则可成立。但往往事与愿违,患儿临床表现各异,且不典型,上述检查方法均有较高的漏诊率,这就要求我们儿外科临床医生,必须详尽仔细的追问病史,严格细致的体检,同时需综合各种辅助检查,才能做出正确诊断。
儿童阑尾膀胱瘘因术前往往不能明确诊断,主要是以剖腹探查性手术为主,对患儿无疑造成比较大的创伤。随着腹腔镜技术在小儿外科的运用越来越广泛,尤其在小儿阑尾炎的诊断和治疗方面[11,19,20],同时相关文献也报道了采用腹腔镜手术行阑尾切除术及膀胱壁修补的成功范例[17,18]。因此我们认为对于对术前高度怀疑儿童阑尾膀胱瘘的患儿,腹腔镜诊疗手术无疑是一种较为明智的选择。
无



























