
新型冠状病毒肺炎(COVID -19)是2019年12月在中国武汉地区出现的严重急性呼吸道传染病。COVID -19的病原体是2019新型冠状病毒(2019-nCoV),儿童是2019-nCoV的易感者。病毒主要经呼吸道飞沫和密切接触等途径传播,多侵犯心肺肾和胃肠道等组织。因2019-nCoV感染症状和先天性心脏病临床表现相似,从而增加了先天性心脏病临床治疗的复杂性。COVID -19主要靠核酸检测和CT影像确诊。随着对COVID -19认识的深入和诊疗经验的积累,为应对来势凶猛、防控和诊治形势非常严峻的疫情现状,中华医学会小儿外科学分会心胸外科学组组织了全国该领域的主要专家及联合武汉等疫区的专家共同讨论,形成了2019-nCoV感染先天性心脏病患儿围术期管理专家共识。该共识讨论了先天性心脏病患儿COVID -19诊断难点和特殊性、COVID -19疫情期间先天性心脏病外科干预决策、2019-nCoV感染先天性心脏病患儿手术及防护问题、以及先天性心脏病患儿罹患COVID -19的特殊处理要点。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
新型冠状病毒肺炎(COVID -19)于2019年12月在中国武汉部分地区出现,疫情来势凶猛,现正处于快速变化阶段。截止2020年2月24日24时,据31个省(自治区、直辖市)和新疆生产建设兵团报告,累计报告确诊病例77 658例,现有疑似病例2 824例,重症病例9 126例,累计死亡病例2 663例[1]。国内所有省市包括港澳台均有确诊病例[2]。近日来儿童罹患COVID -19的病例报道逐渐增多,截至目前已确诊的患儿最小年龄仅30 h,有一定特殊性[3,4]。COVID -19的防控和诊治形势非常严峻。
COVID -19患儿的临床症状可表现为发热、咳嗽、呼吸困难、乏力等,胸部早期以多发小片状影及间质改变为主,进而发展为双肺多发磨玻璃影、浸润影为其特征[5]。先天性心脏病(先心病)是最常见的先天畸形,占我国出生缺陷第一排序病种,约30%~50%的患儿在出生后逐渐出现症状,包括上呼吸道感染、肺充血、心力衰竭等表现。根据目前的报道,儿童罹患COVID -19数量少于成人,重症病例相对较少,但如果COVID -19感染患儿合并先心病,由于临床表现相似,加之新型冠状病毒易引发细胞因子风暴,可致先心病患儿围手术期病情转归复杂而严重。基于这一特点及当前的严峻形势,有必要对感染新型冠状病毒的先心病患儿的围手术期管理提出针对性要求。为此,中华医学会小儿外科学分会心胸外科学组组织了国内该领域的主要专家并联合武汉等疫区的专家共同讨论、探讨,达成并制定了此共识。
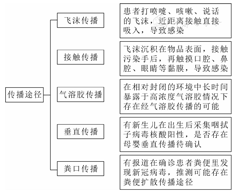
COVID -19的病原体是2019新型冠状病毒(2019 -nCoV),2019 -nCoV是β新型冠状病毒属,为有包膜的单股正链RNA病毒。现有研究显示,该病毒存在经呼吸道飞沫和密切接触传播两种主要传播途径,是否存在气溶胶传播、垂直传播等尚无定论[5](图1)。

人群对2019 -nCoV普遍易感,目前的研究认为,2019 -nCoV传染无种族、性别、年龄的差异,儿童和孕产妇也是2019 -nCoV感染的易感人群[6]。原因主要如下:①儿童特别是新生儿、婴幼儿由于与成人同居一室,属于家庭式聚集人员;②哺乳喂养增加近距离密切接触机会;③先心病患儿心功能差,需要更多的抱养;④先心病患儿氧需求高,戴口罩有缺氧风险;⑤母婴垂直传播的可能。这些原因使得患儿在多种传播途径中比成人有更大的感染风险。但Huang等[7]报道一组患儿,认为儿童的不易感染及发病症状轻等现象,迥然于成人和老年重症患者的"细胞因子风暴",专家组认为可能与以下因素有关:①儿童的免疫系统尚未发育完全,从白介素-1(interleukin-1,IL-1)到白介素-17(interleukin-17,IL-17)这些细胞因子较难爆发,导致症状不明显;②在没有典型感染症状的情况下,一般家长不会主动去检测,只有当家人出现症状后才会对患儿进行被动检测,从而易致漏诊;③儿童特别是先心病患儿,家长平时比较重视防护,远离人群,这也是一种隔离。基于以上因素可能误导儿童不易感染的结果,但事实上这些儿童仍然具有被感染的可能。由于儿童需要有成人看护,而看护者多为近距离、小空间、长时间密切接触,一旦感染易发生家庭集聚性发病,所以必须要求对密切接触者进行流行病学申报及社会调查,以从源头上切断传播途径。
先心病患儿若出现呼吸道感染及心功能不全时,临床表现不具特异性,难以与COVID -19区分。COVID -19早期表现为发热,多为低中热,咳嗽伴呼吸急促、腹泻、肌痛等,小婴儿可表现为拒乳、乏力等。病情进展可出现呼吸困难、发绀、点头样呼吸、尿少等,常于病后1周出现,可伴全身中毒症状等。因此,单凭临床症状难以鉴别。因而在疫情期间,对无特殊原因,短期内出现症状加重,包括呼吸困难、喂养困难的先心病患儿需高度警惕感染2019-nCoV的可能。
左向右分流先心病多表现为肺部充血,肺纹理增多,严重肺淤血,肺水肿时致双肺渗出、变白,需与COVID -19的双肺磨玻璃样斑片影和节段性实变的胸部X线和CT改变相鉴别,COVID -19特征性肺渗出改变以肺外带明显,重型COVID -19患儿CT表现可有双肺多发的肺叶病灶。
核酸检测是最主要的确诊方法,实时荧光PCR检测咽拭子、痰液或血液标本中2019-nCoV核酸阳性,或通过病毒基因测序,如与已知的2019-nCoV高度同源即为病原学阳性。为提高核酸检测阳性率,建议尽可能留取痰液,对已实施气管插管的患儿建议采集下呼吸道分泌物。
2019-nCoV抗原检测可针对感染后1~3 d的患儿,但对血清滴度要求高,因而阳性率偏低,会导致许多假阴性。2019-nCoV抗体检测速度较快,但需要等到感染7~14 d后阳性率才比较高,因而难以对早期临床治疗有帮助。
血常规检查白细胞总数正常或降低,多伴淋巴细胞减少,严重者淋巴细胞进行性减少;C-反应蛋白(C-reactive protein,CRP)可正常或升高;降钙素原多数正常。部分儿童伴有肝酶、肌酶和肌红蛋白升高,重型、危重型患儿常有炎症因子、血D -二聚体升高。
应根据疫情传播形势及管控情况以及患儿病情变化特点决定手术执行方案。首先将先心病分为择期手术类、限期手术类和急诊手术类三类。
包括各类新生儿期血流动力学梗阻类(完全性肺静脉异位引流、主动脉弓缩窄/离断、肺动脉闭锁、重度肺动脉瓣狭窄、左心发育不良综合征等),严重肺缺血、缺氧/心功能不全者(法乐四联症/肺动脉闭锁、单心室、完全性大动脉错位等),伴充血性心力衰竭且保守治疗不能控制者(二尖瓣重度反流、左冠状动脉异常起源、肺动脉起源异常、永存动脉干、主肺动脉窗等),造成血流动力学影响的心脏肿瘤、心肺外伤和大量心包积液者,严重气道压迫的肺动脉吊带/血管环病变者,内在植入物脱落/移位需急诊取出、安装/更换起搏器(高度房室传导阻滞)等者。
这类患儿通常要求必须在较短时间内行手术干预,否则会导致病情加重或不可逆的改变,甚至死亡,如粗大动脉导管未闭伴心力衰竭者,大分流的室间隔缺损/房间隔缺损者,术后因心脏解剖原因不能脱离呼吸机需再次手术干预者等。
这类患儿一般等待2~6个月不会产生严重病情变化及终身的致命性损害,如单纯性房间隔缺损、室间隔缺损、动脉导管未闭、肺动脉狭窄等。
在疫情管控期间,疫区范围内,所有拟手术患儿均应实施2019-nCoV核酸检测,建议同时进行CT肺部平扫。如确因急诊手术来不及等待检测结果,建议手术按照疑似患儿标准处理。对2019-nCoV核酸检测阴性,并且肺部CT没有阳性征象的,排除感染新冠病毒的患儿,通常急诊手术正常进行,限期手术酌情开展,择期手术慎重或延后开展。如果感染了COVID -19,急诊和限期手术患儿,要密切关注COVID -19对心、肺、肾和胃肠道功能的影响,必须在做好防护基础上尽早手术。围手术期适当增加甲泼尼龙等用量,符合体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)使用指征者宜尽早使用。限期手术类患儿,COVID -19治愈后如病情允许,隔离至少2周,无病情反复后方可安排手术。限期手术以及择期手术患儿要做好居家隔离,保持室内适宜的温、湿度,按疫情防控要求尽量避免外出,勤洗手、勤通风,父母接触儿童前必须洗手、增加儿童阳光直接照晒时间、适当增加蛋白质和维生素等的摄入。
最新研究表明,2019-nCoV进入机体细胞后,主要机制之一是通过病毒囊膜表面棘突蛋白,即S-蛋白(spike protein)与机体细胞膜血管紧张素转换酶2(angiotensin converting enzyme 2, ACE 2)受体结合,进入细胞内大量复制,导致受侵细胞死亡,诱发机体炎症反应,造成组织器官损害和功能障碍[8]。人体ACE 2受体大量存在于呼吸道、心脏、血管、肾脏和胃肠道[9]。研究表明,重症先心病患儿血中ACE 2的基因表达增加,故COVID -19对先心病患儿的心、肺、肾、胃肠道功能影响可能更大,一旦感染可能导致患儿很快出现多脏器功能衰竭,甚至死亡。
2019-nCoV首先侵犯黏膜和肺泡上皮细胞,大量繁殖后形成病毒血症,与支气管和肺泡上皮上的ACE 2结合,释放大量炎性因子,产生大量氧自由基,损害肺毛细血管,导致肺部弥漫性肺泡损伤和大量纤维黏液性渗出,肺透明膜形成,阻碍血氧交换,临床表现为白肺、呼吸困难甚至呼吸衰竭[10]。由于先心病患儿多存在房室水平分流,肺部已处于充血或瘀血状态,一旦罹患COVID -19,其肺间质渗液更加严重,白肺和呼吸衰竭会出现的更早,且症状更严重,病死率将更高。
2019-nCoV对心肌的损害分为心肌直接损伤和通过对免疫系统的异常激活致炎性因子风暴的损伤。先心病患儿心肌细胞多处于水肿或缺氧状态,罹患COVID -19时更容易导致心肌细胞缺氧加重和炎性因子风暴,促使病情急剧恶化甚至类似暴发性心肌炎。因此对先心病患儿COVID -19,尤其要重视心脏功能的恶化进展,及时ECMO支持。
最新研究发现,约60%的COVID -19患儿出现蛋白尿,这可能和肾脏肾小管上皮、睾丸组织上皮ACE 2的高表达有关,在先心病患儿并发COVID -19时,2019-nCoV会对肾脏细胞形成直接损伤,心肺功能下降,肾脏灌注不足进一步加重其功能障碍。因此,围手术期要密切关注肾脏功能的变化,当出现急性肾功能损伤时,应尽早行腹膜透析或肾替代治疗(continuous renal replacement therapy,CRRT)。
先心病患儿罹患COVID -19时,部分仅表现为腹泻、呕吐等症状,提示胃肠道上皮也存在ACE2的高表达,先心病患儿由于心功能不全常致胃肠道淤血、术中胃肠道缺血-再灌注损伤,加重其功能受损,围手术期尤其要关注此类患儿全身及胃肠道表现,防止脱水甚至休克。若胃肠道功能允许,应尽早开展早期肠内营养支持并给予补充肠道益生菌群,帮助胃肠道功能恢复。
研究表明,当先心病患儿出现多脏器功能衰竭时,ACE 2的基因表达明显增多,已证实ACE 2在脏器衰竭治疗过程中起重要作用[11]。COVID -19中2019-nCoV与ACE 2结合致受侵细胞死亡,先心病患儿罹患COVID -19时,除病毒直接侵犯心、肺、肾、胃肠道等器官外,更重要的是诱发免疫系统的异常激活,致炎性因子"风暴"的形成,导致脓毒败血症和酸碱代谢严重失调,最终产生多脏器功能衰竭,甚至死亡。
疑似COVID -19先心病患儿必须单间隔离。确诊患儿应在具备有效隔离和防护条件的定点医院隔离治疗,由院方组织小儿先心病外科专家及相关专业专家开展多学科团队协作(multiple disciplinary team, MDT),共同制定治疗方案。如确需急诊手术,相关术前检查、手术准备均需按规范做好防护。一切防护措施均要严格按照国家卫健委"医疗机构内新型冠状病毒感染预防与控制技术指南(第一版)"[12]和"新型冠状病毒感染的肺炎防护中常见医用防护使用范围指引(试行)"[13]的要求执行。对COVID -19先心病患儿陪护家属也要求进行三级防护,并在负压环境下进行。如院方无手术条件,则需转院治疗,转运时应使用专用车辆,并做好运送人员的个人防护和车辆消毒。
新型冠状病毒感染先心病患儿急诊手术管理:①手术应在专用负压手术间内进行,患儿须由做好充分防护的心脏外科医生和麻醉科医生陪同,经专用通道进入手术间;②精简手术参与人数,杜绝手术参观人员,手术参与人员(外科医生、体外循环、麻醉、护理人员及环境清洁人员)在术前应严格进行个人消毒和三级防护,包括一次性工作帽、洗手衣、一次性防水鞋套、一体式防护服、一次性手术衣、N95防护口罩、护目镜/面屏防护,双层乳胶手套应罩住防护服衣袖;③手术间内、外各一名巡回护士,负责室内外物资传递,室内人员在手术中不得离开手术间,室外人员无特殊情况,不得进入手术间,室外人员在手术间外穿好防护用具后方能进入手术间;④手术间内备齐手术用品和药品,只进不出,尽量减少开门次数;⑤术中操作应轻柔、规范,防止患儿血液、体液飞溅,造成污染;⑥体外循环手术中应将膜式氧合器气体排出口连接到麻醉尾气负压排气系统,变温水箱排风口应朝向负压吸引口方向,不得朝向患儿及医护人员;手术室内不得使用中央空调,手术期间室温调节要靠分体空调实现;活化凝血时间(ACT)、血气分析等术中检测尽量在同一手术间内完成[14];⑦手术后患儿应转入ICU专用负压房间进行重症监护,联合感染科、呼吸内科等相关科室,完善围手术期监测和治疗;采血、吸痰、纤支镜检查等各项检查时均需做好防护;⑧术后器械就地密封,用双层黄色医疗废物袋扎紧,外贴COVID -19标识,单独放置;⑨术中使用一次性手术铺巾,尽量减少布类用品的重复使用,以减少污染源,术后医疗废物袋,外贴COVID -19标识,单独放置,由专人定时回收处理;⑩手术间消毒处理完毕,须与院感科联系进行物表和空气采样检测,结果合格方能使用。
参与2019-nCoV疑似或确诊患儿手术的医务人员应进行"医学观察"14 d。患儿必须待心、肺功能正常,体温恢复正常3 d以上、呼吸道症状明显好转,影像学示肺部炎症明显吸收并连续两次2019-nCoV核酸检测阴性(采样时间间隔至少24 h),可转入单间普通病房,同时做好陪护家长的宣传教育,勤洗手、消毒、通风。解除隔离和出院标准严格参照国家卫健委第六版COVID -19指南进行,出院后保持和疾控中心人员及医院的联系[5]。
小儿先心病合并COVID -19的常规治疗参考新型冠状病毒感染的肺炎诊疗方案(试行第六版)等方案执行[1,15]。
对于重症COVID -19先心病患儿治疗思路:由于部分患儿病情进展迅速,1~3 d内即需给予吸氧(鼻导管、面罩),对不能纠正的呼吸衰竭,需及时给予呼吸机辅助呼吸;部分患儿病情进一步恶化,出现难以纠正的代谢性酸中毒、脓毒败血症需立即行ECMO支持。对此,参照近期文献,专家组认为应掌握一"干"、二"滤"、三"替代"的原则:"干"就是要注意控制调节输入量和输出量(要有一定的负平衡),以减少肺间质水肿为核心兼顾抗菌抗炎及对症的治疗;"滤"就是早期应用CRRT,既可以滤过毒素降低毒性反应和毒素对组织的损伤,也可以提高抗生素效能,还可以减轻肾脏负担、助其恢复功能,"替代"是指ECMO应用,必须早期介入,时机把握需要综合评估。此类患儿的重症监护应当采取心脏外科综合监护和呼吸、肾脏等MDT团队相关专业医生的密切合作。
先心病患儿感染2019-nCoV往往病情进展较快,如经规范治疗低氧状态仍难改善,出现严重心肺衰竭,常规治疗方法效果不佳者,应尽早开始ECMO支持。先心病患儿由于自身的心脏缺陷,2019-nCoV感染后极易发生暴发性心肌炎,出现心源性休克或者心脏骤停,干预措施应较常规时间稍提前。对于ECMO插管模式应综合评估病情,建议采用静脉-动脉模式(V-A模式),以提高救治成活率[14]。
鉴于目前小儿COVID -19没有特效治疗,自身抵抗力非常重要,营养支持治疗是重中之重。一般不要轻易改变饮食习惯,多饮水,增加蛋白和新鲜蔬菜及水果,适量补充复方维生素。急诊和限期手术的患儿多为新生儿或小婴儿,术前多存在不同程度的液体过负荷和营养不良,且可能存在发热、呼吸机辅助、ECMO支持等高消耗情况。围手术期需要在心功能容许的情况下,尽可能保证能量供给,术后6 h即可开始肠内营养支持,依据胃潴留情况调整剂量和速度。一旦采用呼吸机或ECMO辅助,尽早经鼻-胃管开始早期肠内营养支持。
感染2019-nCoV先心病住院或手术患儿的体液包括痰液、血液、引流液、大小便等,医疗废异物包括患儿接触过的所有一次性医疗物品。应严格参照国家卫生健康委办公厅"关于做好新型冠状病毒感染的肺炎疫情期间医疗机构医疗废物管理工作的通知"精神执行[16],按照国家及相关行业甲类传染病废异物处理规定,由专业人员一并处理。建议将体液和感染性医疗废物与其他医疗废物实行分类分流管理。处置方式包括高温焚烧和非焚烧方式(高温蒸汽消毒、微波消毒、化学消毒等)。
执 笔:莫绪明、戚继荣
参与本专家共识起草的专家(按单位拼音顺序):北京安贞医院(苏俊武);北京儿童医院(李晓峰);解放军总医院第七医学中心附属八一儿童医院(周更须);重庆医科大学附属儿童医院(吴春);大连市儿童医院(文平);中国医学科学院阜外医院(李守军);复旦大学附属儿科医院(贾兵);福建医科大学协和医院(曹华);广东省人民医院(庄建、陈寄梅);广州市妇女儿童医疗中心(陈欣欣);甘肃省人民医院(尤涛);哈尔滨市儿童医院(李怀宁);河北省儿童医院(王建明);河南省儿童医院(翟波);河南省人民医院(范太兵、彭帮田);湖南省儿童医院(黄鹏);四川大学华西医院(安琪、赁可);四川省人民医院(黄克力);华中科技大学同济医学院附属协和医院(董念国);江西省儿童医院(明腾);空军军医大学西京医院(孙国成);南京医科大学附属儿童医院(莫绪明、戚继荣、束亚琴);宁夏医科大学总医院(王云);青岛市妇女儿童医学中心(邢泉生、陈瑞);上海交通大学附属上海儿童医学中心(张海波、郑景浩、朱丽敏);上海市儿童医院(张儒舫);山西省儿童医院(刘彩霞);深圳市儿童医院(丁以群);首都儿科研究所附属儿童医院(罗毅);北部战区总医院(王辉山);苏州大学附属儿童医院(李炘);武汉儿童医院(皮名安);武汉亚洲心脏病医院(陶凉);温州医科大学第二附属医院(胡型娣);浙江大学医学院儿童医院(舒强、李建华、林茹);中南大学湘雅第二医院(杨一峰、吴忠仕)
所有作者均声明不存在利益冲突



























