
分析美国肺源分配评分(LAS)在我国肺移植受者中应用的意义。
回顾性分析2005年5月至2018年3月接受肺移植受者的临床资料,采用美国器官获取和移植网络(OPTN)的LAS计算器计算受者的LAS分值,并进行分组分析。
共纳入173例受者,年龄(56.49±12.64)岁(19~81岁),LAS分值(56.63±18.39)分(32.79~90.70分)。按疾病类型分类:慢性阻塞性肺疾病(COPD)62例,间质性肺疾病85例,支气管扩张症11例,肺动脉高压8例,其他7例,上述疾病受者LAS分值分别为(47.85±15.22)、(61.89±18.63)、(56.58±18.91)、(55.23±10.74)和(72.45±16.41)分,COPD组受者LAS明显低于间质性肺疾病受者(P<0.001)。按术前疾病严重程度分组:重症组(气管插管或ECMO支持)57例,LAS(79.15±7.95)分;无创通气组39例,LAS(48.42±11.58)分;吸氧组77例,LAS(44.11±8.81)分,差异有统计学意义(P<0.001)。按LAS分值分组:LAS<50为低危组,50~75为中危组,>75为高危组,三组受者术后3个月存活率分别为90.5 %、81.8 %和71.1 %;1年存活率分别为85.4 %、74.4 %和57.8 %,差异有统计学意义(P=0.002)。
LAS可反映受者等待肺移植的紧迫性,而且与术后早期存活率相关;临床上可采用LAS选择合适受者,理想的肺移植受者LAS为30~75分。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
2005年5月起,美国器官共享联合网络(UNOS)制定了肺源分配评分(Lung Allocation Score,LAS),其主要目的是降低受者在等待肺源过程中的死亡率,使移植获益最大化[1,2]。2011年后,欧洲国家(德国、荷兰)也陆续开始采用LAS选择受者[3,4,5]。在我国,目前尚无类似LAS的标准进行肺源分配。本文采用美国器官获取和移植网络(OPTN)的LAS系统,对2005年5月至2018年3月在广州医科大学附属第一医院行肺移植的受者进行评分,旨在探索LAS在中国肺移植受者中应用的价值。
纳入从2005年5月至2018年3月在广州医科大学附属第一医院接受肺移植的受者共173例。173例受者中,男性151例,女性22例,年龄(56.49±12.64)岁(19~81岁);双肺移植91例,单肺移植77例,心肺移植5例。所有移植供受者均通过广州医科大学附属第一医院伦理委员会审核。
本研究为回顾性研究。按美国2015年修订的LAS评分要素[5],收集所有受者的临床资料,包括年龄、身高、体重、原发病、功能状态、是否合并糖尿病、氧气依赖程度、是否需要机械辅助通气、FVC%pred、6 min步行距离、肺动脉收缩压、平均肺动脉压、心脏指数、中心静脉压、二氧化碳水平、血清肌酐、血清胆红素。按LAS计算要求将上述资料输入LAS系统进行评分(缺失的数据遗留空白,系统自动采用默认值计算)。网址:https://optn.transplant.hrsa.gov/resources/allocation-calculators/las-calculator/.
采用SPSS(21.0版)统计软件进行分析,计量资料以均数±标准差( ±s)表示。正态分布且方差齐性计量资料组间比较采用多因素方差分析,方差不齐计量资料组间比较采用Kruskal-Wallis秩和检验。采用Kaplan-Meier法绘制生存曲线,采用log-rank法进行累积生存率的显著性检验。P<0.05为差异有统计学意义。
±s)表示。正态分布且方差齐性计量资料组间比较采用多因素方差分析,方差不齐计量资料组间比较采用Kruskal-Wallis秩和检验。采用Kaplan-Meier法绘制生存曲线,采用log-rank法进行累积生存率的显著性检验。P<0.05为差异有统计学意义。
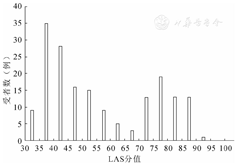
173例肺移植受者的LAS分值为(56.63±18.39)分(32.79~90.70分),LAS的分布如图1。图中LAS分布出现两个高峰,第一个高峰(35~55分)以术前吸氧及无创通气的受者为主,第二个高峰(70~90分)以间质性肺疾病气管插管的受者为主。

按疾病类型分组:慢性阻塞性肺疾病(COPD)组62例,年龄(61.06±6.80)岁;间质性肺疾病组85例,年龄(56.61±13.14)岁;支气管扩张症组11例,年龄(46.91±14.69)岁;肺动脉高压组8例,年龄(34.25±12.42)岁;其它疾病组7例(包括4例再次移植,3例支气管肺泡癌),年龄(54.86±10.17)岁。各组受者术前LAS分别为(47.85±15.22)、(61.89±18.63)、(56.58±18.91)、(55.23±10.74)和(72.45±16.41)分。COPD组LAS明显低于间质性肺疾病及其他(再次移植、支气管肺泡癌)各组(P<0.001)。
按术前疾病严重程度进行分组,重症组(气管插管/ECMO)57例,LAS为(79.15±7.95)分;无创通气组39例,LAS为(48.42±11.58)分;单纯吸氧组77例,LAS为(44.11±8.81)分。组间比较,重症组LAS与无创通气组、吸氧组相比,差异有统计学意义(P<0.001);而无创通气组与吸氧组相比,LAS差异无统计学意义(P=0.556)
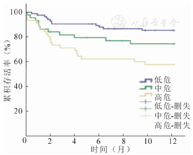
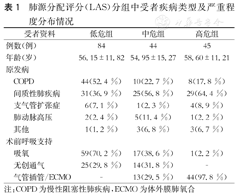
以LAS分值分为3组:<50分(低危组);50~75分(中危组);>75分(高危组)。低危组84例,中危组44例,高危组45例,三组受者年龄差异无统计学意义(P=0.521);低危组以COPD吸氧的受者为主,高危组以间质性肺疾病气管插管的受者为主(表1)。三组受者术后90 d存活率分别为90.5 %、81.8 %和71.1 %;术后1年存活率分别为85.4 %、74.4 %和57.8 %,差异均有统计学意义(P=0.002)。三组受者术后的生存曲线见图2。

肺源分配评分(LAS)分组中受者疾病类型及严重程度分布情况
肺源分配评分(LAS)分组中受者疾病类型及严重程度分布情况
| 受者资料 | 低危组 | 中危组 | 高危组 | |
|---|---|---|---|---|
| 例数(例) | 84 | 44 | 45 | |
| 年龄(岁) | 56.15±11.82 | 54.95±15.27 | 58.60±11.21 | |
| 原发病 | ||||
| COPD | 44(52.4 %) | 10(22.7 %) | 8(17.8 %) | |
| 间质性肺疾病 | 31(36.9 %) | 25(56.8 %) | 29(64.4 %) | |
| 支气管扩张症 | 6(7.1 %) | 1(2.3 %) | 4(8.9 %) | |
| 肺动脉高压 | 2(2.4 %) | 5(11.4 %) | 1(2.2 %) | |
| 其他 | 1(1.2 %) | 3(6.8 %) | 3(6.7 %) | |
| 术前呼吸支持 | ||||
| 吸氧 | 59(70.2 %) | 17(38.6 %) | 1(2.2 %) | |
| 无创通气 | 25(29.8 %) | 14(31.8 %) | - | |
| 气管插管/ECMO | - | 13(29.5 %) | 44(97.8 %) | |
注:COPD为慢性阻塞性肺疾病,ECMO为体外膜肺氧合
美国LAS主要根据受者的原发肺部疾病类型及疾病的严重程度、肺功能、合并症、肺动脉压、血流动力学指标等因素综合评分,用于预测受者在等待肺源过程中的死亡风险及移植后1年生存期[6]。LAS分值区间为0~100分,分数越高,移植的紧迫程度越高,得到肺源的几率也更高[7]。本研究结果中,重症组(气管插管/ECMO)受者的LAS显著升高,与LAS的评分原则相符,也与临床上需要移植的紧急程度相一致。
根据OPTN的数据,2008年美国接近61 %的肺移植受者LAS为30~40分[1]。但后来LAS逐渐升高,从2010年起,美国大部分肺移植受者LAS>40分,说明越来越多病重的患者接受了肺移植,这与UNOS制定LAS的目的相一致[8]。本移植中心受者LAS为(56.49±12.64)分,主要分布在35~55分及70~90分,显著高于欧美国家及日本受者[9,10,11,12],说明我国肺移植受者术前的疾病状态更加危重。
美国采用LAS进行肺源分配后,受者在等待肺源过程中的死亡率下降了40 %以上,在供者未增加的情况下肺移植手术例数增加了20 %。而且,受者的原发病类型发生了显著的变化,从2007年起间质性肺疾病已经超过肺气肿成为肺移植主要人群[1,8]。本研究结果与国外多项大型研究结果相似[11,12,13],间质性肺疾病(特发性肺纤维化为主)受者LAS明显高于COPD受者(P<0.001),同时,也与我们临床观察的结果一致:相对于COPD,间质性肺疾病患者在等待肺源过程中死亡率更高,移植紧迫程度更高。另外,本研究结果显示,支气管肺泡癌与肺移植术后慢性移植物功能丢失的患者也需要尽快进行肺移植。
过去认为,机械通气和体外生命支持是肺移植的相对禁忌征,但是采用LAS进行肺源分配后,越来越多的濒危受者接受了肺移植手术,体外膜肺氧合(ECMO)也越来越多地用于受者等待肺源过程中的桥接治疗[8,14]。但是,Liu等[11]学者对5331例受者进行的回顾性研究显示,在移植术前,LAS明显升高(COPD>80分,IPF>60分)的受者不仅在等待移植的过程中死亡率明显升高,而且术后90 d和1年死亡率明显增加。同时,其他研究结果也显示LAS较高者,术后原发性移植物功能丧失(PGD)的发生及感染的几率更高,插管时间及ICU住院时间较长,1年存活率较差[12,15]。本研究根据CHEST的大型研究数据结果[12],按LAS分值分为3组:<50分为低危组,50~75分为中危组,>75分为高危组,结果发现,高危组受者术后90 d及1年的死亡率显著高于中危组及低危组(P=0.002)。以上结果说明LAS与受者术后获益也相关。因此,有多位学者出于合理利用器官、避免徒劳移植、使移植获益最大化的考虑,建议继续修订LAS计算规则的同时对受者的LAS设置一个"cut-off"值,但是由于目前对LAS的研究以分组分析为主,且涉及社会伦理问题,目前尚未得出不建议移植的LAS确切分值[2,6,11,13]。
另外,本研究结果发现,低危、中危、高危三组受者的年龄差异无统计学意义(P=0.521),而受者术后存活率与LAS显著相关。既往认为,高龄会显著影响受者术后存活率,但美国采用LAS选择受者后,大于65岁的受者逐渐增加,2006~2012年期间65岁以上及70岁以上的受者分别增加至约占10 %及3 %[16]。近期OPTN公布的数据显示,2017年超过65岁的受者占所有肺移植受者的33.4 %。而且,Hayanga等[17]学者对6596例老年人的研究结果发现:超过70岁的肺移植受者与60~69岁的受者相比,术后1年的存活率差异无统计学意义(P=0.12)。上述的国际数据与我们的研究结果均显示:年龄>65岁不再是肺移植的禁忌症,对于高龄的受者,要结合受者的具体情况,进行LAS评分,预测移植的风险及获益。
我们的研究结果显示:LAS分值区间在30~75分之间者(低、中危组受者),在等待肺源过程中的死亡风险较低,而且术后的获益较大。以LAS为基础对肺源进行分配,可以显著降低受者等待肺源过程中的死亡率,改善终末期肺病患者尤其是间质性肺疾病患者的预后,同时,LAS可作为预测受者术后早期存活率的指标,有助于器官的合理利用。临床上可采用LAS评分选择合适的肺移植受者,增加肺移植的获益。由于种族的差异,美国LAS对于我国肺移植受者可能有所偏差,因此,国内肺移植应尽快建立更加适合国人的肺源分配评分标准。
所有作者均声明不存在利益冲突



























