
探讨供肺冷缺血时间(CIT)延长对肺移植预后的影响。
对2019年1月至2022年1月在同济大学附属上海市肺科医院接受肺移植的111例供受者资料进行回顾性分析。根据供肺CIT分为CIT延长组(CIT 8~12 h,41例)和对照组(CIT<8 h,70例),比较两组供受者最后一次血气分析、冷缺血时间等临床资料、术后并发症及短期生存情况的差异。绘制生存曲线,采用Kaplan-Meier法估计两组累积存活率。采用Cox比例风险回归分析明确受者1年死亡率的独立危险因素。
共计纳入111例肺移植受者,CIT延长组和对照组分别为41例(36.9%)和70例(63.1%)。两组受者术后72 h内原发性移植物功能不全(PGD)3级的发生率分别为21.2%和16.3%,两组术后的30 d存活率分别为90.2%和94.3%,90 d存活率分别为82.9%和82.9%,两组比较差异均无统计学意义(均P>0.05)。两组受者1年的累积存活率分别为74.6%比60.4%,差异无统计学意义(P=0.279)。Cox回归分析显示CIT延长供肺移植与受者1年死亡风险增加无关(HR 0.691,95%CI:0.317~1.506),但术中未使用体外膜氧合(ECMO)技术(HR 3.562,95%CI:1.061~11.959)以及术后机械通气超过3 d(HR 2.892,95%CI:1.387~6.031)会增加受者1年的死亡风险。
供肺CIT延长至8~12 h进行肺移植对受者预后未产生不良影响。在权衡受者继续等待和接受移植两者的死亡风险后,接受CIT 8~12 h的供肺是可行的。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺移植是多种终末期肺病的有效治疗手段,但供肺短缺是制约肺移植发展的主要因素,可导致等待肺移植的患者死亡率增加(20%~30%)[1]。如何提高供肺利用率是目前肺移植领域亟待解决的问题之一。与欧美国家相比,我国在器官捐献后的供肺分配、维护和转运等环节均有一定差异。国内异地捐献居多,供肺通过民用航空转运,致使供肺的冷缺血时间(CIT)难以把控。目前国内关于CIT和肺移植受者预后的相关临床研究较少[2]。本研究通过回顾性分析2019年1月至2022年1月同济大学附属上海市肺科医院的111例肺移植供受者临床资料,旨在探讨接受CIT延长供肺对肺移植受者预后的影响,为提高供肺利用率提供循证医学支持。
2019年1月至2022年1月共计118例受者在同济大学附属上海市肺科医院接受肺移植,手术操作均由同一个团队完成。由于2例双肺移植受者的供肺CIT超过12 h,5例受者为再次移植,故未纳入本研究中。符合入组条件的受者及相应供者各有111例(表1)。其中男性93例,女性18例,年龄64岁(17~77)岁。原发病包括慢性阻塞性肺疾病(COPD)61例,特发性肺纤维化(IPF)27例,支气管扩张9例,尘肺6例,特发性肺动脉高压(IPAH)和肺静脉闭塞症(PVOD)3例,其他原发病5例。经术前评估和本院伦理委员会讨论后进行肺移植。
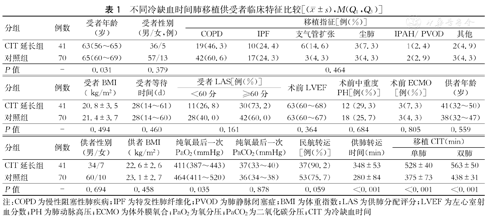
不同冷缺血时间肺移植供受者临床特征比较[( ±s),M(Q1,Q3)]
±s),M(Q1,Q3)]
不同冷缺血时间肺移植供受者临床特征比较[( ±s),M(Q1,Q3)]
±s),M(Q1,Q3)]
| 分组 | 例数 | 受者年龄(岁) | 受者性别(男/女,例) | 移植指征[例(%)] | |||||
|---|---|---|---|---|---|---|---|---|---|
| COPD | IPF | 支气管扩张 | 尘肺 | IPAH/ PVOD | 其他 | ||||
| CIT延长组 | 41 | 63(56~65) | 36/5 | 19(46.3) | 10(24.4) | 6(14.6) | 3(7.3) | 1(2.4) | 2(4.9) |
| 对照组 | 70 | 65(60~69) | 57/13 | 42(60.6) | 17(24.3) | 3(4.3) | 3(4.3) | 2(2.9) | 3(4.3) |
| P值 | - | 0.031 | 0.379 | 0.464 | |||||
| 分组 | 例数 | 受者BMI( kg/m2) | 受者等待时间(d) | 受者LAS[例(%)] | 术前LVEF | 术前中重度PH[例(%)] | 术前ECMO[例(%)] | 供者年龄(岁) | |
|---|---|---|---|---|---|---|---|---|---|
| <60分 | ≥60分 | ||||||||
| CIT延长组 | 41 | 20.8±3.5 | 28(14~61) | 11(26.8) | 30(73.2) | 63(60~68) | 12 (29.3) | 3(7.3) | 41(32~50) |
| 对照组 | 70 | 21.4±3.7 | 28(14~60) | 28(40.0) | 42(60.0) | 63(60~67) | 18 (25.7) | 3(4.3) | 38(32~47) |
| P值 | - | 0.494 | 0.460 | 0.161 | 0.364 | 0.684 | 0.805 | 0.559 | |
| 分组 | 例数 | 供者性别(男/女) | 供者BMI( kg/m2) | 纯氧最后一次PaO2(mmHg) | 纯氧最后一次PaCO2(mmHg) | 民航转运[例(%)] | 供肺转运时间(min) | 移植CIT(min) | |
|---|---|---|---|---|---|---|---|---|---|
| 单肺 | 双肺 | ||||||||
| CIT延长组 | 41 | 34/7 | 22.6±2.6 | 411(387~443) | 37(33~40) | 37(90.2) | 348±53 | 528±40 | 563±50 |
| 对照组 | 70 | 60/10 | 23.1±2.7 | 464(411~520) | 36(34~38) | 53(75.7) | 280±84 | 375±73 | 438±31 |
| P值 | - | 0.694 | 0.458 | 0.035 | 0.878 | 0.059 | <0.001 | <0.001 | <0.001 |
注:COPD为慢性阻塞性肺疾病;IPF为特发性肺纤维化;PVOD为肺静脉闭塞症;BMI为体重指数;LAS为供肺分配评分;LVEF为左心室射血分数;PH为肺动脉高压;ECMO为体外膜氧合;PaO2为氧分压;PaCO2为二氧化碳分压;CIT为冷缺血时间
与受者匹配的111例供肺为心死亡或脑死亡器官捐献。经航空转运的供肺均采用低压力充气状态(6 mmHg),Perfadex肺灌注液低温无菌状态保存转运。CIT定义为供肺开始体外灌注到移植肺血流开放的时间;双肺移植的CIT为体外灌注到第二侧移植肺血流开放的时间。根据供肺CIT时长进行分组[3]:CIT 8~12 h定义为CIT延长组(41例),CIT不超过8 h定义为对照组(70例)。本中心对供肺的采纳标准包括:ABO血型相容;供者年龄<60岁;吸烟史<400支/年;持续机械通气<1周;氧合指数(PaO2/ FiO2)>300 mmHg;胸部X线片或CT检查显示肺野清晰;支气管镜检查各气道管腔内相对干净;供肺痰标本细菌培养药敏试验排除泛耐药或者全耐药的细菌。本研究中心术后免疫抑制方案为甲泼尼龙+吗替麦考酚酯+他克莫司。通过监测血药浓度及时调整药物剂量。他克莫司药物浓度控制在8~12 μg/L。
本研究获同济大学附属上海市肺科医院伦理委员会批准(伦理号:K22-217),受者均签署知情同意。
通过中国人体器官分配与共享计算机系统(COTRS)收集供受者的基本资料,包括供者纯氧最后一次血气分析中的氧分压和二氧化碳分压(PaCO2)、是否航空转运和CIT,以及受者的移植指征、等待时间和供肺分配评分(LAS)等。通过本院电子病历系统收集受者的基本特征资料和围手术期资料:(1)手术资料包括移植类型、手术时间、术中输注血制品和术中ECMO应用等;(2)结局资料包括主要结局(90 d存活率)和次要结局[术后72 h内原发性移植物功能不全3级(PGD 3)发生率]。
原发性移植物功能不全(PGD)常发生于肺移植术后72 h内,临床表现为低氧血症,且无其他可识别原因的移植物特异性肺部浸润。根据国际心肺移植协会2017年的分类标准[4],评估受者术后(T0)的胸片和动脉血气,以及术后24 h、48 h、72 h(T24、T48、T72)分别进行评估后划分PGD等级。在术后72 h内测量T0~T72之间最高的PGD评分。胸片浸润影像和动脉血气分析提示PaO2/FiO2<200 mmHg,分级为PGD 3级。在双侧肺浸润时,使用体外膜氧合(ECMO)列为PGD 3级,而无缺氧指征且无肺浸润时使用ECMO不列入分级。
应用SPSS 22.0软件进行数据处理。符合正态分布的计量资料使用( ±s)表示,两组之间的比较采用两独立样本t检验;不符合正态分布的计量资料使用中位数M(Q1~Q3)表示,两组之间比较使用Wilcoxon符号秩和检验(Mann-Whitney U检验);计数资料使用率或构成比[例(%)]表示,组间比较采用χ2检验或Fisher's精确概率法。生存时间以移植手术日为起始点,以死亡为终点,仍存活者以随访截止日期(2022年4月30日)为终点。Graphpad Prism 7.0绘制生存曲线,使用Kaplan-Meier法估计生存函数,采用Log-rank法比较差异。Cox回归单因素分析考察所有自变量与1年死亡率之间的关系,与1年死亡风险增加相关的协变量(P<0.20)纳入多因素回归模型。为了研究延长的CIT对1年死亡率的影响,该变量也被纳入多变量分析中,并创建一个风险校正模型。P<0.05(双侧)为差异有统计学意义。
±s)表示,两组之间的比较采用两独立样本t检验;不符合正态分布的计量资料使用中位数M(Q1~Q3)表示,两组之间比较使用Wilcoxon符号秩和检验(Mann-Whitney U检验);计数资料使用率或构成比[例(%)]表示,组间比较采用χ2检验或Fisher's精确概率法。生存时间以移植手术日为起始点,以死亡为终点,仍存活者以随访截止日期(2022年4月30日)为终点。Graphpad Prism 7.0绘制生存曲线,使用Kaplan-Meier法估计生存函数,采用Log-rank法比较差异。Cox回归单因素分析考察所有自变量与1年死亡率之间的关系,与1年死亡风险增加相关的协变量(P<0.20)纳入多因素回归模型。为了研究延长的CIT对1年死亡率的影响,该变量也被纳入多变量分析中,并创建一个风险校正模型。P<0.05(双侧)为差异有统计学意义。
本研究共纳入111例受者,其中CIT延长组41例(36.9%),对照组70例(63.1%)。两组受者除年龄(P=0.031)外,在性别、体重指数、原发病、等待时间、LAS评分及术前左心室射血分数方面的差异均无统计学意义(均P>0.05)。两组在术前桥接ECMO及合并中重度肺动脉高压(PH)的受者比例的差异也无统计学意义(均P>0.05)。本研究共计采纳111例供者供肺,CIT延长组中CIT 8~10 h的供肺33例(29.7%),CIT 10~12 h的供肺8例(7.2%);对照组中CIT 6~8 h的供肺51例(45.9%),CIT<6 h的供肺19例(17.1%)。两组供肺的最后一次氧分压均高于400 mmHg,但CIT延长组的低于对照组(411 mmHg比464 mmHg;P=0.035),两组供者的其他临床特征差异均无统计学意义(P>0.05)。CIT延长组和对照组的供肺经民航转运的比例差异无统计学意义(90.2%比75.7%;P=0.059),但CIT延长组供肺的转运时间长于对照组且差异有统计学意义[(348±53) min比(280±84) min;P<0.001]。(表1)
111例受者围手术期资料显示,CIT延长组的双肺移植比例高于对照组(65.9%比20.0%;P<0.001),且该组的手术时间、术中失血和术中输注血制品均明显多于对照组(P<0.001)。CIT延长组术中应用ECMO的比例与对照组之间的差异无统计学意义(36.6%比21.4%,P>0.05)。两组之间肺移植术后的常见并发症,如急性肾功能不全需床旁血液净化、再开胸止血、静脉血栓栓塞症(VTE)、气道并发症、吻合口真菌感染和肺部感染发生率的差异均无统计学意义(P>0.05)。CIT延长组的机械通气超过3 d的受者比例高于对照组(53.7%比27.1%;P=0.007),但两组的总住院时间差异无统计学意义(P>0.05)。
移植后结局资料显示,CIT延长组和对照组术后72 h内的PGD 3的发生率分别为17.1%和11.4%,差异无统计学意义(P>0.05)。对照组30 d和90 d的存活率分别为94.3%和82.9%,CIT延长组30 d和90 d的存活率分别为90.2%和82.9%,两组之间比较差异均无统计学意义(均P>0.05)。(表2)
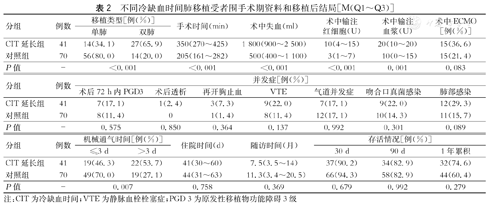
不同冷缺血时间肺移植受者围手术期资料和移植后结局[M(Q1~Q3)]
不同冷缺血时间肺移植受者围手术期资料和移植后结局[M(Q1~Q3)]
| 分组 | 例数 | 移植类型[例(%)] | 手术时间(min) | 术中失血(ml) | 术中输注红细胞(U) | 术中输注血浆(U) | 术中ECMO[例(%)] | |
|---|---|---|---|---|---|---|---|---|
| 单肺 | 双肺 | |||||||
| CIT延长组 | 41 | 14(34.1) | 27(65.9) | 350(270~425) | 1 800(900~2 500) | 10(4~15) | 20(10~20) | 15(36.6) |
| 对照组 | 70 | 56(80.0) | 14(20.0) | 205(161~282) | 500(400~1 100) | 3(1~7) | 10(0~15) | 15(21.4) |
| P值 | - | <0.001 | <0.001 | <0.001 | <0.001 | 0.001 | 0.083 | |
| 分组 | 例数 | 并发症[例(%)] | ||||||
|---|---|---|---|---|---|---|---|---|
| 术后72 h内PGD3 | 术后透析 | 再开胸止血 | VTE | 气道并发症 | 吻合口真菌感染 | 肺部感染 | ||
| CIT延长组 | 41 | 7(17.1) | 1(2.4) | 3(7.3) | 9(22.0) | 7(17.1) | 9(22.0) | 12(29.3) |
| 对照组 | 70 | 8(11.4) | 0 | 1(1.4) | 8(11.4) | 12(17.1) | 10(14.3) | 11(15.7) |
| P值 | - | 0.575 | 0.850 | 0.364 | 0.137 | 0.992 | 0.301 | 0.089 |
| 分组 | 例数 | 机械通气时间[例(%)] | 住院时间(d) | 随访时间(月) | 存活情况[例(%)] | |||
|---|---|---|---|---|---|---|---|---|
| ≤3 d | >3 d | 30 d | 90 d | 1年累积 | ||||
| CIT延长组 | 41 | 19(46.3) | 22(53.7) | 41(30~60) | 7.5(3.5~14) | 37(90.2) | 34(82.9) | 32(74.6) |
| 对照组 | 70 | 49(70.0) | 19(27.1) | 44(31~63) | 11.3(3.4~20.5) | 66(94.3) | 58(82.9) | 44(60.4) |
| P值 | - | 0.007 | 0.758 | 0.369 | 0.679 | 0.992 | 0.279 | |
注:CIT为冷缺血时间;VTE为静脉血栓栓塞症;PGD 3为原发性移植物功能障碍3级
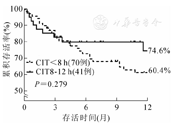
两组受者的随访时间分别为7.5个月(3.5~14个月)和11.3个月(3.4~20个月)。两组肺移植受者的生存曲线见图1。1年累积存活率为74.6%和60.4%(P=0.279)。将所有协变量进行Cox单因素回归分析后,4个协变量与1年死亡风险增加相关,然后将本研究关注的CIT延长这一协变量一同纳入Cox多因素回归模型进行分析。结果显示,CIT延长的供肺移植与1年死亡风险增加无关(HR 0.691,95%CI:0.317~1.506;P=0.352)。研究结果提示,术中未使用ECMO辅助(HR 3.562,95%CI:1.061~11.959;P=0.040)和术后机械通气超过3 d(HR 2.892,95%CI:1.387~6.031;P=0.005)会增加肺移植受者1年的死亡风险。(表3)

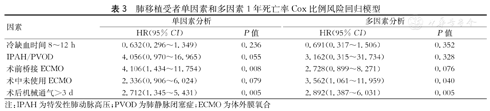
肺移植受者单因素和多因素1年死亡率Cox比例风险回归模型
肺移植受者单因素和多因素1年死亡率Cox比例风险回归模型
| 因素 | 单因素分析 | 多因素分析 | ||
|---|---|---|---|---|
| HR(95% CI) | P值 | HR(95% CI) | P值 | |
| 冷缺血时间8~12 h | 0.632(0.296~1.349) | 0.236 | 0.691(0.317~1.506) | 0.352 |
| IPAH/PVOD | 4.056(0.970~16.965) | 0.055 | 3.162(0.315~31.734) | 0.328 |
| 术前桥接ECMO | 4.106(1.434~11.754) | 0.008 | 2.728(0.899~8.271) | 0.076 |
| 术中未使用ECMO | 2.336(0.906~6.024) | 0.079 | 3.562(1.061~11.959) | 0.040 |
| 术后机械通气>3 d | 2.712(1.345~5.431) | 0.005 | 2.892(1.387~6.031) | 0.005 |
注:IPAH为特发性肺动脉高压;PVOD为肺静脉闭塞症;ECMO为体外膜氧合
由于较长时间的冷缺血会影响供肺质量,进而影响移植效果,有相当数量的远距离供器官被弃用,这无疑加剧了供器官的短缺。传统意义上认为6 h是供肺可接受的CIT上限[5],但这一观点受到越来越多的挑战。国外通过1万余例的肺移植数据分析发现,CIT超过6 h并未增加受者PGD发生率,亦未降低受者1年和5年的存活率[6]。国内的移植中心也报道了CIT大于6 h不会影响受者的短期和长期存活率[7]。更有研究显示,供肺CIT延长至8~10 h也不会增加受者的不良结局[3,8]。本研究中CIT延长组(8~12 h)与对照组受者之间的30 d和90 d的存活率相当,且CIT延长的供肺移植与1年死亡风险增加无关,结果同样支持并拓展了上述研究结论。近年来,常温体外肺灌注技术的应用使供肺的功能性生理状态长达12 h[9]。在不久的将来,随着供肺保存技术的不断革新,CIT超过24 h的供肺被临床利用也将成为可能[10]。
本研究中CIT延长组和对照组的供肺经民用航空转运的比例差异无统计学意义(90.2%比75.7%;P>0.05)。但CIT延长组的供肺转运时间长于对照组[(348±53) min比(280±84) min;P<0.001)],转运时间是冷缺血时间延长的主要原因之一。本中心精准把控供肺获取时间,将供肺转运时间尽量控制在6 h以内,其中含飞行时间1~3 h。有研究证实供肺冷缺血保存时高压力(20 mmHg)充气状态致供肺的肺动脉压力和吸气压明显高于低压力(6 mmHg)组,加重急性肺损伤[11]。国外一项研究在对比了392例当地供肺和330例远程供肺的资料后发现远距离运输的供肺并不影响肺移植的存活率,但导致成本增加[12] 。因此,本组民航转运的供肺均置于Perfadex肺灌注液中低温无菌保存,且维持低压力充气状态(6 mmHg)。
大量研究表明,CIT不再是预测肺移植短期或长期生存的独立危险因素,一些具有丰富经验和技术的移植中心通过一系列措施可以有效预防和减少移植术后早期并发症,改善预后[13]。本研究运用Cox回归分析同样发现CIT 8~12 h并不能独立预测肺移植术后1年的死亡率,但术后机械通气超过3 d会增加肺移植术后1年的死亡风险。此外,研究结果还显示CIT延长组受者虽然术后机械通气时间延长,但并未延长总住院时间。两组之间肺移植术后的常见并发症差异也无统计学意义。本中心通过ECMO预防性应用和术后早期康复等措施,有效减少肺移植术后并发症。这一结论与张真榕等[14]的报道一致。
ECMO作为呼吸循环支持的有效手段,近年来越来越多地应用于肺移植受者[15]。本研究提示术中未使用ECMO辅助的肺移植受者术后1年死亡风险增加。CIT延长组中双肺移植比例高,ECMO辅助比例也较高。对于远距离高空运输且CIT较长的供肺,尤其是双肺移植受者,本中心越来越多地在术中应用ECMO辅助,这一理念源于在ECMO辅助下可采用保护性通气策略、持续可控的肺血流灌注可减少先移植供肺的缺血再灌注损伤,同时ECMO可维持受者更稳定的血流动力学,从而达到保护供肺的目的[13,16]。即使移植肺的功能尚可接受,在尚未发生明显的PGD时,如供肺开放血流后,复查血气分析提示PaO2/FiO2<100 mmHg,肺动脉压力升高(肺动脉平均压大于2/3的全身平均动脉压),在两个时间段内出现明显恶化,都建议延长围手术期ECMO辅助至术后早期,可使受者获益[13]。对于术前右心导管检查显示平均肺动脉压>25 mmHg、NYHA心功能分级Ⅲ级及以上、原发性肺动脉高压者或术中漂浮导管连续监测下肺动脉收缩压(SPAP)>40 mmHg,术中也可通过积极应用VA-ECMO模式并延长至术后早期,有利于心功能恢复,有效预防和缓解术后肺水肿,减少术后PGD的发生[17]。本研究中CIT延长组(8~12 h)术后72 h内PGD 3级发生率略高于对照组,但差异无统计学意义,与CIT延长组受者术后更多的应用ECMO辅助有关。
本研究是一项回顾性、单中心研究,存在一定的局限性。一方面受限于单中心肺移植的例数;另一方面由于随访时间较短,未能全面评估两组受者更长时间的生存状态。需进一步设计前瞻性随机对照研究补充,增加循证医学证据等级。
综上所述,本研究通过对CIT延长的供肺移植后的临床效果观察,明确供肺CIT延长至8~12 h未增加肺移植受者术后72 h内PGD 3级的发生率,亦未对术后30 d和90 d存活率,以及移植后1年的死亡风险产生不良影响。因此,在权衡受者继续等待和接受移植两者的死亡风险,并结合肺移植中心的实际情况后,对于CIT在8~12 h的供肺可酌情用于临床移植。这势必会极大提高供肺利用率,使更多肺移植等待者获益。
所有作者均声明不存在利益冲突



























