
自2013年6月至2019年6月,对5例急性腘动脉闭合性损伤患者,根据患肢临床表现和下肢CTA检查,确诊为腘动脉急性闭塞性损伤,无下肢骨折,合并软组织损伤,患肢肿胀明显。探查发现腘动脉外膜挫伤严重,血管腔内血栓形成,损伤导致完全闭塞长度为6.5~12.8(8.4±0.2)cm。移植健侧大隐静脉(长8.5~13.8 cm)重建闭塞腘动脉,术后常规抗凝、解痉、预防感染、消肿对症处理。根据患肢切开减压创面愈合情况指导早期正规患肢功能康复锻炼,出院后定期门诊随访时间至少半年,观察患肢恢复情况及膝关节活动度等。本组5例闭塞性腘动脉损伤血管顺利重建血供,从手术开始到腘动脉血供重建恢复正常通血,时间为2.5~3.2(2.7±0.3)h,肢端循环良好,无肌肉坏死及缺血性肌挛缩等并发症,经过早期功能康复锻炼,术后肌力恢复至Ⅳ~Ⅴ级,肢体功能恢复良好。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
急性闭合性腘动脉损伤后出现腘动脉闭塞,是动脉血管损伤中的一种急症,处理不及时会造成患肢缺血,若时间超过6 h将导致患肢截肢风险大大增加[1]。腘动脉解剖位置深,发生下肢损伤后局部肿胀不易被发现,临床上极易误诊、漏诊,腘动脉闭塞时间长,会出现肌肉不可逆性坏死,致肢体坏死功能障碍,甚至需要截肢[2]。腘动脉周围解剖复杂,在腘窝处分支较多,发生腘动脉损伤时,不同平面的受损段腘动脉对应的侧支不同,因而在修复时需要医生进行判断,增加了手术难度。另外,由于外伤等外力作用,使得伤后腘动脉周围的解剖结构更为复杂,且失去了原有结构的相邻关系,因此,术中如何正确的处理变得极为重要。如何快速的恢复腘动脉血供是决定腘动脉损伤预后的关键因素[3]。术中结合术前血管CDU或患肢CTA检查情况,较快探查腘动脉闭塞段后,先不处理损伤段腘动脉,不结扎细小侧支,而是分别直接沿闭塞动脉远、近端探查游离血管至正常界限2.0 cm范围,将切取好的自体大隐静脉倒置分别与正常腘动脉远、近端吻合,此为大隐静脉旁路移植术,可大大缩短急性闭塞性腘动脉血供恢复时间。自2013年6月至2019年6月,共收治腘动脉闭塞性损伤5例,采用此手术治疗,临床疗效满意。
本组共5例,其中男4例,女1例;年龄37~52(46±0.2)岁[最小值~最大值(均数±标准差),下同]。损伤原因:机器旋转绞伤2例,重物压砸伤1例,交通意外伤2例;均为急性闭塞性腘动脉损伤,无下肢骨折,合并腘窝处广泛软组织潜行性撕脱;皮下可见大面积瘀斑,软组织损伤范围从大腿下段内侧至膝关节下10.0 cm,深达股二头肌长头表面,患肢腘窝处肿胀明显。腘动脉完全闭塞长度为6.5~12.8(8.4±0.2)cm。
积极术前备血,迅速补液预防休克,标记健侧肢体大隐静脉走行区,手术取俯卧位,气管插管于全身麻醉下手术治疗。
麻醉生效后,手术分两组进行。患肢大腿上1/3捆绑电动气压止血带,根据患者血压情况设置压力,记录使用时间,定时放松,进行双下肢刷洗消毒。首先沿患侧腘窝设计"S"形探查切口,依次切开皮肤、皮下、筋膜组织,沿腘窝正中线暴露出腘动脉,结合术前血管造影情况,探查见闭塞腘动脉周围软组织肿胀,周围肌肉瘀血明显,腘动脉连续性存在,血管外膜挫伤严重,血管痉挛明显,血管腔内较长血栓形成,腘静脉外膜挫伤重,部分外膜破损。沿闭塞腘动脉远、近端探查游离血管至正常界限2.0 cm以上,暂时不处理损伤段腘动脉,不结扎细小侧支。发生急性闭合性腘动脉损伤,腘动脉容易受其走行区周围软组织损伤和术后炎性肿胀卡压,为避免新移植的腘动脉受到卡压或因膝关节的屈伸活动及腘窝挫伤严重的组织坏死影响,一定要在腘窝内侧的近端、在半腱肌与半膜肌之间进行钝性分离,预制新的、宽松的腘动脉走行通道。术中,另一组根据术中探查血管损伤长度,切取至少大于损伤血管2.0 cm以上的健侧大隐静脉,标记大隐静脉远、近端。将切取的大隐静脉倒置绕过受损腘动脉,吻合于近、远侧断端,松开止血夹,见血管充盈,血流畅通,无渗血、漏血。根据缺血时间预防性行骨筋膜室切开减压,患肢外固定制动。
严格卧床休息,预防感染、抗凝、抗痉挛及对症治疗,避免寒冷、疼痛刺激,患肢给予绳灯24 h保温照射治疗,密切观察肢端血供情况。出院后定期手外科或血管外科门诊随访,电话或微信随访,术后每个月复查CDU,指导规范的功能康复锻炼[4]。
本组5例急性闭塞性腘动脉损伤患者,均采用自体大隐静脉旁路移植重建患肢血供,从手术开始到腘动脉血供重建恢复正常通血时间为2.5~3.2(2.7±0.3)h。术后远端肢体循环良好,无肌肉坏死及缺血性肌挛缩等并发症。经过早期功能康复锻炼,术后肌力恢复至IV~V级。随访半年,肢体功能恢复良好,膝关节活动无障碍。
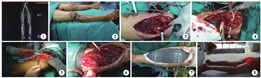
患者 男,47岁,因车祸致伤全身多处疼痛出血1 h入院。查体:血压70/50 mmHg。右下肢肿胀,多处挤压痕迹,急诊CTA:右下肢腘动脉完全性中断(图1)。右膝部广泛软组织潜行性撕脱,不能扪及足背动脉搏动,远端皮温低(图2)。探查见皮下大量积血,右小腿胫神经、腓神经多处外膜撕裂,部分神经纤维断裂,膝关节囊撕裂(图3)。腘动脉钝性撕裂,血管痉挛,血栓形成,腘静脉撕裂,外膜钝挫。术中切除腘动脉完全闭塞段,直至远、近端正常界限2.0 cm(图4)。切取健侧股部合适长度大隐静脉(图5)。健侧大隐静脉旁路移植后,腘动脉血供重建后搏动正常,无渗血、漏血(图6)。患肢小腿预防性行骨筋膜室切开减压(图7)。术后半年复诊,膝关节伸直和屈曲功能恢复良好(图8)。

腘动脉作为下肢膝关节以远重要的动脉,于腘窝内紧贴股骨腘面及膝关节囊后部,在腘窝内发出5条分支:膝上内侧动脉、膝上外侧动脉、膝中动脉、膝下内侧动脉和膝下外侧动脉[5]。由于紧贴骨面,周围无肌肉组织保护,受膝关节骨折、脱位、软组织挤压等损伤时,较易发生腘动脉损伤[6]。膝部外伤伴有活动性出血者,根据临床表现及相应查体,均能做出早期诊断和及时治疗。但出现胫、腓骨上段骨折伴腘动脉损伤时,损伤平面近膝关节,支配膝关节的膝上内、外侧动脉及膝下内、外侧动脉已经向肢体远侧肢体发出血供,远侧肢体仍有毛细血管反应和皮温存在,这是造成一部分缺乏临床经验的医生容易漏诊的重要原因。
另外,膝关节闭合性损伤,腘动脉往往不会断裂。其血管损伤主要是血管内膜较长段的钝挫伤[7]。挫伤导致血管痉挛,血栓逐渐形成,早期患肢的缺血症状不明显,随着肢体组织损伤的加重,腘动脉出现完全性闭塞,这也是部分医生误诊的另一重要原因。
急性闭合性腘动脉损伤诊断主要依据下肢损伤机制、有价值的阳性体征以及急诊下肢血管造影检查发现腘动脉闭塞,腘动脉损伤即可确诊[8,9]。早期诊断、即时恢复重建下肢血运是治疗其损伤和改善预后的关键。有学者对比3种手术方式治疗腘动脉损伤,发现采用自体大隐静脉旁路移植修复腘动脉闭塞性损伤,手术时间短和术中出血量少于其它2种方式[10]。同时也有学者发现入院时患肢缺血时间超过6 h的四肢大血管损伤,由于其侧支循环的存在,再植或修复重建血供手术的安全性大大提高[11,12]。本组5例术中不结扎侧支循环,直接采用自体大隐静脉旁路移植重建血供,大大提高手术通血时间,而且侧支循环得到保护,其内的血供可持续改善肢体远端及肌肉组织的供血,对患肢术后恢复具有重要意义,也印证了这些观点。本组患者术后肢体通血时间为2.5~3.2 h,术后肢端循环良好,无肌肉坏死及缺血性肌挛缩等并发症,经过早期功能康复锻炼,肌力恢复至IV~V级,随访半年观察肢体功能恢复良好。
急性闭合性腘动脉损伤预后受多因素影响,总结发现与腘动脉闭塞后肢体缺血时间长短、腘动脉周围血管侧支发育情况和患肢肌肉软组织对缺血损伤耐受程度有关[13]。按照Rutherford分级[14]分类肢体缺血损伤程度,出现III度肢体感觉、运动功能不可逆性恢复和IV度肢体肌肉完全坏死、极重度缺血损伤表现,行保肢治疗无意义。总之,急性腘动脉闭合性损伤时,快速诊断确诊后选择一种可明显缩短肢体缺血时间的手术方式,对肢体预后和功能恢复最有益。
结合本研究经验,我们认为,手术时需注意以下几点:①针对闭合性腘动脉损伤特点,准确诊断及评估腘动脉损伤长度和患肢缺血损伤程度。②移植血管材料的选择。选择合适的血管移植是手术成功的关键,查阅文献和结合临床实践发现,选择切取健侧大隐静脉比选择人工血管术后并发症少,大隐静脉在皮肤表面可清晰观察到,解剖恒定,变异少,利于切取。③本组腘动脉损伤患者无明显骨折及关节脱位,如果出现类似情况,建议首先固定骨折或关节脱位,可有效避免血管吻合过程中骨折移位出现吻合口撕裂、断裂等情况发生。④术中一期探查吻合断裂的胫神经,可促进术后患肢的功能感觉恢复。⑤血管吻合后一定要严格止血,观察有无渗血、漏血不少于0.5 h;急性闭塞性腘动脉损伤,伤后或术后出现骨筋膜室综合征概率极大,应及时切开减压,减少并发症发生的几率[15]。术后患肢放置柔软气垫,密切观察肢体血供、肿胀情况和患者尿液颜色,指导患者定时、适当翻身、适当多饮水等护理措施,避免长时间卧床导致静脉血栓形成。
综上所述,急性闭塞性腘动脉损伤早期能够快速准确诊断,进行及时有效治疗,短时间内修复重建血供,可大大降低截肢率,直接改善患者的预后。对腘动脉损伤患者采用大隐静脉旁路移植修复术,术中重建患肢血运时间短,出血量少,缩短了患肢血供恢复时间,对术后患肢的功能恢复有积极作用,临床疗效可靠。
所有作者均声明不存在利益冲突



























