
血管球瘤在临床上并不多见,发生于手部多见,临床表现为剧烈疼痛、局部压痛以及冷敏感,临床上最有效的方法多采用手术切除肿瘤。传统手术入路多会引起甲板畸形,而且对于甲下中央区血管球瘤完整切除较困难,导致复发率较高。自2021年2月至2021年4月徐州仁慈医院手外科收治甲下中央区血管球瘤患者3例,采用改良侧方骨膜下入路治疗,取得良好治疗效果。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
血管球是正常的组织结构,多分布于四肢末端,具有控制末梢血管收缩、调节血流量、血压及体温的作用。血管球瘤可发生于身体任何部位,以手部多见,尤其是甲下最常见[1,2]。血管球瘤多见于中年女性,主要以剧烈疼痛、局部压痛以及温度敏感特征性表现[3]。对于该疾病认识不足,可能会延误诊断和治疗,明确诊断后应尽早治疗,避免血管球瘤破裂感染可能[4]。目前对于血管球瘤最有效的治疗方法是手术切除[5,6]。传统的手术方法为经甲床切口切除肿瘤,但该方法易导致术后指甲畸形[7,8,9]。有报道经甲床缘切口治疗手指末节血管球瘤,该方法需拔除甲板,仍有术后指甲畸形的可能性[10,11]。也有报道通过侧方骨膜下入路切除肿瘤,虽然没有甲板畸形,但由于切除不彻底,术后复发率偏高,而且该方法对于中央区血管球瘤无法完整切除[12]。因此,寻找更为有效的手术方式根治血管球瘤仍需要我们进一步探索。本研究旨在寻找一个更加有效的手术方法治疗甲下血管球瘤。2021年2月至2021年4月,我们采用改良侧方骨膜下切口入路完整切除肿瘤治疗甲下中央区血管球瘤,术后效果较为满意。
3例均为女性,年龄分别为29岁、34岁、37岁,病程分别为3年、1年、6年,肿瘤均位于甲下中央区,分别为右环指、左拇指和右中指,直径分别为5 mm×3 mm、9 mm×5 mm和5 mm×5 mm,无外伤史、感染史,1例曾予保守治疗,症状暂时好转,后渐加重,1例曾误诊为腱鞘炎,1例外院影像学误诊为血管瘤。临床表现:阵发性针刺样疼痛,遇冷时疼痛症状加重,去除冷刺激后症状减轻,触痛明显。体格检查:甲板下可见蓝紫色斑点。Love实验以及Hildreth征阳性[13]。辅助检查:术前常规行超声检查示右手中指甲下低回声结节。MRI检查示T2像局部高信号。
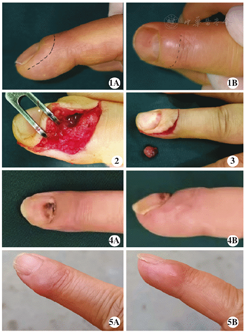
麻醉前在按压疼痛最明显处对肿瘤进行标记,采用臂丛阻滞麻醉后,上气囊止血带,自患指尺或桡侧缘至远节背侧做一"L"形切口(图1),切开皮下,深达骨质,形成携带骨膜的指甲甲床瓣,将甲床、甲板向背侧分离,充分暴露肿瘤组织,分离肿瘤与周围软组织,完整切除肿瘤后,特殊缝线间断缝合皮肤,术后凡士林纱布覆盖,无菌敷料包扎,术后切除肿瘤组织送病理检查。术后14 d拆线。
A.侧位观 A. Lateral view; B.正位观 B. Anteroposterior view
A.正面观 A. Anteroposterior view;B.侧面观 B. Lateral view
A.正面观 A. Anteroposterior view; B.侧面观 B. Lateral view

A.侧位观 A. Lateral view; B.正位观 B. Anteroposterior view
A.正面观 A. Anteroposterior view;B.侧面观 B. Lateral view
A.正面观 A. Anteroposterior view; B.侧面观 B. Lateral view
术前VAS疼痛评分7~8分,平均7.7分,术后0~1分,平均0.3分,术后病理检查均证实为血管球瘤。术后切口愈合良好,无感染、切口裂开、皮缘坏死等并发症,切口Ⅰ期愈合。术后随访1~12个月,患者疼痛症状均消失,Love实验及Hildreth征阴性,指甲生长正常,外形完好,指背感觉良好,切口愈合好,无明显瘢痕,随访期间无复发,手指自主屈、伸功能正常。
患者 女,37岁,因右中指甲下肿物伴疼痛6年入院,专科查体:右中指远节甲根部见一肿物,大小约5 mm×5 mm,甲下呈蓝色,与周围组织界限较清,局部压痛明显。CDU检查示右手中指甲下低回声结节,血管球瘤可能。自患指桡侧缘至远节背侧做一"L"形切口(图1),暴露肿瘤组织,连同包膜将肿瘤完整切除(图2、图3),术后切除肿瘤组织送病理检查示血管球瘤。术后1个月随访,患者疼痛症状消失,Love实验及Hildreth征阴性,指背感觉S4,切口愈合好,无明显瘢痕,手指自主屈、伸功能正常(图4);术后12个月随访,疼痛症状消失,Love实验及Hildreth征阴性,指背感觉S4+,指甲正常,外观好,肿瘤无复发(图5)。
血管球瘤最早由Wood[14]报道于1812年,当时被称为痛性皮下结节。血管球瘤是发生于血管球的良性肿瘤,较少见,因此容易误诊[4, 15]。血管球瘤主要以间歇性疼痛、局部触痛、冷敏感为主要临床特点,以局部触痛、甲下蓝色或紫色改变、甲床局限性隆起或变形为特征,结合超声、磁共振等影像学检查不难诊断[16,17]。
手术彻底切除是目前治疗血管球瘤唯一有效方法[3, 18]。传统的手术方法为拔除指甲,经甲床完整切除肿瘤[8, 19,20],但这种方法不仅导致术后疼痛延长,还会引起指甲畸形。有研究报道,在保留部分指甲的情况下,采用甲板开窗肿瘤切除术或者部分甲板完整切除肿瘤,此种方法减轻了患者术后疼痛时间,并且降低术后甲床畸形的发生率,但是由于暴露不彻底导致肿瘤有复发的可能[21,22,23]。Wang等[10]报道,拔除指甲后经甲缘切除甲下血管球瘤,可完整切除肿瘤,术后瘢痕不明显、避免复发,该方法切口愈合一般需要4~6周,患者术后疼痛延长,后期有指甲畸形的可能。为了避免术后甲床畸形的发生,有研究报道,通过侧方骨膜下入路切除甲下血管球瘤,能够避免拔除甲板、减轻患者术后疼痛症状,但是该方法由于不能够充分暴露,有可能导致肿瘤术后复发,而且对于甲下中央区的肿瘤无法完整切除[12,20,24]。于是,Morey等[25]对该方法进行改良,通过远端指腹的弧形切口切除肿瘤以及Asmar等[26]通过远端指腹"鲨鱼嘴"样切口的方法完整切除肿瘤,这两种方法对于甲周以及甲下中央区肿瘤均能够完整切除,而且能够避免拔除指甲,减轻术后患者疼痛时间,但是我们都知道,指掌侧含有丰富的感觉神经末梢,尤其是指端分布更加丰富,该方法对患者感觉神经末梢损伤较大,术后感觉恢复需要较长时间,甚至遗留长期感觉障碍。
本研究中,我们提出了一种新的手术方法,即改良侧方骨膜下入路,在侧方切口的基础上,延长至远节背侧形成"L"形切口。该方法可以充分暴露肿瘤组织,能够完整切除包括甲下中央区在内的任何部位的肿瘤。而且,此方法不需要拔除甲板,与传统的经甲切除肿瘤的方法相比,能够减轻患者术后疼痛症状,缩短伤口愈合时间,恢复较快,指甲外观良好,术后不会出现指甲畸形。该方法能够有效避开指腹丰富的感觉神经,对神经损伤程度小。当然,在切口选择的时候背侧切口选择范围应在距离甲襞0.5~1.0 cm范围内,避免损伤甲根部。此外,由于这种含有指甲的背侧皮瓣含有丰富的血管,我们未发现该种术式导致术后甲床瓣坏死的现象。综上所述,这种新的手术方法具有创伤小、切除彻底、恢复快、复发率低等优点,适用于治疗甲下任何部位血管球瘤。
当然,本研究目前例数较少,随访时间较短,因此需要进一步增加例数,同时需要更长的随访时间来评估此种方法的临床治疗效果。
所有作者均声明不存在利益冲突



























