
分析对比机器人、腹腔镜及开腹经直肠后补片悬吊固定术在重度直肠脱垂治疗中疗效的差别。
采用回顾性队列研究方法。纳入术前直肠全层拖出肛门且长度>8 cm、并行经腹直肠后补片悬吊固定术者。排除术前有排尿或性功能障碍者、无固定性伴侣或术后无性活动而无法进行性功能评分者、围手术期内再次行开腹手术者、行机器人或腹腔镜手术时中转开腹者以及资料不完整者。2014—2018年期间在郑州大学第一附属医院治疗的重度直肠脱垂患者61例被纳入本研究。根据患者意愿选择手术方式,其中21例采用传统开腹手术(开腹组),20例采用腹腔镜手术(腹腔镜组),20例采用机器人手术(机器人组)。比较3组间的围手术期相关指标,并采用国际前列腺症状评分表(IPSS;评分越高,说明排尿功能障碍越严重)、改良国际勃起功能问卷(IIEF-15;分值越低,说明男性性功能障碍越严重)以及女性性功能指数(FSFI-19;分值越低,说明女性性功能障碍越严重),对患者手术前后的排尿功能和性功能进行评分和比较。
3组患者基线资料的比较,差异均无统计学意义(均P>0.05),具有可比性。机器人组、腹腔镜组和开腹组手术时间分别为(176.3±13.8)min、(160.2±12.1)min及(134.2±12.1)min;术中出血量分别为(58.5±18.9)ml、(67.9±15.7)ml及(114.2±8.4)ml;首次下床时间分别为(19.9±6.8)h、(24.0±8.9)h及(37.7±11.4)h;首次排气时间分别为(31.8±6.8)h、(35.7±8.9)h及(49.2±11.2)h;住院时间分别为(11.0±1.4)d、(11.4±1.4)d及(13.3±2.1)d;3组间比较,差异均有统计学意义(均P<0.001)。3组间并发症的发生以及术后复发情况的差异均无统计学意义(均P>0.05)。机器人组、腹腔镜组及开腹组患者术前IPSS评分分别为(4.2±1.7)分、(4.4±1.3)分和(4.7±1.8)分;术后3个月分别为(8.5±2.5)分、(9.9±1.7)分和(12.2±3.1)分;术后12个月分别为(4.3±1.6)分、(5.8±1.3)分和(6.3±1.5)分,相比术前,患者术后IPSS评分明显升高,随着时间的推移而逐渐降低恢复(P<0.001)。机器人组、腹腔镜组及开腹组中,男性患者术前IIEF评分分别为(22.8±1.8)分、(22.1±2.1)分及(22.6±1.5)分;术后6个月分别为(19.6±2.1)分、(17.1±2.1)分及(15.0±2.1)分;术后12个月分别为(22.4±1.6)分、(19.9±1.5)分及(17.9±1.8)分;女性患者术前FSFI评分分别为(26.4±3.4)分、(26.6±3.2)分及(26.6±3.0)分;术后6个月分别为(21.5±3.3)分、(18.9±2.9)分及(17.0±2.6)分;术后12个月分别为(26.1±2.7)分、(22.7±3.2)分及(21.2±2.3)分;术后男性患者的IIEF评分以及女性患者的FSFI指数均明显降低,且随着时间的延长而逐渐升高恢复,差异均有统计学意义(均P<0.05)。机器人组术后IPSS评分、IIEF评分及FSFI评分均优于腹腔镜组及开腹组,差异有统计学意义(均P<0.05)。
机器人手术在重度直肠脱垂的治疗中是安全有效的,且相比开腹和腹腔镜手术,在保护患者近期的排尿功能及性功能方面更具优势。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
直肠脱垂是指直肠壁部分或全层向下移位。根据直肠下移的程度,国内学者通常将其分为三度:一度脱垂为排粪时直肠脱垂长度≤3 cm,排粪结束后可自行回纳;二度脱垂为排粪时直肠全层脱出长度4~8 cm,排粪后须用手复位;三度脱垂为排粪时脱出肠管长度在8 cm以上,且较难手法复位[1]。对于三度以上的重度直肠脱垂患者来说,因脱出肠管不易回复,常发生肠壁水肿、出血、溃疡、感染、绞窄甚至坏死等并发症,其生活质量极差。
重度直肠脱垂患者的治疗措施主要是以手术为主,经腹直肠后补片悬吊固定术可取得良好效果,但传统开腹手术,创伤大,围手术期及术后生活质量较差,易出现排尿和生殖功能障碍[2]。近年来,随着微创腔镜技术的日臻成熟以及机器人技术在临床的广泛应用,许多医院已经将这些应用于重度直肠脱垂患者的治疗,但与传统开腹手术相比其效果如何,目前尚无定论。本文回顾性分析利用开腹手术、腹腔镜、机器人这三种不同手术平台进行经腹直肠后补片悬吊固定术治疗重度直肠脱垂患者的临床资料,探讨不同手术系统的临床疗效,为重度直肠脱垂患者的手术方式选择提供参考。
采用回顾性队列研究方法。病例纳入术前直肠全层拖出肛门且长度>8 cm、并行经腹直肠后补片悬吊固定术者。排除标准:(1)术前有排尿或性功能障碍者;(2)无固定性伴侣或术后无性活动而无法进行性功能评分者;(3)围手术期内再次行开腹手术者;(4)行机器人或腹腔镜手术时中转开腹者;(5)临床资料不全或随访不全、资料不完整者。
根据以上标准,共收集2014—2018年期间在郑州大学第一附属医院治疗的重度直肠脱垂患者61例,男性28例,女性33例,年龄(52.1±14.3)岁,病史(10.9±5.7)年。术前均根据患者意愿选择手术方式,其中21例采用传统开腹手术(开腹组),20例采用腹腔镜手术(腹腔镜组),20例采用机器人手术(机器人组),3组患者基线资料的比较,差异均无统计学意义(均P>0.05),见表1。本研究的开展经郑州大学伦理委员会审查通过(审批号:2020-KY-086),患者及家属均签署知情同意书。
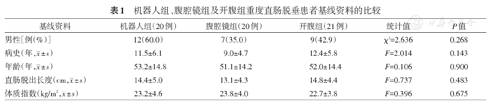
机器人组、腹腔镜组及开腹组重度直肠脱垂患者基线资料的比较
机器人组、腹腔镜组及开腹组重度直肠脱垂患者基线资料的比较
| 基线资料 | 机器人组(20例) | 腹腔镜组(20例) | 开腹组(21例) | 统计值 | P值 |
|---|---|---|---|---|---|
| 男性[例(%)] | 12(60.0) | 7(35.0) | 9(42.9) | χ2=2.636 | 0.268 |
病史(年, ± s) ± s) | 11.5±6.1 | 9.0±4.7 | 12.4±5.8 | F=2.014 | 0.143 |
年龄(年, ± s) ± s) | 53.2±14.8 | 51.1±14.2 | 52.0±14.4 | F=0.106 | 0.900 |
直肠脱出长度(cm, ± s) ± s) | 14.4±5.0 | 13.1±4.3 | 14.8±4.4 | F=0.737 | 0.483 |
体质指数(kg/m2, ± s) ± s) | 23.2±4.6 | 23.8±4.0 | 22.7±3.8 | F=0.396 | 0.675 |
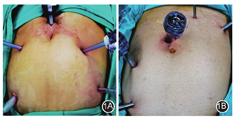
3组患者均行经腹直肠后补片悬吊固定术。常规胃肠道术前准备,留置胃管及尿管。全身麻醉,取截石位,开腹组经左下腹旁正中切口逐层进腹,腹腔镜组、机器人组穿刺器戳孔位置见图1。

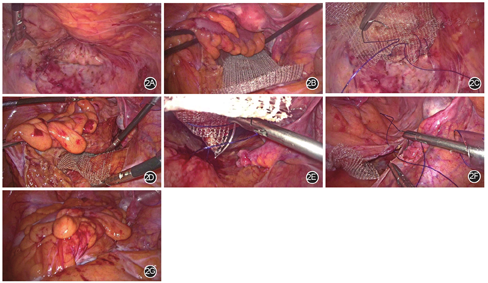
锐性分离直肠后方骶前间隙至肛提肌水平处,不切断直肠上动脉、腹膜反折、直肠侧韧带;取15 cm×9 cm的复合补片(聚丙烯膨体聚四氟乙烯复合材料,美国Bard公司)剪成长方形的补片,将其放置于已游离的直肠后间隙。向上提起直肠至最高处,将补片的一端与直肠下段后壁浆肌层缝合固定。补片两边包绕缝合于肠系膜无血管区,将补片的另一端悬吊固定于骶骨岬前筋膜。补片切勿全部包绕直肠壁,适度牵拉以免导致术后便秘。缝合关闭盆底腹膜,使补片位于腹膜外。经会阴行肛门环缩术。见图2。

术后补液,雾化吸入,避免咳嗽引起腹内压升高,避免用力排粪及腹泻。术后1周即进行肛门收缩锻炼,3个月内避免重体力劳动。
围手术期情况包括术中出血量、手术时间、首次排气时间、首次下床活动时间、术后住院时间;短期并发症包括切口感染、肛门会阴下坠不适、肺部感染,随访观察直肠脱垂复发情况。
(1)按国际前列腺症状评分表(International Prostate Symptom Score scale,IPSS)评估所有患者排尿功能(研究证实IPSS评分也同样适用于女性患者),分值越高说明排尿功能障碍越严重[3]。(2)性功能指标:按改良国际勃起功能问卷(International Index of Erectile Function questionnaire,IIEF-15)评估男性患者性功能,IIEF评分分值越低,说明男性性功能障碍越严重[4]。按女性性功能指数(Female Sexual Function Index,FSFI-19)评估女性患者性功能,FSFI评分分值越低,说明女性性功能障碍越严重[5]。采用门诊复诊及问卷调查的方式随访上述功能学指标变化情况,常规术后随访1年。
应用SPSS 20.0统计学软件进行数据分析。符合正态分布的计量资料,用 ±s表示,不同组间比较采用重复测量设计的方差分析,两两比较采用LSD检验,重复测量资料的比较采用重复测量数据的方差分析。计数资料采用例(%)进行描述,R×C列联表比较采用χ2检验或Fisher精确概率法。P<0.05为差异有统计学意义。
±s表示,不同组间比较采用重复测量设计的方差分析,两两比较采用LSD检验,重复测量资料的比较采用重复测量数据的方差分析。计数资料采用例(%)进行描述,R×C列联表比较采用χ2检验或Fisher精确概率法。P<0.05为差异有统计学意义。
3组间比较,机器人组手术时间最长、首次下床和首次排气时间均最短,腹腔镜组次之,开腹组手术时间最短,首次下床和排气时间均最长,差异均有统计学意义(均P<0.05)。机器人组的术中出血量最少,腹腔镜组次之,开腹组出血量最多,差异有统计学意义(均P<0.05)。腹腔镜组和机器人组的术后住院时间均小于开腹组,差异有统计学意义(均P<0.05)。3组间并发症的发生以及术后复发情况的差异均无统计学意义(均P>0.05)。见表2。
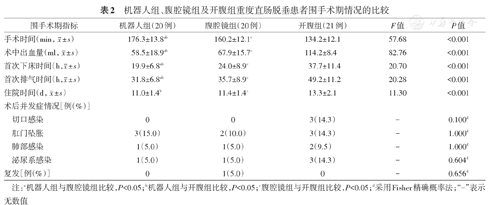
机器人组、腹腔镜组及开腹组重度直肠脱垂患者围手术期情况的比较
机器人组、腹腔镜组及开腹组重度直肠脱垂患者围手术期情况的比较
| 围手术期指标 | 机器人组(20例) | 腹腔镜组(20例) | 开腹组(21例) | F值 | P值 | |
|---|---|---|---|---|---|---|
手术时间(min, ± s) ± s) | 176.3±13.8ab | 160.2±12.1c | 134.2±12.1 | 57.68 | <0.001 | |
术中出血量(ml, ± s) ± s) | 58.5±18.9ab | 67.9±15.7c | 114.2±8.4 | 82.76 | <0.001 | |
首次下床时间(h, ± s) ± s) | 19.9±6.8ab | 24.0±8.9c | 37.7±11.4 | 20.70 | <0.001 | |
首次排气时间(h, ± s) ± s) | 31.8±6.8ab | 35.7±8.9c | 49.2±11.2 | 20.28 | <0.001 | |
住院时间(d, ± s) ± s) | 11.0±1.4b | 11.4±1.4c | 13.3±2.1 | 11.30 | <0.001 | |
| 术后并发症情况[例(%)] | ||||||
| 切口感染 | 0 | 0 | 3(14.3) | - | 0.100d | |
| 肛门坠胀 | 3(15.0) | 2(10.0) | 3(14.3) | - | 1.000d | |
| 肺部感染 | 1(5.0) | 1(5.0) | 2(9.5) | - | 1.000d | |
| 泌尿系感染 | 1(5.0) | 1(5.0) | 3(14.3) | - | 0.604d | |
| 复发[例(%)] | 0 | 1(5.0) | 0 | - | 0.656d | |
注:a机器人组与腹腔镜组比较,P<0.05;b机器人组与开腹组比较,P<0.05;c腹腔镜组与开腹组比较,P<0.05;d采用Fisher精确概率法;"-"表示无数值
3组患者术后IPSS评分明显升高,并随着时间的推移而逐渐降低恢复(F时间=336.252,P<0.001),机器人组术后IPSS评分低于腹腔镜组及开腹组,差异有统计学意义(P=0.002),见表3。
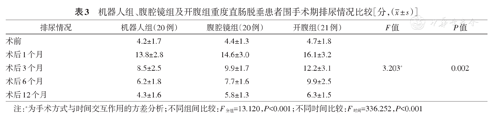
机器人组、腹腔镜组及开腹组重度直肠脱垂患者围手术期排尿情况比较[分,( ± s)]
± s)]
机器人组、腹腔镜组及开腹组重度直肠脱垂患者围手术期排尿情况比较[分,( ± s)]
± s)]
| 排尿情况 | 机器人组(20例) | 腹腔镜组(20例) | 开腹组(21例) | F值 | P值 |
|---|---|---|---|---|---|
| 术前 | 4.2±1.7 | 4.4±1.3 | 4.7±1.8 | ||
| 术后1个月 | 13.8±2.8 | 14.6±3.0 | 16.1±3.2 | ||
| 术后3个月 | 8.5±2.5 | 9.9±1.7 | 12.2±3.1 | 3.203a | 0.002 |
| 术后6个月 | 6.2±1.8 | 7.7±1.6 | 9.9±2.5 | ||
| 术后12个月 | 4.3±1.6 | 5.8±1.3 | 6.3±1.5 |
注:a为手术方式与时间交互作用的方差分析;不同组间比较:F分组=13.120,P<0.001;不同时间比较:F时间=336.252,P<0.001
3组男性患者术后IIEF评分明显降低,且随着时间的延长而逐渐升高恢复(F时间=317.518,P<0.001),机器人组术后IIEF评分高于腹腔镜组及开腹组,差异有统计学意义(P<0.001),见表4。

机器人组、腹腔镜组及开腹组重度直肠脱垂患者男性性功能变化情况比较[分,( ± s)]
± s)]
机器人组、腹腔镜组及开腹组重度直肠脱垂患者男性性功能变化情况比较[分,( ± s)]
± s)]
| 男性性功能指标 | 机器人组(12例) | 腹腔镜组(7例) | 开腹组(9例) | F值 | P值 |
|---|---|---|---|---|---|
| 术前 | 22.8±1.8 | 22.1±2.1 | 22.6±1.5 | ||
| 术后3个月 | 14.3±1.6 | 13.1±2.0 | 10.2±1.9 | 8.102a | <0.001 |
| 术后6个月 | 19.6±2.1 | 17.1±2.1 | 15.0±2.1 | ||
| 术后12个月 | 22.4±1.6 | 19.9±1.5 | 17.9±1.8 |
注:a为手术方式与时间交互作用的方差分析;不同组间比较:F分组=12.847,P<0.001;不同时间比较:F时间=317.518,P<0.001
3组女性患者术后FSFI评分明显降低,且随着时间的延长而逐渐升高恢复(F时间=305.014,P<0.001),机器人组术后FSFI评分高于腹腔镜组及开腹组,差异有统计学意义(P<0.001),见表5。
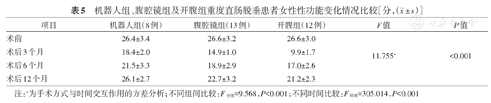
机器人组、腹腔镜组及开腹组重度直肠脱垂患者女性性功能变化情况比较[分,( ± s)]
± s)]
机器人组、腹腔镜组及开腹组重度直肠脱垂患者女性性功能变化情况比较[分,( ± s)]
± s)]
| 项目 | 机器人组(8例) | 腹腔镜组(13例) | 开腹组(12例) | F值 | P值 |
|---|---|---|---|---|---|
| 术前 | 26.4±3.4 | 26.6±3.2 | 26.6±3.0 | ||
| 术后3个月 | 18.4±2.0 | 14.9±1.0 | 9.9±1.7 | 11.755a | <0.001 |
| 术后6个月 | 21.5±3.3 | 18.9±2.9 | 17.0±2.6 | ||
| 术后12个月 | 26.1±2.7 | 22.7±3.2 | 21.2±2.3 |
注:a为手术方式与时间交互作用的方差分析;不同组间比较:F分组=9.568,P<0.001;不同时间比较:F时间=305.014,P<0.001
目前,针对直肠脱垂的手术方法多种多样,恢复正常解剖学位置和降低复发,是直肠脱垂手术治疗成功的标志[6,7]。Kim等[8]通过对大宗病例进行回顾性研究发现,利用补片行悬吊固定,直肠脱垂的复发率可明显下降。从而经腹直肠悬吊固定术已成为治疗重度直肠脱垂重要的手术方式,该术式不需切除肠管,术后复发率及手术病死率均较低[9]。但采用传统的开腹手术进行该术式时,创伤大,风险相对较高,部分年老体弱患者难以耐受,且经腹盆腔游离直肠,有损伤排尿及生殖神经的风险,中青年患者亦需谨慎选择。
随着微创技术的持续发展,腹腔镜辅助下的经腹直肠悬吊固定术,已成为欧洲地区治疗直肠脱垂的主要手术方式之一,在老年患者中也有良好的适应性[10,11,12,13,14]。本研究结果显示,与开腹组相比,机器人组和腹腔镜组患者术中出血量减少、首次下床时间及肠道功能恢复时间有所提前、住院天数减少,且术后复发率与开腹组相比没有明显差异,说明机器人技术和腹腔镜手术不仅具有术后恢复快、创伤小的优势,而且还是安全有效的。
在重度直肠脱垂的手术治疗中,提高患者术后生活质量尤为重要[15]。Barber等[16]对322例盆腔脏器脱垂患者进行了两年的随访发现,脱垂患者主观判定生活质量是否改善,主要取决于脱垂本身及脱垂所带来的症状有无改善。但随着人们对健康要求的提高,保护患者术后的排尿和性功能成为临床医生更加关注的目标[17]。直肠手术后患者的排尿生殖功能障碍被认为与术中盆腔自主神经的损伤有着重要的关系,如何在术中进行盆腔自主神经保护(pelvic autonomic neuro protective,PANP)已成为结直肠外科医生的一个重要课题[18]。在本研究中3组患者术后的排尿生殖功能在短期内都受到一定的影响,随着时间的推移而逐渐恢复,部分患者可恢复至接近正常,推测这种情况的出现可能与术中放置补片形成的慢性炎性刺激有关,随着炎性反应的自限,由于其刺激所造成的功能障碍可有所恢复。部分患者不能恢复至正常,这可能与术中神经的物理性损伤有关。
目前尚缺乏术中客观定位盆腔自主神经的简便方法,神经保护还主要依赖于清晰的视野和术中精准的解剖显露[19]。机器人手术系统具有15倍的放大视野,辨识不同组织更加清晰,寻找及定位神经组织更加准确;多个手术机械臂的使用彻底解放了一助的双手,使得术者不再过分依赖一助的暴露即可获得良好的解剖术野,在狭窄盆腔内进行手术操作时,较传统腹腔镜更具优势;三维的手术视野使画面更加立体真实,降低术者的视觉疲劳;机械臂除颤系统的应用使操作更加稳定,避免由于人手的抖动而对神经造成损伤,这使得机器人手术在盆腔神经保护方面具有独特的优势。3组患者术后比较显示,机器人组患者术后排尿及性功能指标均优于腹腔镜组和开腹组,且机器人组患者在术后1年时已恢复至接近术前水平,这也证明机器人组患者盆腔植物神经保护的效果优于腹腔镜组及开腹组。
综上所述,应用机器人技术进行直肠脱垂的手术治疗,能更好地保护患者的盆腔自主神经,降低手术因素对患者排尿生殖功能的影响,提高患者术后的生活质量。但本文为回顾性研究,且随访时间较短,要严格评价机器人技术在重度直肠脱垂治疗方面的应用价值,还需前瞻性大宗病例的长期研究结果。
所有作者均声明不存在利益冲突



























