
探讨成都市血液中心单采血小板献血者血液初筛不合格的原因。
选择2017年1月至12月于成都市血液中心参加单采血小板献血的36 127例无偿献血者为研究对象。献血者年龄为(32.4±7.7)岁;男性献血者为26 423例,女性为9 704例。单采血小板献血前,采集所有献血者肘正中静脉全血4 mL,用于血液初筛项目检测。检测项目包括丙氨酸转氨酶(ALT)值、血小板计数、血细胞比容(HCT)、白细胞计数(WBC)、血红蛋白(Hb)值,乳糜血和乙型肝炎病毒表面抗原(HBsAg)表达情况。根据《血站技术操作规程(2015版)》,判断单采血小板献血者血液初筛合格情况,并且分别计算献血者的血液初筛总不合格率及各检测项目不合格率。采用χ2检验比较所有献血者血液初筛各检测项目的不合格率,以及男、女性献血者血液初筛各检测项目的不合格率。本研究遵循的程序符合2013年修订的《世界医学协会赫尔辛基宣言》的要求,献血前与献血者均签署《献血者知情同意书》。
①本研究2017年于成都市血液中心参加单采血小板献血的36 127例无偿献血者中,血液初筛不合格者为19 323例,初筛总不合格率为53.49%。② 19 323例单采血小板献血前血液初筛不合格献血者中,初筛各检测项目的不合格率由高至低依次为HCT(15.82%)、血小板计数(15.45%)、ALT值(9.72%)、WBC(7.60%)、乳糜血(3.96%)、Hb值(0.80%)、HBsAg(0.17%)。血液初筛各检测项目的不合格率总体比较,差异有统计学意义(χ2=12 724.350,P<0.001)。单采血小板献血者血液初筛不合格的主要原因包括HCT降低、ALT值升高和血小板计数降低,该3项指标不合格献血者例数占总不合格献血者的比例为76.63%(14 806/19 323)。③ 19 323例单采血小板献血前血液初筛不合格的献血者中,男性献血者初筛不合格率为40.44%(10 689/26 423),低于女性献血者的89.01%(8 638/9 704),并且差异有统计意义(χ2=6 731.805,P<0.001)。其中,男性献血者的ALT值不合格率为10.63%,血小板计数不合格率为15.96%,分别高于女性献血者的7.23%、14.04%;HCT不合格率为2.97%,Hb值不合格率为0.12%,WBC不合格率为7.14%,乳糜血不合格率为3.44%,分别低于女性献血者的50.80%、2.61%、8.83%、5.37%;上述指标分别比较,差异均有统计学意义(χ2=77.930、20.199、12 194.302、564.119、28.879、81.479,P<0.001)。
成都市单采血小板献血者血液初筛不合格的原因主要包括HCT降低、ALT值升高和血小板计数降低,而男性献血者血液初筛不合格的主要原因为ALT值升高和血小板计数降低,女性为HCT降低。因此,应根据不同人群血液初筛不合格原因,采取相应的干预措施,以提高单采血小板献血者血液初筛合格率。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
随着我国医疗卫生事业的不断发展,医疗技术的不断提高,临床用血量呈显著上升趋势,其中由各种原因引起的血小板计数降低或血小板功能异常引起的严重出血者,对血小板的临床需求量亦日益增多,而单采血小板因其纯度高、混入红细胞和白细胞较少、输血相关不良反应少、止血效果好等多种优点,颇具临床应用优势[1]。由于单采血小板临床需求量的逐年增加,要求更多的献血者加入到单采血小板捐献的队伍中来。单采血小板采集时间长,采集成本较高,产品保存时间短,从而增加了单采血小板献血者的招募难度[2]。一方面要通过不断招募新的献血者来扩充单采血小板献血者队伍,另一方面在招募过程中如何采取相应的对策进行干预,降低献血者献血前血液初筛不合格率,提高献血成功率,这对保留献血者及降低单采血小板采集成本均具有十分重要的意义。因此,本研究通过对2017年1月至12月于成都市血液中心参加单采血小板献血的36 127例无偿献血者的血液初筛结果进行分析,旨在探讨单采血小板献血者血液初筛不合格原因,以确保献血质量,提高单采血小板献血者血液初筛合格率和再次献血率。现将研究结果报道如下。
选择2017年1月至12月于成都市血液中心参加单采血小板献血的36 127例无偿献血者为研究对象。献血者年龄为(32.4±7.7)岁;男性献血者为26 423例,女性为9 704例。研究对象纳入标准:①献血前体检结果符合《献血者健康检查要求》(GB18467-2011)[3]者;② 2次献血时间间隔>14 d者;③上肢静脉充盈度良好,献血当日7 d内未服用任何影响血小板功能及代谢的药物者;④自愿参加单采血小板捐献者。排除标准:①献血前体检结果不符合《献血者健康检查要求》(GB18467-2011)[3]者;② 2次献血时间间隔≤14 d者;③献血当日7 d内服用过影响血小板功能及代谢的药物者;④非自愿参加本研究者。本研究遵循的程序符合2013年修订的《世界医学协会赫尔辛基宣言》的要求,献血前与献血者均签署《献血者知情同意书》。
所有献血者于单采血小板采血前,对其进行血液初筛检测。检测项目包括丙氨酸转氨酶(alanine transaminase,ALT)值,血小板计数,血细胞比容(hematocrit,HCT),白细胞计数(white blood cell count,WBC),血红蛋白(hemoglobin,Hb)值,乳糜血和乙型肝炎病毒表面抗原(hepatitis B virus surface antigen,HBsAg)表达情况。
献血者进行单采血小板献血前,采集其肘正中静脉抽取全血4 mL,用于血液初筛项目检测。采用Medonic M-ser系列全自动血细胞分析仪(瑞典布尔诊断国际有限公司)进行血常规各项指标检测,包括血小板计数、HCT、WBC及Hb值等;采用Mission-C100型生化分析仪(杭州艾康生物技术有限公司)及其配套ALT测试条(干式化学法)(批号:201611145,杭州艾康生物技术有限公司)检测献血者ALT值;采用HBsAg检测试剂(胶体金法)(批号:2016110108,杭州艾康生物医药有限公司)检测献血者HBsAg表达情况。上述实验操作均严格按照《血站技术操作规程(2015版)》进行,所有试剂合格且在有效期内。
根据《血站技术操作规程(2015版)》,判断单采血小板献血者血液初筛合格情况。ALT值合格标准为ALT值≤50 U/L;血小板计数合格标准为150×109/L≤血小板计数<450×109/L;HCT合格标准为HCT≥0.36;WBC合格标准为4.0×109/L≤WBC≤10.0×109/L;男性献血者Hb值合格标准为Hb值≥120 g/L,女性为Hb值≥115 g/L;HBsAg合格标准为HBsAg表达呈阴性;乳糜血合格标准为血浆外观呈淡黄色、透明。若献血者以上检测项目均合格,则判断该例献血者单采血小板献血前血液初筛合格;若献血者以上检测项目任意一项不合格,则判断该例献血者单采血小板献血前血液初筛不合格。
根据献血者单采血小板献血前血液初筛检测项目的结果,分别计算献血者血液初筛、ALT值、血小板计数、HCT、WBC、Hb值、乳糜血和HBsAg不合格率。上述指标的计算方法如下,献血者血液初筛不合格率(%)=(单采血小板献血前血液初筛不合格献血者例数/参加血液初筛献血者总例数)×100%;单项检测项目不合格率(%)=(该项检测项目不合格献血者例数/参加血液初筛献血者总例数)×100%。
本研究所得数据采用SPSS 22.0统计学软件包进行处理。采用Ssize软件,确定满足本研究统计检验的最小样本量。献血者血液初筛、ALT值、血小板计数、HCT、WBC、Hb值、乳糜血及HBsAg不合格率等计数资料,采用率(%)表示。所有献血者血液初筛各项检测项目不合格率,男、女性献血者血液初筛检测项目不合格率比较,采用χ2检验。本研究统计学检验均采用双侧检验,以P<0.05表示差异有统计学意义。
本研究2017年于成都市血液中心参加单采血小板献血的36 127例献血者中,血液初筛不合格者为19 323例。36 127例献血者的血液初筛总不合格率为53.49%。
本研究2017年成都市血液中心19 323例单采血小板献血前血液初筛不合格献血者中,初筛各项检测项目不合格率由高至低依次为HCT(15.82%)、血小板计数(15.45%)、ALT值(9.72%)、WBC(7.60%)、乳糜血(3.96%)、Hb值(0.80%)、HBsAg(0.17%)。血液初筛各项检测项目的不合格率总体比较,差异有统计学意义(χ2=12 724.350,P<0.001)。其中,血液初筛不合格的主要原因包括HCT降低、ALT值升高、血小板计数降低,该3项指标不合格献血者例数占总不合格献血者的比例为76.63%(14 806/19 323)。2017年成都市血液中心19 323例单采血小板献血者的血液初筛不合格原因分布,见表1。
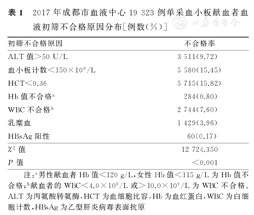
2017年成都市血液中心19 323例单采血小板献血者血液初筛不合格原因分布[例数(%)]
2017年成都市血液中心19 323例单采血小板献血者血液初筛不合格原因分布[例数(%)]
| 初筛不合格原因 | 不合格率 |
|---|---|
| ALT值>50 U/L | 3 511(9.72) |
| 血小板计数<150×109/L | 5 580(15.45) |
| HCT<0.36 | 5 715(15.82) |
| Hb值不合格a | 284(0.80) |
| WBC不合格b | 2 744(7.60) |
| 乳糜血 | 1 429(3.96) |
| HBsAg阳性 | 60(0.17) |
| χ2值 | 12 724.350 |
| P值 | <0.001 |
注:a男性献血者Hb值<120 g/L,女性Hb值<115 g/L为Hb值不合格;b献血者的WBC<4.0×109/L或>10.0×109/L为WBC不合格。ALT为丙氨酸转氨酶,HCT为血细胞比容,Hb为血红蛋白,WBC为白细胞计数,HBsAg为乙型肝炎病毒表面抗原
本研究2017年成都市血液中心19 323例单采血小板献血前血液初筛不合格的献血者中,男性献血者血液初筛不合格率为40.44%(10 689/26 423),低于女性献血者的89.01%(8 638/9 704),并且差异有统计意义(χ2=6 731.805,P<0.001)。其中,男性献血者的ALT值、血小板计数不合格率分别低于女性献血者,HCT、Hb值、WBC及乳糜血不合格率分别低于女性献血者,并且差异均有统计学意义(P<0.001)。2017年成都市血液中心19 323例单采血小板献血者中不同性别献血者的血液初筛不合格率比较,见表2。
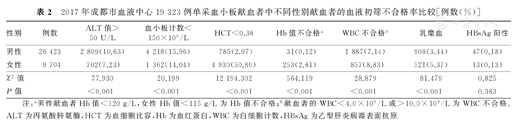
2017年成都市血液中心19 323例单采血小板献血者中不同性别献血者的血液初筛不合格率比较[例数(%)]
2017年成都市血液中心19 323例单采血小板献血者中不同性别献血者的血液初筛不合格率比较[例数(%)]
| 性别 | 例数 | ALT值>50 U/L | 血小板计数<150×109/L | HCT<0.36 | Hb值不合格a | WBC不合格b | 乳糜血 | HBsAg阳性 |
|---|---|---|---|---|---|---|---|---|
| 男性 | 26 423 | 2 809(10.63) | 4 218(15.96) | 785(2.97) | 31(0.12) | 1 887(7.14) | 908(3.44) | 47(0.18) |
| 女性 | 9 704 | 702(7.23) | 1 362(14.04) | 4 930(50.80) | 253(2.61) | 857(8.83) | 521(5.37) | 13(0.13) |
| χ2值 | 77.930 | 20.199 | 12 194.302 | 564.119 | 28.879 | 81.479 | 0.825 | |
| P值 | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 | <0.001 | 0.363 |
注:a男性献血者Hb值<120 g/L,女性Hb值<115 g/L为Hb值不合格;b献血者的WBC<4.0×109/L或>10.0×109/L为WBC不合格。ALT为丙氨酸转氨酶,HCT为血细胞比容,Hb为血红蛋白,WBC为白细胞计数,HBsAg为乙型肝炎病毒表面抗原
本研究对成都市血液中心2017年1月至12月单采血小板献血者的资料进行统计,分析单采血小板献血者的血液初筛情况,结果显示,成都市血液中心参加单采血小板献血的36 127例献血者中,血液初筛不合格者为19 323例,血液初筛总不合格率为53.49%。该结果高于苏州地区的21.72%[4]和重庆主城区的27.3%[5]。究其原因,可能是由于成都市流动人口多,本研究参加捐献血小板的初次献血者达10 469例,并且部分为互助献血者。互助献血者存在无有效证件、熬夜、疲劳、ALT值高、乳糜血多等情况[6]。因此,如何提高单采血小板献血者血液初筛合格率,以采集更多的血小板满足临床用血需求显得尤为重要。
本研究结果显示,2017年成都市血液中心19 323例单采血小板献血前血液初筛不合格献血者的初筛各项检测项目的不合格率总体比较,差异有统计学意义(χ2=12 724.350,P<0.001)。其中,不合格率占前3位的项目为HCT(15.82%)、血小板计数(15.45%)、ALT值(9.72%),该3项指标不合格献血者例数占总不合格献血者比例为76.63%(表1)。ALT值不合格的原因除病理性原因,如肝、胆疾病,感冒等,还受一些生理性因素影响,如高脂饮食、喝酒、剧烈运动、睡眠不足、体重超重等,均可能引起ALT值非病理性升高[6,7]。有研究者认为,献血前筛查ALT是降低血液报废率的重要举措,而献血前血小板计数水平是影响单采血小板采集量的重要因素[8]。因此,献血前进行ALT快速筛查既可以避免ALT值不合格的献血者参加献血,从而有效降低血液报废率,并且避免受血者因输血而感染经血液传播性疾病,亦可使非病理性因素引起的ALT值不合格的献血者暂缓献血,让献血者加深对无偿献血和安全输血的认识,使其成为低危的固定献血者。献血者血小板计数偏低可能与其自身生理水平相关,也有可能与其应用引起血小板减少和影响血小板功能的药物有关,如阿司匹林、利福平、头孢菌素类药物,止痛膏等活血化瘀类药物[9]。对于ALT值和血小板计数异常导致血液初筛不合格为主要原因的献血者,应注意对其进行针对性宣传教育:一方面,于献血前1天禁饮酒和禁食高脂类、高蛋白食物,同时献血前1周禁止服用阿司匹林类药物,以及其他影响肝功能、血小板代谢和功能的药物;另一方面,保证充足睡眠,每天睡眠时间不得短于7 h[10],规律休息,并且禁止在献血前进行剧烈运动,注意均衡饮食,适当控制体重。在献血者电话招募过程中,提高沟通技巧,掌握单采血小板献血者的健康状况、睡眠时间和饮食情况,根据献血者具体情况决定是否暂缓献血,尽可能排除引起血液初筛不合格的因素。
本研究结果亦发现,2017年成都市血液中心19 323例单采血小板献血前血液初筛不合格者中,女性献血者的HCT不合格率为50.80%(4 930/9 704),高于男性献血者的2.97%(785/26 423),并且差异统计学意义(χ2=12 194.302,P<0.001)(表2)。该结果可能与女性周期性失血,以及部分女性盲目控制体重,对脂肪和蛋白质摄入不足有关。针对这些问题,血站工作人员应做好女性献血者的健康宣教:向献血者普及血液生理知识,讲解单采血小板的采集原理,以及血小板采集前、过程中及采集后的注意事项;建议献血前、后增加含铁元素丰富的食物,如花生、红枣、猪肝的摄入,保持良好的饮食习惯;询问女性献血者生理期持续时间和失血量,献血避开生理期及前、后3 d,或适当延长献血间隔时间,选择合适的时机献血[11]。
保留和招募单采血小板献血者是保障血液安全和满足临床需要的重要环节[12]。在今后的无偿献血工作中,加强对招募征询工作的管理,规范征询内容,对拟捐献血小板者的身体状况、睡眠时间、饮食状况进行详细了解;制作单采血小板知识宣传资料,加强血液生理知识和献血常识宣传,使拟捐献血小板者对捐献血小板的注意事项及对自身影响有明确了解;同时培养献血者主动预约捐献单采血小板[13]。要求献血者做好充足的献血前准备工作,减少因临时招募仓促献血而引起的血液初筛不合格,从而提高单采血小板献血者的血液初筛合格率。在固定无偿献血者中招募单采血小板献血者[14],坚持做好在固定献血者中招募的工作[15]。加强对采血工作人员进行操作规程培训,提高血液初筛检查穿刺技巧,避免因操作失误导致所采集血小板报废或反复静脉穿刺引起疼痛,减少引起血液报废和献血者流失的人为因素,提高采集成功率。在今后的工作中,血站相关工作人员应力求减少献血者的流失,稳定并壮大低危的固定献血者队伍,确保血液制品的质量,保障临床用血安全、充足。
所有作者均声明不存在利益冲突



























