
评价内窥镜辅助下微创治疗婴儿孤立性非综合征型矢状缝早闭症的早期疗效。回顾性分析2018年10月至2021年12月南京医科大学附属儿童医院神经外科收治并行内窥镜辅助下手术治疗的孤立性非综合征型矢状缝早闭患儿的临床资料。患儿手术方式均为内镜下微创手术,术后采用仰卧位睡姿辅助治疗。利用计算机辅助重建技术对患儿术前及术后3个月头颅薄层CT扫描图像进行重建及测量,统计分析手术前后颅骨指数、颅腔容积及颅顶点、鼻根、枕后最远点之间的夹角(VNO角度)的差异变化。共103例患儿纳入统计,男85例,女18例,患儿接受手术时的年龄为(2.1±0.8)个月,体重为(6.1±0.9)kg。患儿术后颅骨指数为(84±6)%,明显大于术前[(70±5)%](P<0.001);患儿术后颅腔容积为(947±130)cm³,明显大于术前[(748±104)cm³](P<0.001);患儿术后VNO角度为(45±4)°,明显小于术前[(55±4)°](P<0.001),患儿术后头型矫正效果满意。内镜辅助下微创手术是治疗婴儿矢状缝早闭症的一种安全有效的治疗方法,在改用仰卧位睡姿取代辅助头盔的情况下,患儿术后头型矫正效果满意。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
颅缝早闭是指由于颅缝过早闭合,导致颅面部发育畸形,继而影响颅脑发育的一类疾病,发病率约为1/2 500[1]。其中,孤立性矢状缝早闭最为常见。矢状缝过早闭合,将限制颅骨向两侧生长,进而使其代偿性地向额部及枕部突出,形成典型的舟状头畸形。传统的开放式手术采用双侧额顶部跨中线切口,手术切口较大,术中出血量多,对于6月龄内的低月龄婴儿选择该手术方式风险较高[2, 3]。因此,近年来本科室采用内窥镜辅助下的微创手术方式,对低月龄婴儿患者进行手术治疗,并舍弃了术后头盔塑型,改用平躺仰卧位睡姿进行术后辅助治疗,取得了满意的疗效。本研究旨在利用计算机辅助三维重建技术,测量并比较内镜下手术治疗的矢状缝早闭患儿手术前后头型的差异变化,以评估内镜辅助下微创手术对低月龄婴儿矢状缝早闭症的早期治疗效果。
1. 对象:回顾性分析2018年10月至2021年12月在南京医科大学附属儿童医院神经外科接受内窥镜辅助下微创手术治疗的孤立性非综合征型矢状缝早闭患儿。所有患儿均经临床病史、查体及头颅CT三维重建检查确诊。本研究的实施已通过南京医科大学附属儿童医院临床伦理委员会的批准(201908226-1),患儿纳入研究时均与其监护人充分沟通并签署知情同意书。(1)纳入标准:①本院或外院行头颅薄层CT扫描,计算机三维重建后确诊为矢状缝早闭的患儿,有典型的矢状缝早闭的临床表现;②患儿为孤立性非综合征型矢状缝早闭,未合并其他畸形;③未经手术治疗的初治患儿;④手术方式为内镜下微创手术。(2)排除标准:术前或术后影像学资料不全的患儿。
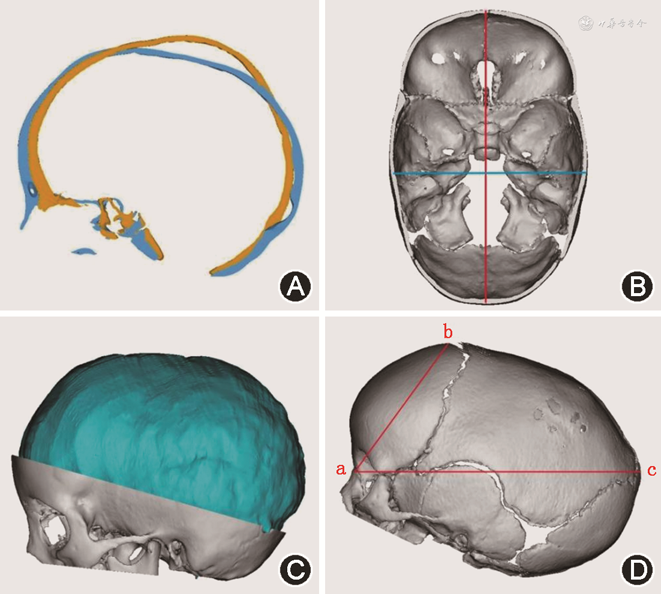
2. 临床资料采集与影像学资料测量计算:本研究对患儿的围手术期数据进行收集,包括患儿的手术时间、术中出血量、输血量、手术前后血红蛋白浓度、重症监护室(ICU)住院时间及术后总住院时间,数据来自东软医疗信息管理系统(Neusoft Hospital Information System)。另外利用3D Slicer软件,将103例内镜下手术患儿术前及术后3个月头颅薄层CT扫描图像(DI-COM格式)导入、重建并测量计算。其中颅骨指数为基线平面以上头颅最大左右径与最大前后径的比值×100%;颅腔容积为颅顶至枕骨大孔水平之间颅腔结构的总体积;VNO角度(an angle drawn between the cranial vertex,nasion,and opisthocranion,VNO angle)为颅顶点、鼻根、枕后最远点之间的夹角,是评估矢状缝早闭患儿颅顶点位置的重要指标[4]。以上所有测量均重复3次后取平均值纳入统计,具体测量方法见图1。

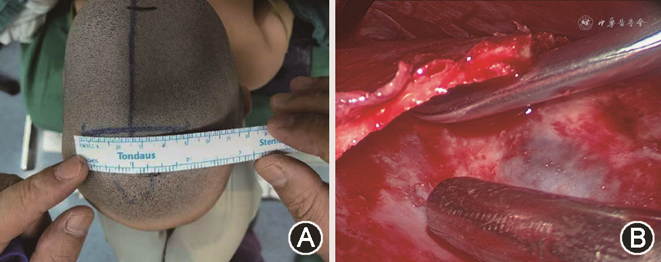
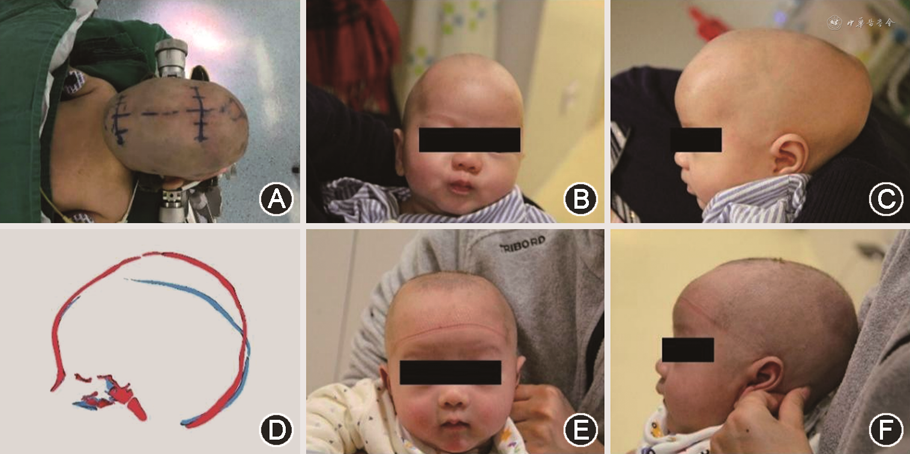
3. 手术方法及术后辅助治疗:(1)手术方法:所有患儿均由同一名外科医生主刀完成手术。麻醉成功后,患儿取sphinx体位,常规消毒、铺巾。取前囟及后囟横切口各约5 cm,切开皮肤,于内窥镜辅助下沿骨膜下分离,仔细止血,暴露闭合的矢状缝及双侧顶骨,于前后切口处分别行横向颅骨切开,随后于内窥镜辅助下于两侧顶骨行平行于中线的颅骨切开术,并在内窥镜的辅助下从硬脑膜上剥离颅骨,切除自前囟至人字缝、包含闭合的矢状缝在内的双侧顶骨条,后分别于两侧顶骨近冠状缝及人字缝处行楔形截骨(图2)。分层缝合骨膜及皮肤,予适当压力包扎。(2)术后辅助治疗:患儿术后均未佩戴矫形头盔,改用仰卧位睡姿辅助治疗。术后需保持仰卧位睡姿至少3个月,可用海绵等物品固定患儿头部,定期左右半侧卧位,协助患儿颅骨塑形,同时避免枕部压疮,头部侧卧角度应<30°。

4. 随访:所有患儿术后均需定期门诊随访,以观察患儿颅骨生长情况。术后常规1、3、6、12个月门诊复查,监测患儿颅骨指数、颅腔容积及VNO角度的变化情况与头型整体塑形情况,并给予适当睡姿调整,大部分患儿仅术后3个月进行一次头颅CT检查,以观察颅骨生长情况。计算并对比患儿术后3个月与术前颅骨指数、颅腔容积及VNO角度的差异及变化情况。
5. 统计学处理:采用SPSS 25.0软件对所收集数据进行统计分析。数据进行正态性检验,符合正态分布的计量资料以表示,术前术后比较采用配对t检验;偏态分布的计量资料以M(Q1,Q3)表示。双侧检验,检验水准α=0.001。
1. 一般资料与围手术期数据:本研究共纳入孤立性非综合征型矢状缝早闭患儿103例,男85例(82.5%),女18例(17.5%),男∶女=4.72∶1,2月龄内手术患儿占人数的77.7%(80/103)。患儿接受手术的年龄为(2.1±0.8)个月,体重为(6.1±0.9)kg,身高为(59.1±3.5)cm。手术时间为75(65,85)min,术中出血量为80(50,100)ml,术中常规输注悬浮少白红细胞,其中89例患儿(86.4%)术中输血量在1 U以内。术前血红蛋白浓度为(106±9)g/L,术后次日为(104±16)g/L,手术前后差异无统计学意义(t=1.23,P=0.222)。术后ICU住院时间为1(1,2)d,术后总住院时间为8(7,9)d。
2. 颅骨指数、颅腔容积及VNO角度测量对比:患儿术后3个月颅骨指数为(84±6)%,明显大于术前[(70±5)%](t=29.64,P<0.001),头型矫正效果满意(图3)。患儿术后3个月颅腔容积为(947±130)cm³,明显大于术前[(748±104)cm³](t=15.45,P<0.001),颅腔容积随年龄增长而增加。患儿术后3个月VNO角度为(45±4)°,明显小于术前[(55±4)°](t=17.73,P<0.001),颅顶点后移。

矢状缝早闭患儿的最佳手术方式目前尚未达成共识[5]。1998年,Jimenez和Barone[6]提出,在内窥镜辅助下,通过微创技术进行手术操作可明显减少手术时间与术中出血量,且同样可使患儿头型矫正满意。从此,对于小月龄段婴儿,内镜下手术治疗逐渐成为一种替代的手术方案。
近年来,多项研究表明,内镜下手术治疗颅缝早闭具有显著的优势[7, 8]。本研究结果显示内镜下手术治疗的矢状缝早闭患儿大多手术时间<75 min,术中出血量<80 ml,术中输血量较少,且术后血红蛋白浓度与术前比较基本稳定。患儿术后大多于ICU观察1 d后转入普通病房,于术后1周拆线出院。内镜下微创技术通过缩小手术切口,显著减少了患儿术中出血量、输血量及手术时间,患儿术后血红蛋白水平保持稳定,ICU住院时间及术后总住院时间较短,有利于患儿术后机体功能的恢复。
本研究发现,内镜下微创手术可显著改善矢状缝早闭患儿舟状头畸形。通过对103例孤立性非综合征型矢状缝早闭患儿手术前后颅骨指数进行测量与对比,发现术后患儿颅骨指数较术前显著增大,差异有统计学意义,提示内镜下微创手术可有效改善矢状缝早闭患儿双顶径与前后径比例失衡问题。孤立性非综合征型矢状缝早闭患儿双顶颅骨扩张受限,将同时限制顶枕部局部颅腔容积的增长。本研究通过对患儿手术前后颅腔容积的测量对比,发现术后患儿颅腔容积可随年龄正常增长,这对保持正常的颅内压力环境,促进患儿大脑正常生长与语言、运动等功能正常发育具有重要意义。VNO角度被Blum等[4]首次使用,用于评估矢状缝早闭患儿颅顶点的位置变化,角度的增大代表颅顶点的前移。本研究对患儿手术前后测得的VNO角度进行了对比分析,发现术后VNO角度较术前明显下降,提示术后患儿颅顶点发生后移,这对患儿头型的矫正具有重要意义。
内窥镜下手术治疗的患儿术后常需进一步行头盔矫正治疗,且大部分患儿被要求佩戴头盔直至12月龄,期间每天佩戴23 h,头盔每3~4周进行一次调整[9, 10]。本研究中,所有患儿术后均未佩戴矫形头盔,改用平躺仰卧位睡姿进行术后辅助治疗,患儿通常被要求在术后保持仰卧位睡姿至少3个月,并定期由专科医生进行查体与纠正睡姿。本研究发现,患儿术后头型矫正效果满意,提示术后通过仰卧位睡姿代替头盔进行辅助治疗同样可以获得满意的矫形效果。
综上所述,本研究结果支持内镜下微创手术作为治疗低月龄婴儿矢状缝早闭症的一种安全有效的治疗方法,且在改用仰卧位睡姿取代辅助头盔的情况下,患儿术后头型矫正效果满意。
李光, 王刚, 高喆, 等. 内镜辅助下微创治疗婴儿孤立性非综合征型矢状缝早闭症的临床疗效评估[J]. 中华医学杂志, 2023, 103(24): 1860-1863. DOI: 10.3760/cma.j.cn112137-20221215-02657.
所有作者均声明不存在利益冲突



























